个体化手术治疗颈椎类风湿性关节炎
2018-01-04杨瑞峰谭俊铭
杨瑞峰,谭俊铭
(1.安徽医科大学解放军98临床学院,浙江 湖州 313000;2.解放军第98医院全军创伤骨科修复重建中心,浙江 湖州 313000)
临床论著
个体化手术治疗颈椎类风湿性关节炎
杨瑞峰1,2,谭俊铭2
(1.安徽医科大学解放军98临床学院,浙江 湖州 313000;2.解放军第98医院全军创伤骨科修复重建中心,浙江 湖州 313000)
目的总结个体化手术治疗颈椎类风湿性关节炎的临床经验。方法对2012年6月至2015年6月收治的16例颈椎类风湿性关节炎患者行手术治疗,其中女14例,男2例;年龄41~65岁,平均(55.8±4.3)岁;病程11~20年,平均(15.7±2.8)年。所有患者均有颈椎不稳,按影像学表现分为寰枢椎半脱位(atlantoaxial subluxation,AAS)、垂直半脱位(vertical subluxation,VS)、下颈椎半脱位(subaxial subluxations,SAS)。其中难复性AAS 3例,可复性AAS 9例,VS 2例,SAS 2例。比较术前、术后、随访时颈痛视觉模拟评分(visual analogue scale,VAS)和日本骨科学会(Japanese orthopedic association,JOA)评分及Ranawat分级,测量寰齿后间距(posterior atlanto-odontoid interval,PADI)和颈延髓角(cervicomedullary angle,CMA),并行统计学分析。结果随访时间为3~36个月,平均(23.2±3.6)个月。15例患者的神经功能获不同程度改善,1例虽无改善但亦无神经损伤加重,术后16例患者的齿突周围血管翳较术前减小。经CT证实均获骨性融合。无内固定松动、断裂,无脊髓、神经根和椎动脉损伤,未发生肾上腺皮质危象。结论对上颈椎类风湿患者选择个体化的手术方案治疗,可有效缓减颈椎类风湿关节炎的炎症破坏过程,改善患者预后,提高生存质量。
颈椎;类风湿关节炎;寰枢椎不稳;脊柱融合术
类风湿性关节炎(rheumatoid arthritis,RA)是一种以慢性侵蚀性滑膜炎为主要表现的全身性自身免疫病,主要累及外周手、足等小关节,颈椎是第2个RA易于侵犯的关节[1-2]。其病理变化主要为侵蚀性滑膜炎、细胞浸润、血管翳形成,导致关节囊、韧带结构的破坏,软骨及骨组织受到侵蚀,导致颈椎不稳[3],主要表现为寰枢椎半脱位(atlantoaxial subluxation,AAS)、垂直半脱位(vertical subluxation,VS)、下颈椎半脱位(subaxial subluxations,SAS),并伴有枕颈痛、颈部活动受限、四肢麻木、头晕等不适。颈椎RA固定融合术能显著改善患者的临床症状,延缓或阻止炎症过程。我院于2012年6月至2015年6月间手术治疗且获得随访的上颈椎RA患者16例,RA的诊断均符合2010年ACR/EULAR RA分类标准,临床效果满意,现报告如下。
1 资料与方法
1.1 一般资料 本组共16例,其中女14例,男2例;年龄41~65岁,平均(55.8±4.3)岁;病程11~20年,平均(15.7±2.8)年。诊断RA后出现上颈椎相关症状时间为3~15年,平均(8.3±2.8)年。首发症状为顽固性颈痛者12例,四肢神经功能缺陷者10例,颈部姿势异常5例,吞咽困难、构音障碍者2例。16例均存在不同程度的手部畸形,其中13例患者有3个月以上应用糖皮质激素史,4例患者曾行人工关节置换术。本组病例包括难复性AAS 3例,可复性AAS 9例,VS2例,SAS2例。神经功能按Ranawat分级,Ⅰ级3例,Ⅱ级8例,ⅢA级4例,ⅢB级1例。
纳入标准:RA继发上颈椎不稳患者,采用2010年ACR/EULAR RA分类标准。排除标准:既往有上颈椎骨折或病变、颈部感染或者上颈椎合并先天性疾病患者。手术治疗患者均由同一骨科医生组完成。
1.2 影像学检查 常规摄手足X线片,以明确RA诊断及病变分期;常规拍摄颈椎正、侧位及开口位X线片,在医师陪同下拍摄颈椎过伸、过屈动力位X线片,以查看寰枢椎的可复性情况。常规行枕颈部三维CT,CT可提供骨结构方面精确的信息,显示骨质改变及骨侵蚀程度,并可间接显示脊髓的受压情况,以选择合理的手术方案。在CT片上明确寰枢椎失稳情况,测量后弓轴线、钉道长度、后弓的宽度和厚度、冠状面的夹角和矢状面的夹角等数据。也可适用于某些MRI检查禁忌证的患者。常规行椎动脉CTA重建查看有无椎动脉高跨、缺如等畸形,对颅脊交界区血管树做综合评估。如颅脊交界区椎弓脉动态受压,加行动态血管造影。常规行MRI检查,MRI能够有效显示脊髓、神经、周围软组织、椎体移位和椎管狭窄、炎症肿块等详细信息,能清楚反映颈延髓角(cervico medullary angle,CMA),对神经、脊髓的压迫有着敏感的信号改变[4],决定是否术中减压。
1.3 评估方法 比较术前、术后3个月、末次随访颈痛视觉模拟评分(visual analogue scale,VAS)和日本骨科学会(Japanese orthopedic association,JOA)评分及Ranawat分级,测量寰齿后间距(posterior atlanto-odontoid interval,PADI)和颈延髓角(cervico medullary angle,CMA),并行统计学分析。

1.5 术前准备 术前头颈部备皮。如颈椎伸/屈位片上提示难复性AAS或VS,术前常规行颅骨牵引,定期复查床旁X线片,及时调整牵引重量和角度。术前行Halo-vest头架持续牵引10 d以上,复位不理想,拟行经口入路者,请口腔科会诊,检查有无口腔疾患,清除可疑病灶,评估张口受限程度及恒牙的存在或缺损情况,做好口腔准备。术前3~5 d做口、鼻和咽部分泌物培养,以选择敏感抗生素。对于复杂手术或术后可能长时间行呼吸机辅助呼吸的患者行气管切开。
1.6 手术方式 麻醉考虑使用纤维支气管镜进行气管插管,防止经口腔插管颈椎过伸加重脊髓损伤。术中使用体感诱发电位检测脊髓功能。9例可复性AAS患者行后路寰枢椎植骨融合内固定术,2例难复性AAS行枕颈融合内固定术,其中1例行单纯枕颈融合术,1例行寰椎后弓切除减压术,1例难复性AAS在在计算机导航辅助系统下行经口咽入路前路松解减压同期后路寰枢椎植骨融合内固定术,1例因并发SAS二期行下颈椎减压融合内固定术;2例VS患者行枕颈融合术,1例行枕骨大孔减压内固定术。2例下颈椎半脱位患者行多节段固定融合术。均取自体髂骨植骨。
2 结 果
全部获得随访,随访时间为3~36个月,平均(23.2±3.6)个月。分别于术后第3天、术后1个月、术后3个月、术后12个月复查颈椎张口位、正侧位X线片,术后3个月和6~12个月定期MRI及寰枢椎CT扫描及三维重建检查,以观察脊髓减压情况和常规测量患者术前及术后PADI、CMA,术前、术后随访VAS及JOA评分。
患者术后颈部疼痛症状及神经症状均有明显改善。经X线及三维CT检查证实均获得骨性融合,无内固定松动、断裂,无脊髓、神经根和椎动脉损伤。MRI提示齿突周围血管翳较术前减小。未发生肾上腺皮质功能危象等并发症。
VAS评分由术前的平均(5.2±0.8)分下降到末次随访时的(1.3±0.4)分,JOA评分由术前平均(12.3±2.7)分增加到末次随访时的(15.5±1.2)分,VAS、JOA评分、ADI、CMA值术后3个月与术前比较,差异有统计学意义(P<0.05,见表1);术后神经功能按Ranawat分级,Ⅰ级9例,Ⅱ级5例,ⅢA级1例,ⅢB级1例,虽有ⅢA级和ⅢB级各1例患者的神经功能无改善,但随访亦未发现神经损害加重。

表1 手术前后VAS、JOA评分及PADI、CMA比较
典型病例为一70岁女性患者,有“类风湿关节炎”病史二十余年,口服抗风湿药物治疗,后出现枕颈部疼痛合并四肢麻木无力、行走困难在我院住院治疗,诊断为“寰枢椎不稳、类风湿关节炎”。术前常规行颅骨牵引,定期复查床旁X线片,调整牵引重量和角度,完善术前检查,做好术前准备,择期在全麻下行枕颈融合内固定术,术后枕颈部麻痛感消失,下肢肌力明显增加,恢复行走能力,躯干部点击样感觉消失。手术前后影像学资料见图1~2。
3 讨 论
类风湿关节炎常常累及颈椎,造成颈椎进行性失稳和半脱位,主要表现为寰枢椎半脱位、垂直半脱位、下颈椎半脱位,或几种不稳形式共存,并导致延髓、脊髓或神经根受压而表现为相应的神经功能障碍,甚至发生猝死。颈椎受累最早在RA确诊后的前2年。如未治疗,病情逐渐发展加重,其后果相当严重。AAS患者死亡率是无寰枢椎半脱位患者的8倍。而对颈椎RA致寰枢椎不稳的患者早期行内固定治疗,发现可延缓颈椎RA的炎症破坏过程,术后齿状突周围血管翳较术前明显缩小,可解除神经压迫,促进神经功能恢复[5]。对于Ranawat Ⅲ B级的患者也需尽早手术,预防可能出现不可逆的神经损害。Mukerji等[6]建议对所有脊髓受累的颈椎RA患者,无论其神经功能损害的严重程度,均应进行手术治疗,防止神经功能进一步恶化,促进功能恢复。
对于颈椎不稳持续进展的患者建议手术治疗以防止脊髓病变的发生;已有脊髓病变的RA患者,通常需手术治疗,以阻止脊髓病变的进展;除非前期评估不可逆的神经功能损伤的患者,其预后效果不佳而行保守治疗。
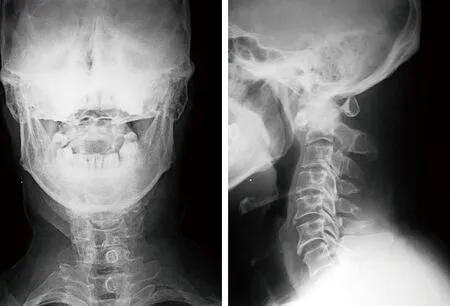
图1 术前正侧位X线片示寰枢椎不稳,寰枢关节前半脱位
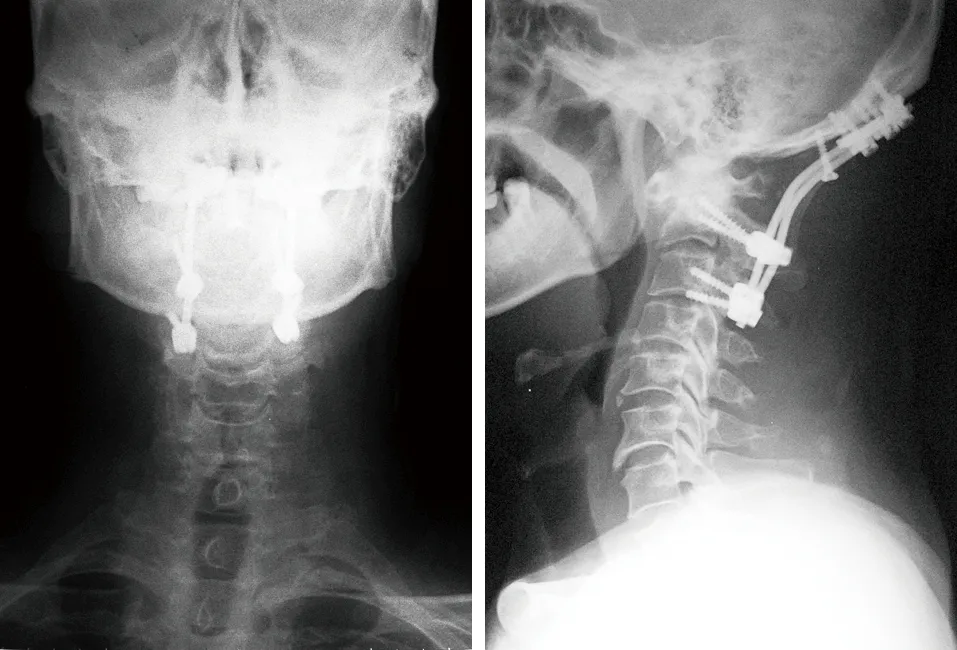
图2 枕颈融合术后X线片示内固定及植骨位置良好
颈椎RA的手术目的是建立脊柱稳定性,恢复椎体高度及减轻脊髓、脑干、神经的压迫[7]。建议对RA继发颈椎不稳的患者早期行手术治疗,早期骨及韧带结构破坏程度较轻,完整性亦较好,复位相对简单,术后内固定稳定性较好;早期脊髓神经功能损害较轻,手术后神经功能恢复较晚期理想。RA患者有其特殊的临床及病理特征,合并全身其它系统疾病,病程早期患者全身情况较好,围手术期处理相对简单,手术风险较小。本组随访结果观察,早期手术可稳定RA的进程,有效缓解临床症状及延长存活时间的预期值。
颈椎RA病程往往超过10年,甚至更长。多有激素、非甾体抗炎药、改善病情抗风湿药物等药物治疗史,术前需严格评估RA累及的系统器官。围手术期评估与处理对RA继发上颈椎不稳的患者显得尤为重要。不仅要求行常规围手术期管理,还要考虑其特殊性,严格控制药物使用,尽可能减少术后不良事件的发生,制定个体化方案。
颈椎RA不仅对脊髓、延髓形成压迫,而且也影响到椎动脉,引起栓塞、脑梗死等继发性损伤[8-9]。有学者[10]发现,30%~70%的颈椎RA患者中可见椎动脉骑跨。建议术前常规行CTA、MRA检查,进行彻底的血管树术前评估。骨性椎动脉管和孔不能代表真实的动脉外径,周围有静脉丛、结缔组织和骨膜组织,这一结构允许置钉过程中有一定程度的破坏。部分患者由于退变、寰枢椎不稳等原因可导致罕见的颅脊交界区椎弓脉动态受压,此时需加行动态血管造影。
RA继发颈椎不稳往往存在较严重的骨质侵蚀情况。本组明确颈椎骨侵蚀到齿突6例,寰椎侧块4例,枢椎关节面3例,枕骨髁部1例,下颈椎2例。颈椎RA手术强调个体化置钉的重要性,认真结合术前影像学资料,并结合术中透视,注意探查四壁及底壁,根据骨质侵蚀情况合理置钉,制订个体化的手术方式。随着病情进展,可复位性脱位演变为难复位性脱位、甚至不可复位性脱位,这样实施更复杂的手术,其预后不佳且易致严重的并发症。
RA病程和临床表现影响个体化手术方案的制定和选择。目前有多种方案选择,大方案为后入路手术,也有前入路手术。后入路手术方式包括线缆固定(Gallie钢丝法、Brooks-Jenkins法、Sonnta法)、Halifax椎板夹、经关节突螺钉(Magerl技术)、寰椎侧块(椎弓根)螺钉、寰椎后弓交叉螺钉、Wright枢椎椎板钉等众多方法;前入路手术方式包括经口咽寰枢椎钢板(Harms钢板)、前路寰枢关节锁定钢板(SAALP)、经口咽前路寰枢椎复位钢板系统(TARP)、经口咽前路重建钢板(TORP)等手术方式。各种手术方式均有自身的优缺点。因此,具体的手术方式需根据患者年龄、性别、局部不稳性、骨质疏松程度、有无脊髓压迫、复位前后椎管容积大小变化、复位难易程度等情况,选择内固定材料、减压或植骨,制订个体化的手术方案。本组中9例可复性AAS患者行后路寰枢椎植骨融合内固定术,对无明显脊髓压迫或复位后椎管容积较大的病例采用Halifax椎板夹,而对伴有轻度脊髓受压,行复位后椎管容积较小的病例则行后路线缆或钉棒系统固定。本组中1例难复性AAS采取前路松解减压手术解除前方的压迫,1例采取后路寰椎后弓切除,解除脊髓压迫。
术前手术医师、麻醉医师、风湿科医师及内科医师共同评估患者。如术前动力位X线片显示未复位,且麻醉后颅骨牵引仍无法复位,则诊断为难复性寰枢椎脱位(Irriducible atlantoaxial dislocation,IAAD)。IAAD多合并脊髓腹侧受压,需行前路松解或减压手术,经口入路可以直接到达颅颈交界腹侧的病变,因此可以解除延脊髓前方的压迫。如需经口入路,经耳鼻咽喉科医师会诊以评估张口受限程度和恒牙的存在或缺失,并做好口腔准备。术前在透视下利用钝性金属棒模拟可能达到的区域。本研究中,1例难复性AAS在计算机导航辅助系统下行经口咽入路前路松解减压,无术后感染、颅内感染、脊髓神经损伤等并发症。
内镜辅助下的目的是去除寰齿关节内的瘢痕组织,恢复寰枢关节的正常相对解剖位置,进而解除上颈髓的压迫。与传统的经口入路相比,内镜辅助有自身优势,如手术切口相对清洁,能有效避免术后感染;内镜系统具有良好的照明和局部放大作用,使得手术操作更加精确、安全[11]。还有学者尝试经鼻内镜齿突切除术[12],此入路可以减小对术后发声的影响,但目前尚未得到广泛应用。
本组对9例可复性AAS患者行后路寰枢椎植骨融合内固定术,术后随访示齿突周围血管翳较术前减小,寰枕关节较少受到侵蚀。因此建议对RA继发AAS患者,尽可能行寰枢椎融合术,而非枕颈融合术。本组研究仅1例发现AAS后脱位,AAS后脱位通常是由于齿状突受到腐蚀或断裂,导致对脊髓腹侧的压迫,加上血管翳的压迫,导致脊髓的额外损伤,在全麻下行脊髓电生理监测行闭合复位,复位较满意后行后路寰枢椎植骨融合术。如牵引不能复位,可行经口咽松解复位或齿状突切除减压术。RA继发AAS的患者中,术前颅骨牵引不能有效复位的比例相对较低,本研究中仅1例行前路松解。
本研究中2例SAS患者行多节段固定融合术,1例AAS患者行寰枢椎融合术后并发SAS,Ⅱ期行下颈椎减压融合内固定术。SAS的治疗目的是恢复下颈椎的序列,解除脊髓压迫。SAS是颈椎RA病程进展的一种表现类型,也可能发生在颈椎手术术后。Ito等[13]研究表明,颈椎不稳行寰枢椎融合术后19例(57.6%)发展为术后SAS。说明存在继发性的多节段病变风险。RA患者寰枢椎融合术后下颈椎后凸或节段不稳可继发脊髓病,进而需要再次手术。除了继发性SAS的存在,术后也发现发生下颈椎曲度变化。研究[14]认为,寰枢椎内固定角度是术后下颈椎曲度变化的关键因素。也有学者[15]认为,RA患者术后并发SAS,与手术和疾病的自然病程相关。术后SAS常发生于相对较短的时间,大多数患者是在术后1年内出现的,然而RA的自然病程往往较长时间后才发生此类型病变。Yoshida等[16]认为,在类风湿关节炎患者中,不仅是上颈椎融合术本身所致的结果,同时是由于疾病的自然进程。对于RA患者行颈椎内固定融合术后下颈椎曲度的变化还需进一步研究。
颈椎RA患者早期易被周围关节病变所掩盖,临床上容易造成误诊、漏诊,所以对RA患者应常规行影像检查,以发现早期颈椎不稳。颈椎RA患者病情往往较严重,常多系统受累,手术风险较大,术前宜全面、仔细评估及多学科合作。对于不同类型的寰枢椎不稳患者,宜选择适合患者病情的个体化内固定手术方案。个体化治疗并不违背脊髓减压、短节段固定融合、恢复寰枢椎远期稳定性的治疗原则。在对具体患者病情全面了解分析的基础上,掌握病情特点,根据手术医生操作习惯和临床经验制定适合患者的个体化方案,可有效减缓颈椎类风湿关节炎的炎症破坏过程,缓解或治愈临床症状,稳定颈椎,解除脊髓压迫,改善患者预后,提高生存质量。
[1]Werle S,Ezzati A,ElSaghir H,et al.Is inclusion of the occiput necessary in fusion for C1~2instability in rheumatoid arthritis?[J].J Neurosurg Spine,2013,18(1):50-56.
[2]Wasserman BR,Moskovich R,Razi AE.Rheumatoid arthritis of the cervical spine-clinical considerations[J].Bull NYU Hosp Jt Dis,2011,69(2):136-148.
[3]Ahn JK,Hwang JW,Oh JM,et al.Risk factors for development and progression of atlantoaxial subluxation in Korean patients with rheumatoid arthritis[J].Rheumatol Int,2011,31 (10):1363-1368.
[4]Joaquim AF,Ghizoni E,Tedeschi H,et al.Radiological evaluation of cervical spine involvement in rheumatiod arthritis[J].Neurosurg Focus,2015,38(4):E4.
[5]Grob D,Luca A.An observational study of patient-rated outcome after aflantoaxial fusion in patients with rheumatoid arthritis and osteoarthritis[J].Clin Orthop Relat Res,2011,469(3):702-707.
[6]Mukerji N,Todd NV.Cervical myelopathy in rheumatoid arthritis[J].Neurol Res Int,2011(2011):153628.
[7]潘军伟,黄大耿,郝定均.寰枢椎失稳症的外科治疗研究进展[J].中国骨与关节损伤杂志,2014,29(31):308-309.
[8]Oshima K,Sakaura H,Iwasaki M,et al.Repeated vertebrobasilar thromboembolism in a patient with severe upper cervical instability because of rheumatoid arthritis[J].Spine J,2011,11(2):e1-e5.
[9]Fujiwara H,Kaito T,Makino T,et al.Positional occlusion of the vertebral artery in a case of rheumatoid atlantoaxial subluxation presenting with multiple cerebral and cerebellar infarction[J].Mod Rheumatol,2012,22(4):605-609.
[10]Miyata M,Neo M,Ito H,et al.Is rheumatoid arthritis a risk factor for a high-riding vertebral artery?[J].Spine (Phila Pa 1976),2008,33(18):2007-2011.
[11]Wang B,Lü G,Deng Y,et al.Anterior endoscopically assisted transcervical reconstruction of the upper cervical spine[J].Eur Spine J,2011,20(9):1526-1532.
[12]Kassam AB,Snyderman C,Gardner P,et al.The expanded endonasal approach:a fully endoscopic transnasal approach and resection of the odontoid process:technical case report[J].Neurosurgery,2005,57(Suppl 1):E213.
[13]Ito H,Neo M,Sakamoto T,et al.Subaxial subluxation after atlantoaxial transarticular screw fixation in rheumatoid patients[J].Eur Spine J,2009,18(6):869-876.
[14]Mukai Y,Hosono N,Sakaura H,et al.Sagittal alignment of the subaxial cervical spine after C1~C2transartieular screw fixation in rheumatoid arthritis[J].J Spinal Disord Tech,2007,20(6):436-441.
[15]Kang D,Lehman R,Wagner S,et al.Subaxial cervical sagittal alignment following C1~C2fusion for atlanto-axial osteoarthritis[J].Global Spine Journal,2015(5):S01.
[16]Yoshida G,Kamiya M,Yoshihara H,et al.Subaxial sagittal alignment and adjacent-segment degeneration after atlantoaxial fixation performed using C1lateral mass and C2pedicle screws or transarticular screws[J].J Neurosurg Spine,2010,13(4):443-450.
SurgicalTreatmentofRheumatoidArthritisinCervicalSpine
Yang Ruifeng1,2,Tan Junming2
(1.The 98th Clinical Medical College of Medical University of Anhui,Huzhou 313000,China;2.Center of Trauma Repair and Reconstruction of Chinese PLA and Department of Orthopedics,The 98th Military Hospital,Huzhou 313000,China)
ObjectiveTo summarize the clinical experience of the surgical treatment for rheumatoid arthritis (RA) of cervical spine.MethodsSixteen patients who underwent surgical treatment for cervical spine of rheumatoid arthritis between June 2012 and June 2015 were enrolled in this retrospective study.All patients were cervical vertebral instability by imaging findings into AAS,VS,SAS.Including 9 cases of reducible atlantoaxial subluxation patients were treated with posterior approach fusion with graft and intenal fixation,2 patients with irriducible atlantoaxial dislocation were treated with occipitocervical fusion.Occipitocervical fusion was performed in 1 patient,posterior atlantal arch excision was performed in 1 patient.One irriducible atlantoaxial dislocation were treated with microscopic transoral approach C1~2screw fixation,1 irriducible atlantoaxial dislocation(IAAD) were treated with navigation aided microscopic transoral approach combine with ventral decompression one-stage C1~2posterior approach fusion with graft and intemal fixation,1 case of SAS secondary to AAS underwent multiple segment fusion and internal fixation.2 patients with VS were treated with occipitocervical fixation,1 routine foramen magnum decompression and internal fixation.2 subaxial subluxations (SAS) patients underent multiple segmental fixation fusion.There were 2 men and 14 women with an average age of (55.8±4.3) years (range,41~65 years).The average course of disease was (15.7±2.8) years (range,11~20 years).Pain was evaluated by Visual Analogue Scale (VAS) scores before and after surgery.Ranawat grading scale,Japanese Orthopaedic Association (JOA) scores,posterior atlanto-odontoid interval(PADI),cervicomedullary angle(CMA)were used to determine myelopathy.Clinical and radiological data were collected before surgery,at 3 and (or) 6 months after surgery,and at final follow-up.ResultsPatients were followed up for 3~36 months (23.2±3.6 months),15 cases of had a significant neurological improvement,1 cases have no improvement but also no nerve damage aggravated,16 cases of postoperative patients with odontoid pannus around a preoperative decrease.Solid fusion was confirmed by CT in all cases.No internal fixation loosening and fracture,spinal cord and nerve root and vertebral artery injury,adrenocortical crisis happened.ConclusionIndividualized surgical planning should be adopted in patients with RA in upper cervical spine,which can effectively slow down the damage process cervical inflammation of rheumatoid arthritis,improve clinical outcomes,improve the quality of life.
cervical spine;rheumatoid arthritis;atlantoaxial instability;spinal fusion
基金项目:南京军区医药重大基金课题(15DX002)和全军医学科研“十二五”课题(编号CWS11J260)
杨瑞峰,谭俊铭.个体化手术治疗颈椎类风湿性关节炎[J].实用骨科杂志,2017,23(12):1057-1061.
1008-5572(2017)12-1057-05
R684.3
B
2017-05-30
杨瑞峰(1988- ),男,研究生在读,安徽医科大学解放军98临床学院,313000。
