MRI平扫及动态增强对宫颈癌分期的评估价值
2017-12-27铜陵市人民医院影像科妇产科安徽铜陵244000
(铜陵市人民医院 1.影像科;2.妇产科,安徽 铜陵 244000)
·影像医学·
MRI平扫及动态增强对宫颈癌分期的评估价值
李石坚1,张金平1,胡春秀2,张 冉1,汤永祥1
(铜陵市人民医院 1.影像科;2.妇产科,安徽 铜陵 244000)
目的:探讨MRI平扫及动态增强MRI对宫颈癌分期的评估价值。方法回顾性分析42例宫颈癌患者MRI平扫及动态增强影像学特征。以病理分期为标准,对肿瘤治疗前MRI分期与临床妇科体检分期的准确性进行比较。在MRI图像上测得肿块容积,并分析其与病理分期级别高低之间的差别。结果宫颈癌MRI平扫显示为宫颈区异常信号,动态增强早期及延迟期易与周围正常组织区分。42例患者中MRI分期为原位癌5例,ⅠA期8例,ⅠB期9例,ⅡA期17例,ⅡB期3例;临床体检分期为原位癌14例,ⅠA期7例,ⅠB期6例,ⅡA期12例,ⅡB期3例。以病理分期为标准,MRI分期准确率为76.19%(32/42),临床妇科体检分期的准确率为30.95%(13/42),两者差异有统计学意义(χ2=17.28,P<0.01)。在MRI图像上测得病灶肿块平均容积为8.49 cm3。其中ⅠA期肿块容积平均为1.24 cm3(n=9),ⅠB期为4.33 cm3(n=11),ⅡA期为12.28 cm3(n=11),ⅡB期为20.04 cm3(n=6),肿块大小在病理分期级别高低方面差异有统计学意义(χ2=23.57,P<0.01)。结论MRI平扫及动态增强对病灶范围清晰显示有帮助,可提高宫颈癌治疗前分期的准确率。测量肿块容积大小对肿瘤术前分期评估具有一定的价值。
磁共振成像;动态增强;宫颈癌;肿瘤分期
宫颈癌是妇科最常见的恶性肿瘤之一,近年来越来越多的病例被发现[1-2]。宫颈刮片及妇科常规体检是发现宫颈癌的主要方法,但对更精确的治疗前分期仍有待于进一步提高[3]。MRI高组织分辨力成像特点及多方位、多序列扫描,能更好地显示宫颈癌病灶影像特征,在宫颈癌的诊断及分期中具有优势[2,4-5]。笔者搜集了我院42例宫颈癌患者资料,就MRI对宫颈癌分期的评估价值讨论如下。
1 资料与方法
1.1 一般资料 回顾性分析铜陵市人民医院2013年2月~2017年3月期间,在本院行MRI检查的宫颈癌患者42例。受检者均签署知情同意书。病变均经病理证实及手术切除。患者年龄30~60岁,中位年龄48.5岁,均经住院治疗。临床主要表现为接触性阴道出血。
1.2 检查方法 采用Siemens Novus 1.5T超导型磁共振仪检查。患者检查前1 h饮水约500 mL。检查取平卧头先进,扫描自髂骨翼至股骨颈水平。先常规MRI平扫,扫描序列为SE T1WI和脂肪抑制快速FSE T2WI。之后行动态增强扫描,应用横断面快速扰相梯度回波序列。同一方位各序列层面、层厚及FOV均保持一致。增强时经肘前静脉推注对比剂Gd-DTPA 0.1 mmol/kg。注药后,分别于16 s、48 s、3 min各行1次扫描。扫描序列:①轴位SE T1WI序列,TR 555 ms,TE 14 ms,平均次数2;②轴位、矢状位及冠状位FSE T2WI加频率饱和翻转恢复脂肪抑制,TR1500~3000 ms,TE100 ms,平均次数2;③动态增强行GRE T1WI快速序列,加频率饱和翻转恢复脂肪抑制,TR 5.21 ms,TE 2.41 ms,平均次数2;FOV均为280~350 mm2,层厚4~5 mm,间隔10%~30%,扫描矩阵为256×256,重建矩阵为512×512。
1.3 图像分析、测量及相关临床资料统计
1.3.1 MRI图像分析及测量 ①病灶区确定:依据MRI常规图像中异常信号结合MR动态增强确定病变范围;②用PACS长度测量工具测量病灶,具体为:分别由两位工作5年以上影像主治医师,以肿块MRI动态增强异常强化边缘为界,测量肿块上下(矢状位像)、左右(轴位像)及前后(轴位像)垂直方向上最大长度,将3个长度的乘积除以2得出肿块容积[6];③同一肿块容积取两次测量的均值[6]。
1.3.2 查阅患者术前临床资料 统计根据临床妇科常规检查的初步诊断及分期情况。
1.3.3 宫颈癌分期参照标准 以术后大体及病理学资料标准确定肿瘤分期。具体分期为0期:原位癌,肿瘤局限于宫颈黏膜层。Ⅰ期:肿瘤严格局限于宫颈(扩展至宫体可被忽略),其中ⅠA期为宫颈间质浸润深度≤5.0 mm,水平浸润范围≤7.0 mm;ⅠB期为临床肉眼可见病灶局限于宫颈,或临床治疗前病灶大于ⅠA期。Ⅱ期:肿瘤已经超出宫颈,但未达盆壁,或未达阴道下1/3,其中ⅡA期为无宫旁组织浸润;ⅡB期为有明显宫旁组织浸润。Ⅲ期:肿瘤侵及盆壁和(或)侵及阴道下1/3和(或)导致肾盂积水或无功能肾,其中ⅢA期为肿瘤侵及阴道下1/3,未及盆壁;ⅢB期为肿瘤侵及盆壁和(或)导致肾盂积水或无功能肾。Ⅳ期:肿瘤超出真性骨盆(活检证实),侵及膀胱或直肠黏膜[2,4,7]。
1.3.4 临床分期及MRI分期标准 依据国际妇产科联盟(FIGO,2009年)修订的临床分期为标准[4]。宫颈癌的临床分期由两位有经验的妇科主治医师依据触诊肿块大小、活动度及周围阴道穹窿的情况作出分期。MRI分期在FIGO标准的基础上,从分析MRI图像中作出,标准为:0期(原位癌),宫颈无异常信号;Ⅰ期,子宫内肌层的低信号环有局部缺损或中断,其中ⅠA期宫颈癌异常强化范围小于1/2肌层,ⅠB期异常强化范围大于1/2肌层;ⅡA期在Ⅰ期基础上伴有阴道穹窿的局限性消失或阴道上2/3低信号中断,ⅡB期为病灶累及宫颈全层,宫颈外缘毛糙或其浆膜层低信号局限性缺损;ⅢA期为阴道下1/3低信号中断或肿块;ⅢB期宫颈癌灶侵犯盆壁;IV期为膀胱后壁或直肠前壁低信号带中断消失[3,7]。
1.4 统计学方法 采用SPSS 13.0进行数据分析。对两位医师分别测量同一组病例肿块容积值的差异进行配对t检验;以病理分期为标准,对所有患者仅根据妇科专科检查的初步临床分期与MRI分期的准确性进行卡方检验;在MRI显示有肿块的病例中,对肿块容积大小在肿瘤病理分期级别高低之间的差别行秩和检验。P<0.05为差异有统计学意义。
2 结果
2.1 病理结果 42例患者中鳞癌35例,腺癌6例,腺鳞癌1例。
2.2 MRI表现及肿块容积 42例患者中,5例原位癌在MRI上未发现肿块,37例有异常强化肿块,对两位医师分别测量肿块容积的两组数据之间进行配对t检验,第1组肿瘤容积为(8.47±9.39)cm3,第2组为(8.52±9.38)cm3,差异无统计学意义(P>0.05);其中容积最大约35.74 cm3,最小约0.05 cm3,平均约8.49 cm3。肿块T1像呈等或稍低信号,FST2像呈不均匀略高信号;肿块在动态增强动脉期不同程度强化,在延迟期,病灶区对比剂退出,均与邻近正常组织间产生信号差异(图1)。
2.3 术后病理分期、术前临床分期及MRI分期结果详见表1,以术后病理分期为标准,临床与MRI分期准确率比较,结果详见表2。
2.4 肿块容积在病理分期级别高低之间的差别 本组发现肿块的病例(n=37)中,肿块的平均容积:ⅠA期约1.24 cm3(n=9),ⅠB期约4.33 cm3(n=11),ⅡA期约12.28 cm3(n=11),ⅡB期约20.04 cm3(n=6),对其差别进行多样本秩和检验,结果为肿块越大,病理分级相对越高(χ2=23.57,P<0.01),详见表3。
表1 42例宫颈癌患者病理、临床分期及MRI分期比较
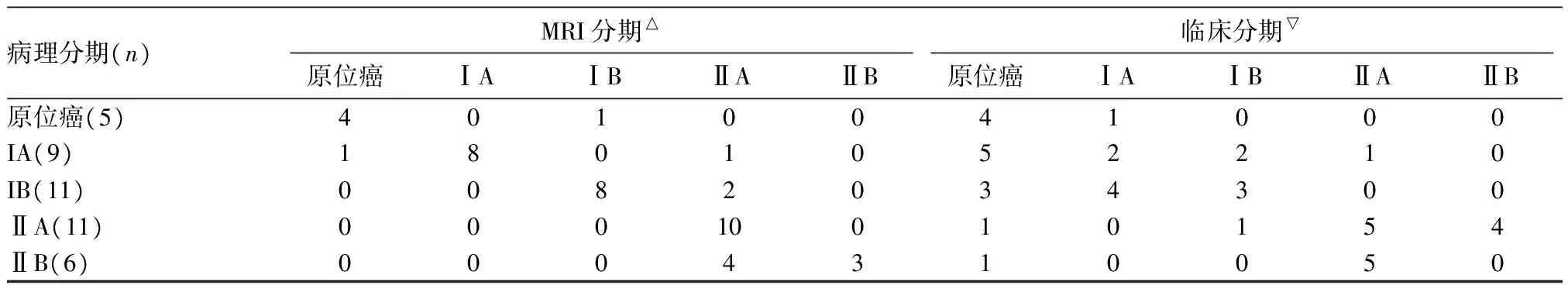
病理分期(n)MRI分期△临床分期▽原位癌ⅠAⅠBⅡAⅡB原位癌ⅠAⅠBⅡAⅡB原位癌(5)4010041000IA(9)1801052210IB(11)0082034300ⅡA(11)00010010154ⅡB(6)0004310050
△:运用MRI平扫及动态增强的分期例数分布;▽:运用常规妇检的临床初步分期例数分布。
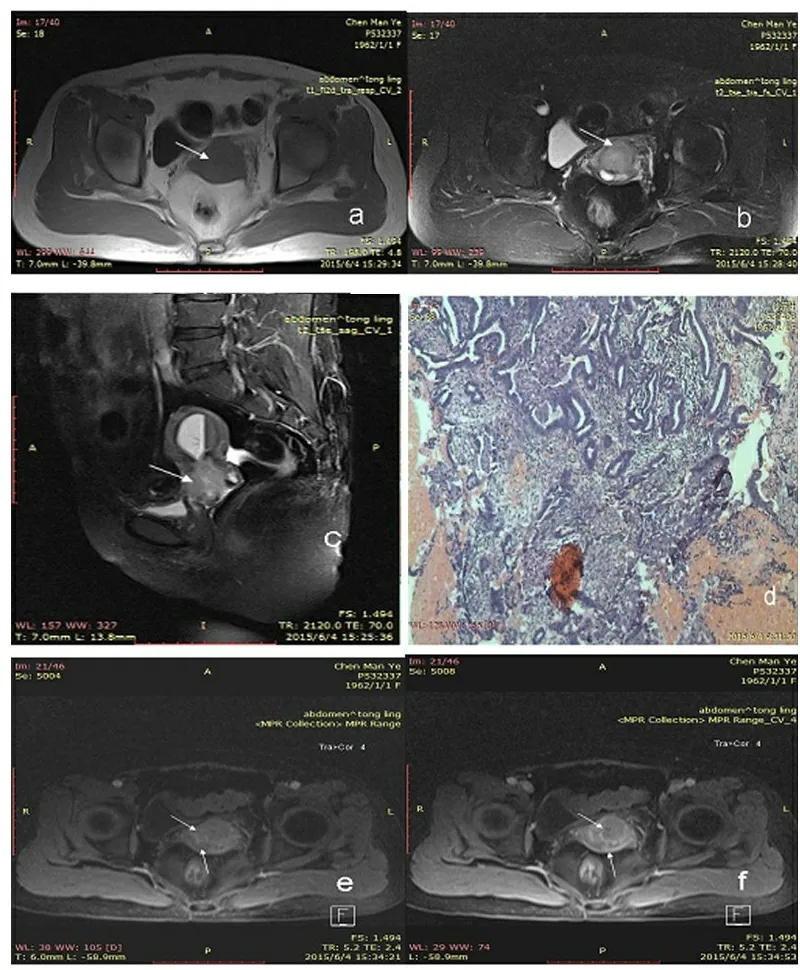
患者52岁,阴道流液半年,接触性出血2月,2015年6月手术,病理:宫颈腺癌。MRI示T1WI等信号,FST2WI稍高信号宫颈肿块(箭头所示)(a~c),动态增强,病灶动脉期(e)及延迟期(f)对比剂进入与退出与周边组织形成对比(双箭头所示)。宫颈外膜及周边未见实质性强化,MRI分期ⅡA,临床分期ⅡB,病理分期ⅡA期。结合平扫及增强测得肿瘤大小:4.0 cm×3.6 cm×3.2 cm,容积:23.04 cm3。(d)组织病理图片:HE:10×4。
图1 宫颈瘤ⅡA期MRI及病理图
表2 42例宫颈癌患者临床分期与MRI分期准确率比较
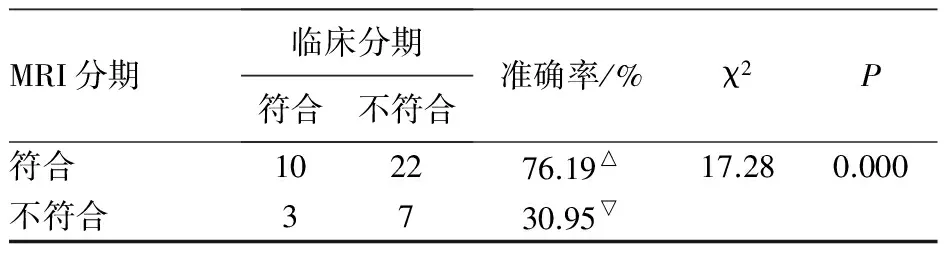
MRI分期临床分期符合不符合准确率/%χ2P符合102276.19△17.280.000不符合3730.95▽
△:表示MRI分期准确率;▽:表示临床分期准确率。
表3 不同肿瘤分期肿块大小的比较(n=37)
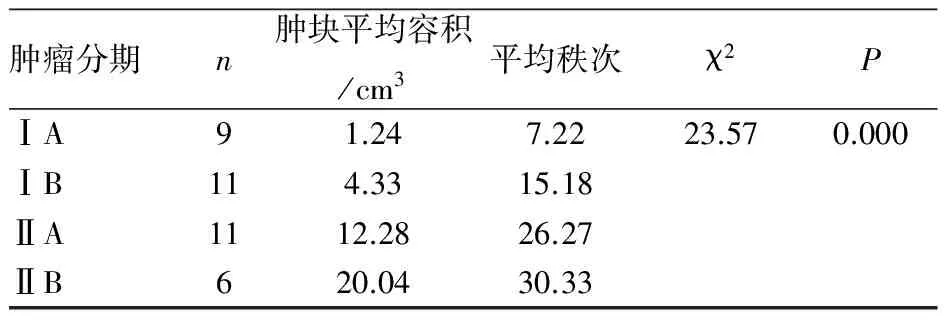
肿瘤分期n肿块平均容积/cm3平均秩次χ2PⅠA91.247.2223.570.000ⅠB114.3315.18ⅡA1112.2826.27ⅡB620.0430.33
3 讨论
宫颈癌是妇科最常见恶性肿瘤之一,其正确分期诊断直接影响治疗及预后。MRI可准确显示肿块位置及信号改变[8-9];对宫颈癌的早期及分期诊断均优于CT检查[3,9-10]。
本组病例中,肿块在T1像呈等或稍高信号,在FST2像呈稍高信号,动态增强在早期呈较明显强化及延时期癌灶相对低信号的特点,更利于显示小病灶及其边界,有助于分期,与国内张婷等观点相同[11-12]。另外,动态增强易于鉴别瘤周水肿或盆腔静脉丛,可能有助于提高小病灶的检出率及肿瘤分期的准确度[12]。
本组病例,以术后病理分期为标准,对宫颈癌MRI分期与临床仅根据妇科专科检查分期的准确性进行对比后发现,MRI分期准确率更高(χ2=17.28,P<0.01),因此可以认为MRI对宫颈癌分期的准确率高于妇科专科检查所确定的初步分期。另外,测量本组中肿块容积大小,并分析其与病理分期级别高低之间的差别后发现,病灶容积越大,病理分期级别相对越高(χ2=23.57,P<0.01)。因此,肿瘤的大小可在一定程度上反映其病理分期级别高低[9]。另外,MRI上出现的早期强化是对比剂在血管中充填,随后的组织强化则是血管内和进入组织间隙对比剂共同作用的结果,从而可对肿瘤血管的生成进行定量分析[11],可进一步研究。本组5例原位癌,予MRI平扫及增强未显示明显肿块及异常强化,原因可能是肿块的体积过小,MRI不能区分,另短期内临床宫颈诊刮及活检也可能是影响因素,值得进一步研究;此外,本组病例中缺少ⅢA以上分期病例也是不足之处。
综上所述,MRI以高软组织分辨力及多方位、多参数成像优势,对宫颈癌分期诊断的正确率高于临床妇科专科检查所确定的分期,有助于提高肿瘤临床治疗前分期准确率。另外,肿块的大小在一定程度上间接反映了肿瘤分期级别;但宫颈癌分期级别的高低与多种因素有关,肿块的大小可能只是一个方面。
【参考文献】
[1] 田兆荣,郭玉林,蔡磊,等.MRI在宫颈癌分期诊断中的应用[J].中国医学影像学杂志,2016,24(2):138-140,147.
[2] FRIDSTENL S,HELLSTROM AC,HELLMANL K,etal.Preoperative MR staging of cervical carcinoma: are oblique and contrast-enhanced sequences necessary[J]?Cta Radiologica Open,2016,5(11):1-8.
[3] 周星,黄刚,张庆,等.动态增强MRI及扩散加权成像对宫颈癌病理特征及临床分期的应用[J].中国医学影像学杂志,2016,24(11):855-860.
[4] 刘晓蓓,肖虎,刘文亚.MRI宫颈癌的诊断及分期评价[J].实用放射学杂志,2012,28(9):1415-1419.
[5] DUAN X,BAN XH,ZHANG X,etal.MR imaging features and staging of neuroendocrine carcinomas of the uterine cervix with pathological correlations[J].Eur Radiol,2016,26:4293-4302.
[6] GLODZIK-SOBANSKA L,LI J,MOSCONI L,etal.Prefrontal N-Acetyl aspartate and Poststroke Recovery:A Longitudinal Proton Spectroscopy Study[J].AJNR,2007,28:470
[7] EVAN S.SIEGELMAN.Body MRI[J].Beijing:People′s Military Medical Press,2007:286.
[8] STENSTEDT K,HELLSTRÖM AC,FRIDSTEN S,etal.Impact of MRI in the management and staging of cancer of the uterine cervix[J].Acta Oncologica,2011,(50):420-426.
[9] 邱书琚,陆晓兰,蒋小平,等.MRI动态增强扫描对宫颈癌的诊断价值[J].放射学实践,2012,7(1):77-80.
[10] 张秋芳,连鹏.浸润性宫颈癌术前CT及MRI诊断的临床价值研究[J].中国CT和MRI杂志,2016,14(4):104-106,113.
[11] 张婷,刘爱莲,王禾青,等.MRI动态增强扫描对宫颈癌的诊断价值[J].中华放射学杂志,2009,43(9):973-977.
[12] 张弦,白光辉,严志,等.宫颈癌MRI动态增强扫描特征及其临床应用[J].实用放射学杂志,2009,25(11):1606-1610.
Evaluationontheconventionalanddynamiccontrast-enhancedMRIinstagingofcervicalcarcinoma
LIShijian,ZHANGJinping,HUChunxiu,ZHANGRan,TANGYongxiang
Department of Radiology,Tongling People′s Hospital,Tongling 244000,China
Objective:To evaluate the value of MRI imaging in preoperative staging of cervical carcinoma.Methods:MRI imaging was retrospectively reviewed regarding the properties by plain scans and contrast-enhanced scans in 42 cases of cervical carcinoma. Accuracies for the tumor staging were compared between preoperative findings and conclusions from clinical gynecological examination on the pathological staging basis.The tumor masses were measured in MRI images, and compared with the pathological staging of tumors.Results:Plain MRI scans indicated abnormal signal at the cervical lesions,and dynamic contrast-enhanced(DCE) magnetic resonance imaging revealed distinction between lesions and the surrounding normal tissue in the early arterial and delayed phase imaging.By MRI staging of the tumor in the 42 patients,5 were cervical carcinoma in situ,8 in stageⅠA,9 ⅠB,17 ⅡA and 3 ⅡB.Clinical examination concluded cervical carcinoma in situ in 14 patients, stage ofⅠA in 7,ⅠB in 6,ⅡA in 12 and ⅡB in 3.Based on the pathological staging, the accuracy by MRI staging of cervical carcinoma and preliminary clinic staging was 76.19%(32/42) compared to 30.95%(13/42).The difference was significant (χ2=17.28,P<0.01).The mean mass volume measured in MRI was 8.49 cm3,and 1.24 cm3(n=9) for stage ⅠA,4.33 cm3(n=11) for ⅠB,12.28 cm3(n=11) for ⅡA and 20.04 cm3(n=6) for ⅡB.The difference was significant between mass volumes measured by MRI and pathological staging of the tumors(χ2=23.57,P<0.01).Conclusion:Conventional and dynamic contrast-enhanced MRI may be conducive to defining of the cervical lesions and improving the accuracies of preoperative staging of cervical carcinoma. Measurement of the tumor mass by MRI can be valuable for the tumor staging before surgery.
magnetic resonance imaging;dynamic contrast-enhancement;cervical carcinoma;tumor staging
1002-0217(2017)06-0598-04
2017-06-06
李石坚(1972-),男,主治医师,(电话)17756200406,(电子信箱)kk13856256569@163.com;
张金平,男,主任医师,硕士生导师,(电子信箱)zjpmri@163.com,通信作者。
R 445.2;R 737.33
A
10.3969/j.issn.1002-0217.2017.06.027
