颈部横切口与斜切口对颈前路手术疗效的影响
2017-12-27皖南医学院第一附属医院弋矶山医院脊柱外科安徽芜湖241001
(皖南医学院第一附属医院 弋矶山医院 脊柱外科,安徽 芜湖 241001)
·临床医学·
颈部横切口与斜切口对颈前路手术疗效的影响
唐尚文, 王 弘, 徐宏光, 王凌挺, 赵泉来, 刘 晨
(皖南医学院第一附属医院 弋矶山医院 脊柱外科,安徽 芜湖 241001)
目的:探讨颈前路横切口与斜切口对颈前路手术的手术时间、术中出血量、手术疗效及术后颈部皮肤瘢痕的影响。方法对28例颈椎退行性疾病、颈椎外伤及其他需要行颈椎前路手术疾病的患者采用不同手术入路,其中采用颈前路横切口16例(A组)、颈前路斜切口12例(B组)。对两组患者减压节段、术中情况、手术疗效、术后颈部皮肤瘢痕愈合情况进行比较。结果A、B两组患者术中减压节段的差异有统计学意义(P<0.05)。A、B两组患者均顺利完成手术,术后疗效良好。两组患者瘢痕情况差异有统计学意义(P<0.05)。A、B两组手术前后的JOA评分差异均有统计学意义(P<0.05)。两组患者JOA改善率差异无统计学意义(P>0.05)。结论①颈前路手术横切口与斜切口均能获得良好的术后疗效;②颈前路手术斜切口可获得较佳的手术视野和操作空间,对于初学者及手术经验欠丰富的医师,可选择斜切口入路;③颈前路手术横切口可减少术后颈部皮肤瘢痕的形成,对于瘢痕体质患者或对术后皮肤愈合美观要求高的的患者,可选择横切口入路。
颈前路手术;切口方向;瘢痕
20世纪50年代,Smith-Robinson首先开展颈椎前路手术[1],随后,在世界范围内,颈椎前路手术广泛应用于颈椎退行性疾病、颈椎外伤、肿瘤、炎症以及颈椎畸形的治疗。目前,在颈前路手术中有侧前方横切口和前外侧斜切口两种手术入路,但两种不同方向的手术切口对于术中情况、手术疗效、术后颈部皮肤瘢痕愈合的影响,尚未引起足够重视,本研究通过对临床资料的分析,探讨不同切口方向的手术入路对颈前路手术疗效的影响。
1 资料与方法
1.1 一般资料 将2013 年4月~ 2015年3月弋矶山医院行颈椎病手术治疗的患者作为研究对象。纳入标准: ① 符合行颈前路手术适应证; ②年龄20 ~ 70 岁;③行颈前路椎管减压内固定术;④获得完善的随访。排除标准: ①有麻醉禁忌患者;②有严重的精神障碍者;③有严重高血压、糖尿病等基础疾病者;④有严重凝血功能障碍者;⑤明显瘢痕体质患者。符合上述条件患者28例,A组16 例为横切口组 ,B组12例为斜切口组 。A组患者:颈椎前外侧横切口入路,其中男性11例,女性5例,年龄27~65岁。行单个椎间隙减压4例,单个椎体次全切11例,单个椎体次全切加单个椎间隙减压1例。B组患者:颈椎前外侧斜切口入路,其中男性8例,女性4例,年龄28~69岁。无行单个椎间隙减压者,单个椎体次全切7例,单个椎体次全切加单个椎间隙减压5例。
1.2 手术方法
1.2.1 横切口组(以颈5椎体次全切为例) 由颈前正中线到胸锁乳突肌前缘,沿皮纹方向作横行切口,长约6~7 cm,切开皮肤后上下方分离皮下组织,切开并分离颈阔肌,沿胸锁乳突肌内缘做上下分离,显露肩胛舌骨肌,组织剪打开胸锁乳突肌内侧与颈内脏鞘之间的联合筋膜,并沿间隙向上下充分松解两鞘之间的疏松结缔组织将两鞘分别向两侧牵开,自颈内脏鞘偏外侧,由肩胛舌骨肌内侧与胸骨舌骨肌和甲状胸骨肌间隙进入,直达椎体前方,打开椎前筋膜,充分显露颈5椎体及椎间隙。行后续手术操作,术毕逐层缝合,术后缝合为同一术者,均行皮内缝合。
1.2.2 斜切口组 术前定位胸锁乳突肌,由其内侧缘从外上方斜向内下方,作斜行切口,长约8 cm,切开皮肤后,向左右两侧分离皮下组织以及覆盖在颈阔肌上的浅筋膜。切开并分离颈阔肌,在颈阔肌深面潜行性分离, 沿胸锁乳突肌内侧缘纵向切开并分离颈深筋膜, 甲状腺拉钩将喉部肌肉和其深部的气管、食管向内侧牵开;到达胸锁乳突肌深面,确认颈动脉鞘以及覆盖其上的气管前筋膜,纵行切开椎前筋膜后,将动脉鞘牵向外侧。随后进行后续手术操作。
1.3 观察项目 ①两组患者术中减压节段。②两组患者的手术时间、术中失血量、住院天数。③两组患者术后颈部瘢痕愈合情况,根据瘢痕的宽度及触感可分为3类[2]。纤细瘢痕:瘢痕宽度<3 mm,瘢痕平整,触摸时无局部突起感;中等瘢痕:瘢痕宽度3~5 mm,瘢痕部位虽高于周围正常颈部皮肤,但触摸时突起感不明显;明显瘢痕:瘢痕宽度>5 mm,触摸时有明显局部突起感。④记录两组患者术前及术后JOA评分[3],计算术后JOA改善率。改善率= [改善分 (随访分 - 术前分 ) /损失分( 17- 术前分 ) ]× 100% , 改善率> 80% 为优,50%~80%为良,>5%为有效。
2 结果
2.1 两组患者减压节段的比较 两组患者术中减压节段相比,A组患者单个椎间隙减压者4例,单个椎体次全切减压者11例,单个椎体次全切加单间隙减压者1例;B组患者无单个椎间隙减压病例,单个椎体次全切减压者7例,单个椎体次全切加单间隙减压者5例。对两组资料进行秩和检验,Z=2.622,P=0.009,A、B两组患者术中减压节段的差异有统计学意义,B组患者术中减压节段大于A组患者(图1、2)。
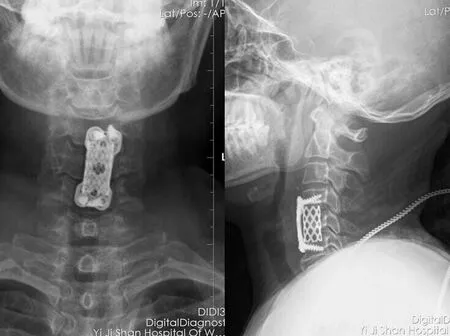
图1 颈前路横切口患者术后正侧位片
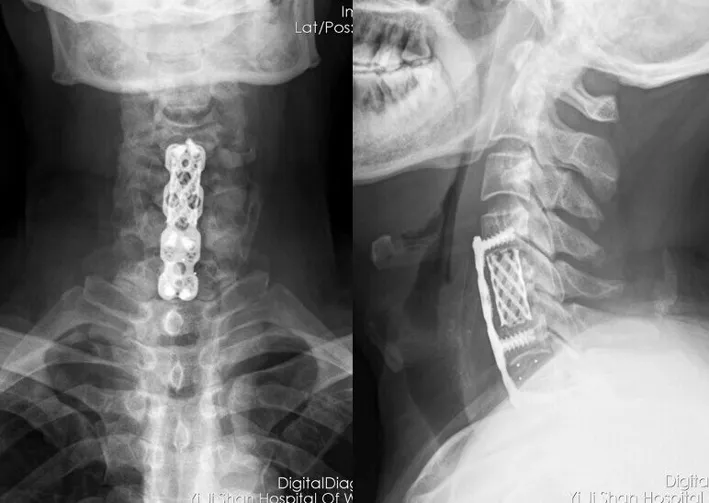
图2 颈前路斜切口患者术后正侧位片
2.2 两组患者手术时间、术中失血量、住院天数的比较 A、B两组患者手术时间、术中失血量、住院天数差异均无统计学意义(P>0.05)。
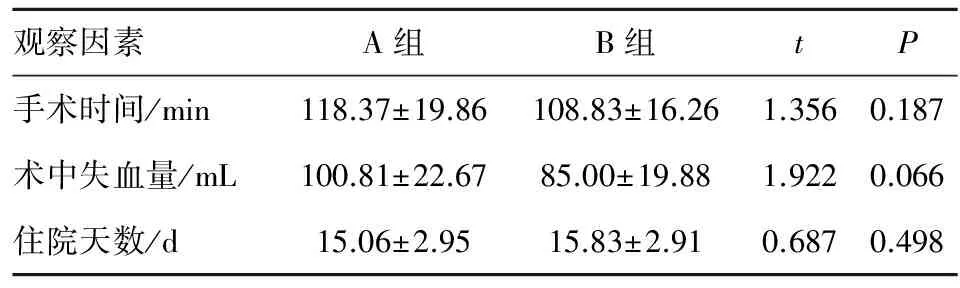
观察因素A组B组tP手术时间/min118.37±19.86108.83±16.261.3560.187术中失血量/mL100.81±22.6785.00±19.881.9220.066住院天数/d15.06±2.9515.83±2.910.6870.498
2.3 两组患者术后瘢痕愈合情况比较 两组患者术后瘢痕愈合相比,A组患者术后纤细瘢痕13例,中等瘢痕2例,明显瘢痕1例;B组患者术后纤细瘢痕5例,中等瘢痕6例,明显瘢痕1例。对两组资料进行秩和检验,Z=1.981,P=0.048,A、B两组患者术后瘢痕愈合情况差异有统计学意义,A组患者术后瘢痕愈合情况优于B组患者(图3)。
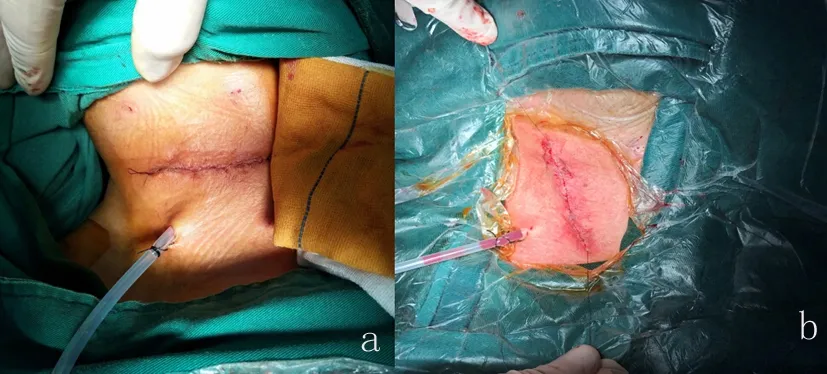
a.颈前路横切口术后缝合;b.颈前路斜切口术后缝合。
图3 颈前路横、斜切口术后缝合比较
2.4 两组患者JOA评分的比较
2.4.1 两组患者术前、术后JOA评分的比较 A组患者JOA评分术前、术后比较差异有统计学意义(P<0.05);B组患者JOA评分术前、术后比较差异有统计学意义(P<0.05);A组患者手术前后JOA评分与B组比较,差异均无统计学意义(P>0.05),见表2。

JOA评分术前术后d±sd配对tPA组8.81±1.3312.31±1.303.50±1.2111.56<0.001B组8.58±1.4412.08±1.383.50±1.458.39<0.001
2.4.2 两组患者JOA改善率的比较 两组患者术后JOA改善率:A组有效3例,良6例,优7例;B组有效2例,良6例,优4例。对两组资料进行秩和检验,Z=0.351,P=0.725,两组患者术后JOA改善率的差异无统计学意义。
3 讨论
颈前路手术在现代医学中应用极为广泛,无论何种原因导致的颈髓受压,均应早期接受手术治疗[4]。通过早期的手术治疗,去除脊髓致压物,改变脊髓受压状态,一般可使脊髓病理改变恢复正常。因此,Mirza等[5]认为,对于发生急性颈髓损伤的患者,脊髓减压内固定术应在72 h内完成。
因下颈椎[6](C3~C7)前入路相对表浅,手术疗效较好,能够使JOA评分得到明显改善,并发症较少,因此逐渐在临床得到广泛应用。其优点主要是:能够有效切除骨化的后纵韧带、椎体后缘增生的骨质以及突出的椎间盘髓核,获得良好的减压效果,确切的内固定使颈椎稳定性加强,植骨融合率可得到明显的提高,并且颈椎的椎间高度和生理弧度得到了良好的维持。
颈前路横切口多适用于1~3个节段的减压,其手术切口可行美容缝合,但由于其术野暴露相对局限,损伤喉返神经及周围血管等组织的可能较大,在蔡钦林等[7]的报道中,颈前路手术损伤喉返神经损伤损伤概率在0.25%左右。故对于手术经验欠丰富的医师,颈前路斜切口术野暴露较横切口相对广泛,适用于减压范围超过3个椎体以上的颈前路减压术;同时,延长手术切口相对方便,因此适合于颈前路手术初学者,可获得较为广泛的手术操作空间,避免因术野暴露不清晰,造成对喉返神经及周围血管组织的损伤。这一点在本研究中A、B两组减压节段的比较中得到证实。
本研究结果显示,A组患者术后瘢痕情况优于B组,说明横切口能够降低术后瘢痕程度。而术后瘢痕的形成主要由以下几点因素造成:①术后切口的感染; ②切口周围皮肤张力的变化; ③手术缝线所导致的排异反应;④缝合方法及手术人员的缝合技巧。在颈前路手术中,横切口入路切口平行于皮纹方向,切开皮肤后,损伤真皮纤维束少,且皮肤皮下的血管网走行多与皮纹方向一致[8],因此横切口完全可以避开颈外静脉和颏下静脉,同时减少皮下血管损伤概率,且弹力纤维牵拉作用在愈合过程中较小,从而减少成纤维细胞的增生以及胶原纤维的融合沉淀,故愈合瘢痕小。而与皮纹相交做颈前路斜切口时,增加血管损伤的机会,缝合后切口难以被断裂的纤维牢固地维持,不易吸收切口周围皮肤牵引的张力[9],增加了成纤维细胞的增生以及胶原纤维的融合沉淀,故瘢痕明显。
颈前路手术的不足之处是不可避免地要离断颈阔肌。颈阔肌位置浅表,是一种薄片状肌,颈部两侧颈阔肌内侧缘的肌纤维束相互交叠在一起,在颏下形成一种类似倒置的“V”型结构[10]。颈阔肌的肌纤维在颈部呈斜行走行,在颈前路手术过程中,钝性分离颈阔肌,避免其肌纤维的离断,减少颈阔肌的瘢痕愈合。本研究未对手术过程中颈阔肌的处理作出相应的比较,故术中颈阔肌的处理,对于术后颈部皮肤瘢痕愈合的影响有待进一步的临床研究。
我们认为,无论采取哪种手术入路,手术过程中的精细操作,充分的减压,确切的植骨内固定,是获得良好的术后疗效以及防止并发症的可靠手段。颈部横切口与斜切口对于颈前路手术的疗效没有明确的影响,但由于颈部斜切口可获得良好的术野与操作空间,对于初学者及经验欠丰富的医师,行颈前路手术时可采用斜切口入路。对于明显的瘢痕体质患者,或对术后颈部皮肤瘢痕愈合美观要求较高的年轻患者,可选择颈前路横切口入路,以减少手术瘢痕的形成。因此,在选择颈前路不同切口入路方案时,术者需结合自己手术经验及患者自身情况。
【参考文献】
[1] SMITH GW, ROBINSON RA. The treatment of certain cervical-spine disorders by anterior removal of the intervertebral disc and interbody fusion[J]. Journal of Bone & Joint Surgery American Volume, 1958, 40-A(3):607.
[2] 高松. 首次腹部横切口与纵切口剖宫产对再次剖宫产患者盆腹腔粘连程度、术中情况及腹壁瘢痕的影响[J]. 中国当代医药, 2014, 21(27):67-69.
[3] HUKUDA S, MOCHIZUKI T, OGATA M,etal. Operations for cervical spondylotic myelopathy. A comparison of the results of anterior and posterior procedures[J]. Journal of Bone & Joint Surgery British Volume, 1985, 67(4):609-615.
[4] 贾连顺, 袁文. 脊髓型颈椎病的早期诊断和手术时机[J]. 第二军医大学学报, 1998, 19(4):224-226.
[5] MIRZA S, ANDERSON P, BAILEY J,etal. Early versus delayed surgery for acute cervical spinal cord injury[J]. Clinical Orthopaedics & Related Research, 1999, 359(359):104.
[6] 赵建华, 刘鹏. 下颈椎前路手术的解剖与临床[J]. 局解手术学杂志, 2010, 19(5):353-355.
[7] 蔡钦林, 王少波, 李迈,等. 颈椎病手术并发症的防治[J]. 中国脊柱脊髓杂志, 1995(5):200-202.
[8] 段毅勇, 杨承宗. 顺皮纹切口阑尾切除术200例分析[J]. 中国医药科学, 2011,1(5):92.
[9] 刘维贤, 王石池, 管宇,等. 真皮内血管排列状态与Langer氏皮纹走向的关系及其临床应用[J]. 中国美容整形外科杂志, 1997(1):11-13.
[10] 谷方, 葛兆茹, 朱继明,等. 颈阔肌及其皮区的应用解剖[J]. 解剖学杂志, 1996(3):197-199.
Comparisonoftheoutcomesofcervicalanteriorprocedurebytransverseorobliqueincision
TANGShangwen,WANGHong,XUHongguang,WANGLingting,ZHAOQuanlai,LIUChen
Department of Spinal Surgery,The First Affiliated Hospital of Wannan Medical College,Wuhu 241001,China
Objective:To investigate the effects of anterior cervical procedure using transverse incision or oblique incision on the operative time, intraoperative blood loss, surgical outcomes and cervical skin scar following surgery.Methods: Twenty-eight patients with cervical spondylotic myelopathy, cervical trauma or other cervical conditions were included. Cervical anterior procedures were performed by either transverse incision(n=16, group A) or oblique incision(n=12, group B). Then the two groups were compared regarding the outcomes of cervical decompression, intraoperative incidence, surgical efficacies, and skin scar after wound healing.Results: Surgery was successfully completed in the two group, and the cervical decompression, curative effect, skin scar after wound healing as well as scores by the criteria of the Japanese Orthopaedic Association(JOA)before and after operation were different between groups(allP<0.05), yet improvement rate by JOA was not significantly different between the two group(P> 0.05).Conclusion:①Cervical anterior procedure by transverse or oblique incision can lead to better curative effect; ②Oblique incision may be optional for surgeons in early practice or those with fewer experience because of this approach being cable to create better surgical field and operating space; ③Transverse incision can be favorable to cosmetic results because it reduces the degree of scar formation following wound healing.
anterior cervical surgery; incision direction; scar
1002-0217(2017)06-0528-04
国家自然科学基金项目(81272048);安徽省教育厅自然科学研究基金重点项目(KJ2013A253)
2017-04-17
唐尚文(1992-),男,2016级硕士研究生,(电话)13695537102,(电子信箱)1375364371@qq.com;
王 弘,男,主任医师,硕士生导师, (电子信箱)hwh111@126.com,通信作者。
R 687.3
A
10.3969/j.issn.1002-0217.2017.06.005
