重症肺炎合并急性呼吸窘迫综合征临床特点与预后相关危险因素分析
2017-12-18陈浩忠
陈浩忠
(广东省兴宁市人民医院 重症医学科,广东 兴宁 514500)
重症肺炎合并急性呼吸窘迫综合征临床特点与预后相关危险因素分析
陈浩忠
(广东省兴宁市人民医院 重症医学科,广东 兴宁 514500)
目的研究探讨重症肺炎合并急性呼吸窘迫综合征(ARDS)患者的临床特点以及与预后相关的危险因素。方法对2015年‐2016年该院收诊的30例重症肺炎合并ARDS患者临床资料进行回顾性分析,根据住院期间病死情况分为死亡组与存活组,其中死亡组21例,存活组9例,调查感染病原体,对其临床特点及与预后相关的危险因素进行分析。结果30例患者经病原学确诊科萨奇病毒6例,H1N1病毒7例,巨细胞病毒9例,合并真菌感染2例,继发真菌感染4例,细菌感染2例;病死组与存活组在机械通气时间、住院时间、年龄、ARDS分度及氧合指数等因素方面差异有统计学意义(P <0.05),在性别、呼吸频率、体温、白细胞计数、脉搏、血小板、血红蛋白、白蛋白、凝血酶原时间、肌酐、尿素氮、总胆红素、血钾、血钠、C-反应蛋白、血沉、pH、降钙素原、动脉血二氧化碳分压(PaCO2)、吸氧浓度及动脉血氧分压(PaO2)等方面差异无统计学意义(P >0.05)。结论机械通气时间、住院时间、年龄、ARDS分度及氧合指数是重症肺炎合并ARDS患者与预后相关的危险因素。
重症肺炎;急性呼吸窘迫综合征;预后
急性呼吸窘迫综合征(acute respiratory distresssyndrome,ARDS)是一种可由多种疾病引发的急性缺氧性进行性呼吸衰竭,发病的首要原因为脓毒血症与严重的肺部感染[1],其中肺部感染主要的感染方式之一为病毒感染[2],也是急性呼吸窘迫的常见并发症[3]。对预后因素的准确判断可以有效识别危重患者,治疗方面有针对性。本研究对重症肺炎合并急性呼吸窘迫综合征患者的临床特点进行回顾性分析,探讨其与预后相关的危险因素,现报告如下。
1 资料与方法
1.1 一般资料
根据患者的氧合情况进行分度,将中、重度ARDS患者作为研究对象,将其按照病死情况分为死亡组与存活组。所有患者均满足重度肺炎的诊断标准,其中男17例,女13例;死亡组年龄48~72 岁,平均(56.2±9.1)岁,存活组年龄23~43岁,平均(29.4±10.8)岁。重度肺炎标准参照标准分为主要标准与次要标准。主要标准:①脓毒性休克需要血管加压素;②有创机械通气情况。次要标准:①氧合指数(PaCO2/FiO2)250 mmHg;② 患者呼吸频率30次/min;③意识模糊,无法定向;④多肺叶浸润;⑤低血压需进行液体复苏;⑥肛温36℃(体温偏低);⑦感染致白细胞(WBC)减少;⑧高尿酸血症 ;⑨血小板减少。研究对象的纳入须满足主要标准中1项或次要标准中3项。
1.2 方法
对所有患者的临床资料进行回顾性分析,对患者痰液进行病原学检查。
1.3 统计学方法
采用SPSS 12.0进行数据分析。计量资料以均数±标准差(±s)表示,计量资料组间比较采用t检验;计数资料以百分比(%)表示,计数资料组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 重症肺炎合并ARDS的临床特点
30例患者经病原学确诊科萨奇病毒6例,H1N1病毒7例,巨细胞病毒9例,合并真菌感染2例,继发真菌感染4例,细菌感染2例。男17 例,女 13例 ;年龄 23~72岁,平均(43.2±13.3) 岁,机械通气时间6~14 d,平均(9.2±6.5)d,住院时间7~15 d,平均(9.8±7.2)d,ARDS中度9例,ARDS重度21例,30例患者共21例死亡,死亡率达70%。感染源构成情况见表1。
2.2 影响重症肺炎合并ARDS患者预后的相关危险因素分析
机械通气时间、年龄、住院时间、氧合指数及ARDS分度等因素死亡组与存活组对比,差异有统计学意义(P <0.05),见表2,而在性别、呼吸频率、体温、白细胞计数、脉搏、血小板、血红蛋白、白蛋白、凝血酶原时间、肌酐、尿素氮、总胆红素、血钾、血钠、C-反应蛋白、血沉、pH、降钙素原、动脉血二氧化碳分压(PaCO2)、吸氧浓度及动脉血氧分压(PaO2)等方面差异无统计学意义(P >0.05)。见表3。
2.3 危险因素分析结果
机械通气时间(d)、年龄(岁)、住院时间(d)、氧合指数、ARDS中度、ARDS重度的相关系数分别为 2.376、1.098、0.670、3.064、2.215、1.096。

表1 重症肺炎合并急性呼吸窘迫综合征患者感染源构成情况对比 例(%)
表2 两组患者与预后相关危险因素对比情况一 (±s)

表2 两组患者与预后相关危险因素对比情况一 (±s)
组别 例数 机械通气时间/d 年龄/岁 住院时间/d 氧合指数 ARDS中度例数 ARDS重度例数死亡组 9 16.21±5.89 56.22±9.31 16.12±8.2 107.22±20.41 5 16存活组 21 6.23±4.68 29.24±10.48 7.01±4.65 85.34±21.59 4 5 P值 0.000 0.000 0.001 0.008 0.000 0.000
表3 两组患者与预后相关危险因素对比情况二 (±s)
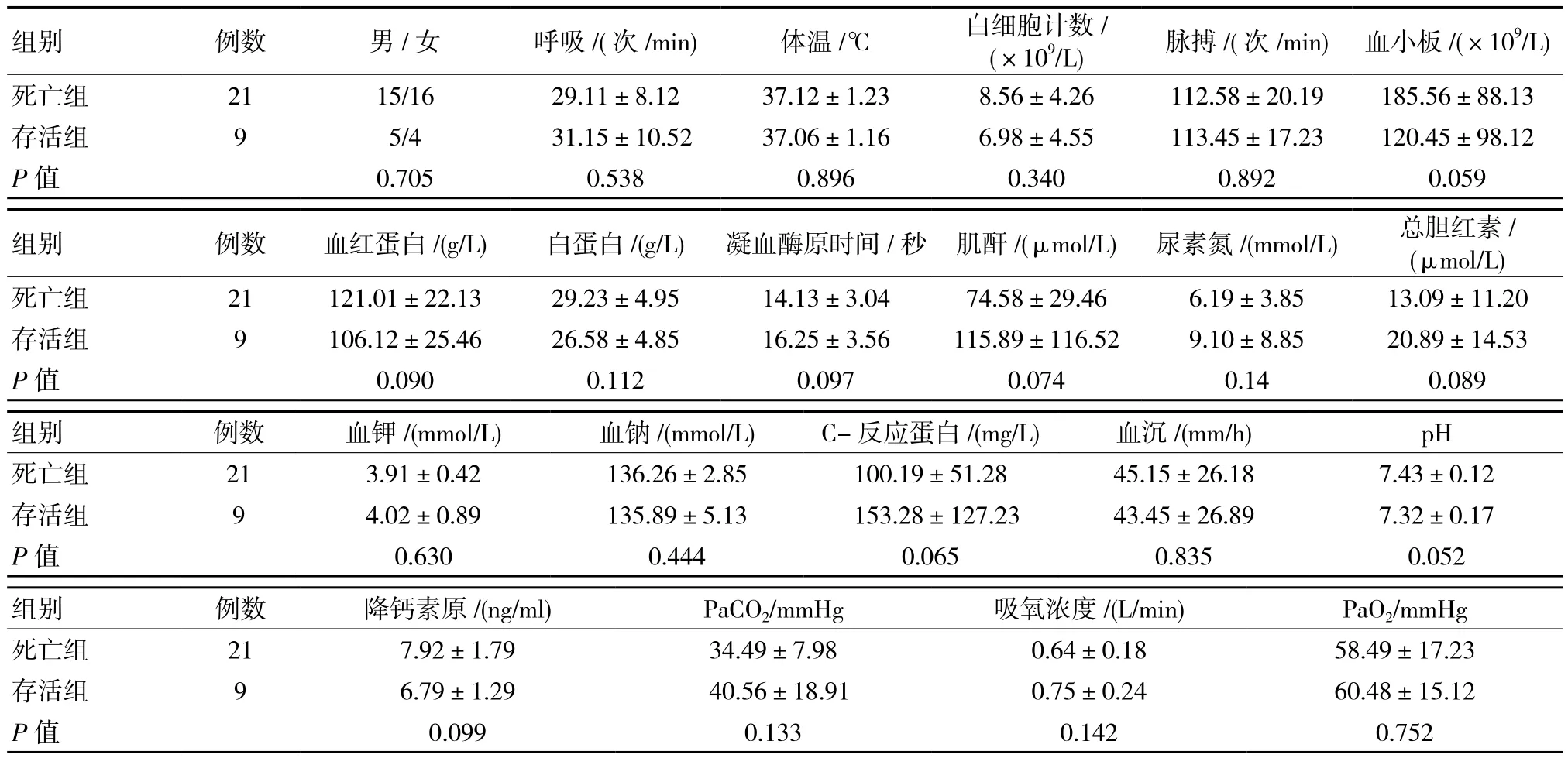
表3 两组患者与预后相关危险因素对比情况二 (±s)
组别 例数 男/女 呼吸/(次/min) 体温/℃ 白细胞计数/(×109/L) 脉搏/(次/min) 血小板/(×109/L)死亡组 21 15/16 29.11±8.12 37.12±1.23 8.56±4.26 112.58±20.19 185.56±88.13存活组 9 5/4 31.15±10.52 37.06±1.16 6.98±4.55 113.45±17.23 120.45±98.12 P值 0.705 0.538 0.896 0.340 0.892 0.059组别 例数 血红蛋白/(g/L) 白蛋白/(g/L) 凝血酶原时间/秒 肌酐/(μmol/L) 尿素氮/(mmol/L) 总胆红素/(μmol/L)死亡组 21 121.01±22.13 29.23±4.95 14.13±3.04 74.58±29.46 6.19±3.85 13.09±11.20存活组 9 106.12±25.46 26.58±4.85 16.25±3.56 115.89±116.52 9.10±8.85 20.89±14.53 P值 0.090 0.112 0.097 0.074 0.14 0.089组别 例数 血钾/(mmol/L) 血钠/(mmol/L) C-反应蛋白/(mg/L) 血沉/(mm/h) pH死亡组 21 3.91±0.42 136.26±2.85 100.19±51.28 45.15±26.18 7.43±0.12存活组 9 4.02±0.89 135.89±5.13 153.28±127.23 43.45±26.89 7.32±0.17 P值 0.630 0.444 0.065 0.835 0.052组别 例数 降钙素原/(ng/ml) PaCO2/mmHg 吸氧浓度/(L/min) PaO2/mmHg死亡组 21 7.92±1.79 34.49±7.98 0.64±0.18 58.49±17.23存活组 9 6.79±1.29 40.56±18.91 0.75±0.24 60.48±15.12 P值 0.099 0.133 0.142 0.752
3 讨论
本研究中结果显示重症肺炎合并ARDS患者的死亡率高达70%,说明这类疾病患者预后很差,临床上应该高度重视。死亡组对比存活组患者年龄差异显著,说明年龄是影响重症肺炎合并ARDS患者预后的重要因素,考虑可能是由于年老患者在机体各项功能、免疫力等方面有所降低。死亡组对比存活组患者氧合指数差异明显,显示氧合指数与ARDS的分度也是影响重症肺炎合并ARDS患者预后的危险因素。
适当延长机械通气时间,可以保证患者机体获得充足的氧气,保证正常的氧合作用[4],保证肺泡维持正常形态[5],防止萎缩进一步加重患者病情,有效提高呼吸窘迫患者生存活率。
大量数据表明机体感染病毒后,继发或合并细菌感染是一种趋势[6],可能与机体感染病毒后自身免疫力水平下降有关,而且研究证明使用抗生素治疗失败的肺炎儿童患者多数会发生病毒与细菌的交叉感染[7],而交叉感染相对于单一感染,并发症出现的情况更多[8-9],炎症反应也更加强烈,相对来说病情更加难以控制,这也是高病死率的因素之一。同时,住院时间及机械通气时间两个因素在死亡组与存活组的对比中显示,差异显著,死亡组的住院时间与机械通气时间明显长于存活组,说明重症肺炎合并ARDS容易出现各种并发症,治疗难度很大,需要时间进行长期治疗。
本研究结果显示,存活组患者血红蛋白含量、血小板含量、白蛋白含量以及白细胞计数均低于死亡组患者,而C-反应蛋白含量均高于死亡组患者,虽然两组对比差异无统计学意义,但是在指标上仍然有一定程度的差异,可能由于本研究样本量小,存在一定程度的偏差,影响试验真实结果的可能性,因此,需要后续大样本试验结果的支持与进一步验证。
综上所述,机械通气时间、住院时间、年龄、ARDS分度及氧合指数是重症肺炎合并ARDS患者与预后相关的危险因素,在临床上要加以重视。
[1]刘仁红.1例肺部感染致重度ARDS合并低蛋白血症患者的护理[J].大家健康(学术版),2016,10(7):220-221.
[2]王志敏,张艳,肖玲巧,等.肾移植术后早期肺部感染患者淋巴细胞总数和巨细胞病毒抗体水平变化[J].慢性病学杂志,2016(6):611-614.
[3]李健球,陈望,徐志康,等.创伤后ARDS机械通气患者早期肺部感染危险因素分析[J].四川医学,2016(2):144-150.
[4]郑大伟,曾祥彬,高峰刘,等.呼吸系统功能评分指导机械通气治疗呼吸衰竭撤机的临床研究[J].中国呼吸与危重监护杂志,2013,12(2):146-149.
[5]佟欣,臧彬 .影响患者机械通气时间长短的危险因素分析[J].中国呼吸与危重监护杂志,2012,11(3):235-237.
[6]韩秀华,沈雪松,姜海琼,等.重型病毒性肝炎患者医院感染的临床危险因素分析[J].中华医院感染学杂志,2016,26(5):991-993.
[7]梁英武,高玉荣,冯青.痰热清注射液治疗肺炎支原体合并EB病毒感染性肺炎的疗效观察[J].中国继续医学教育,2016,8(8):187-188.
[8]邓青南,郭振辉,孙杰.老年重症肺炎机械通气后下呼吸道再感染18例分析[J].广东医学,2003,24(3):290-291.
[9]刘成军,龙江海,李静,等.儿科重症监护室27例广泛耐药鲍曼不动杆菌医院获得性肺炎的危险因素分析[J].华中科技大学学报,2013,42(2):219-222.
R563.1
B
10.19338/j.issn.1672-2019.2017.09.036
2017-06-07
(张立芳 编辑)
