腹腔镜次全子宫切除术治疗子宫肌瘤临床应用观察
2017-12-13陈美红黄冬花张晓玲
陈美红 黄冬花 张晓玲
江西省妇幼保健院妇科 (南昌,330006)
·经验交流·
腹腔镜次全子宫切除术治疗子宫肌瘤临床应用观察
陈美红 黄冬花 张晓玲*
江西省妇幼保健院妇科 (南昌,330006)
随着腹腔镜技术迅速发展,妇产科医生腹腔镜下的临床操作水平也在不断提升。笔者通过回顾性分析子宫肌瘤患者行腹腔镜次全子宫切除术(LSH)或腹式子宫次全切除术(SAH)的临床资料,探讨LSH在子宫肌瘤患者治疗中的应用价值。
1 对象与方法
1.1研究对象
选择2009年12月-2014年10月在本院住院行次全子切除术的子宫肌瘤患者为研究对象。入选标准:年龄≤55岁;术前均常规行B超、宫颈液基细胞学及阴道镜检查,排除宫颈恶性病变;月经量多者行分段诊刮排除子宫内膜恶性病变。 根据患者子宫体积大小分为两组:1组为子宫体积≤孕16周,2组对象子宫体积gt;孕16周[1]。每组按手术方法再分别分为腹腔镜组(LSH组)及腹式组(SAH组)。
1.2手术方法
LSH组:受术妇女全身麻醉,取膀胱截石位,常规腹腔镜穿刺,置镜,经阴道放置举宫器,用血管闭合器电凝后离断左侧圆韧带内1/3交界处、左侧输卵管和左侧卵巢固有韧带,同法处理对侧。用单极铲分离子宫膀胱,并下推膀胱,分离侧腹膜及阔韧带前后叶,紧贴宫颈侧,用血管闭合器凝断双侧子宫血管后,于子宫峡部稍下方用1号薇乔线套扎1次,用旋切器离断子宫体部并取出,再次套扎子宫峡部下方2次。用双极电凝残端宫颈管黏膜,冲洗盆腔,观察创面有无活动性出血,1号薇乔线连续缝合腹膜反折与后腹膜。SAH组:患者采用硬膜外麻醉,取仰卧位,取下腹正中切口常规消毒腹部术野、铺巾,切口长约8cm依层开腹,行传统腹式子宫次全切除术。
1.3比较项目
比较两组术中出血量、手术时间、术后肛门排气时间及术后住院时间、术后病率及费用。费用计算方法:直接医疗费用(住院费用)、直接非医疗费用(陪护、饮食、交通费用,按照50元/日计算)、间接费用(患者和家属的误工费用,根据江西省统计局公布资料,2011年江西省在岗职工年平均货币工资34 055元,即94.6元/日)。
1.4统计学方法
计数资料比较采用χ2检验。正态分布且方差齐的计量资料采用t检验,Plt;0.05表示差异有统计学意义。
2 结果
2.1一般资料
同组内LSH亚组与SAH亚组对象年龄、腹部手术史比较,差异无统计学意义(Pgt;0.05)。见表1。
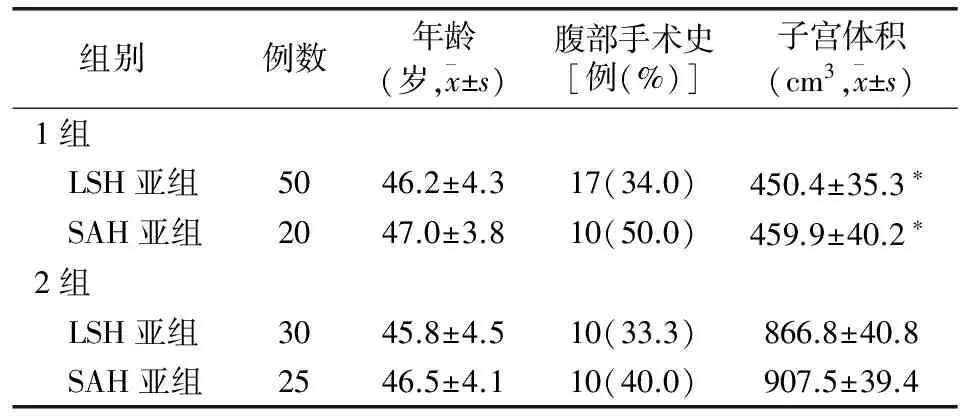
表1 各组对象一般资料比较
*与2组对应亚组比较Plt;0.01
2.2术中术后情况
所有对象均顺利完成手术,术后病理结果均提示为子宫平滑肌瘤,术后无一例并发症发生。1组中LSH亚组手术时间、术中出血量、术后肛门排气时间及术后住院时间均少于SAH亚组(t=5.260,Plt;0.05;t=5.383,Plt;0.05;t=9.478,Plt;0.05;t=6.927,Plt;0.05)和2组LSH亚组(t=5.719,Plt;0.05;t=4.633,Plt;0.05;t=8.083,Plt;0.05;t=6.441,Plt;0.05)和SAH亚组(t=6.548,Plt;0.05;t=7.548,Plt;0.05;t=6.987,Plt;0.05;t=7.188,Plt;0.05);2组中LSH亚组较SAH亚组的术后肛门排气时间及术后住院时间短(t=8.569,Plt;0.01;t=7.014,Plt;0.05),但手术时间、术中出血量及术后病率无统计学差异(Pgt;0.05)。见表2。
2.3治疗费用
LSH组直接医疗费用高于SAH组,但直接非医疗费用、间接费用及总费用均低于SAH组,差异有统计学意义(t=12.459,Plt;0.05;t=7.187,Plt;0.05;t=4.248,Plt;0.05);1组LSH亚组、SAH亚组总费用均低于2组的各相应亚组(t=8.409,Plt;0.05;t=8.701,Plt;0.05)。见表3。
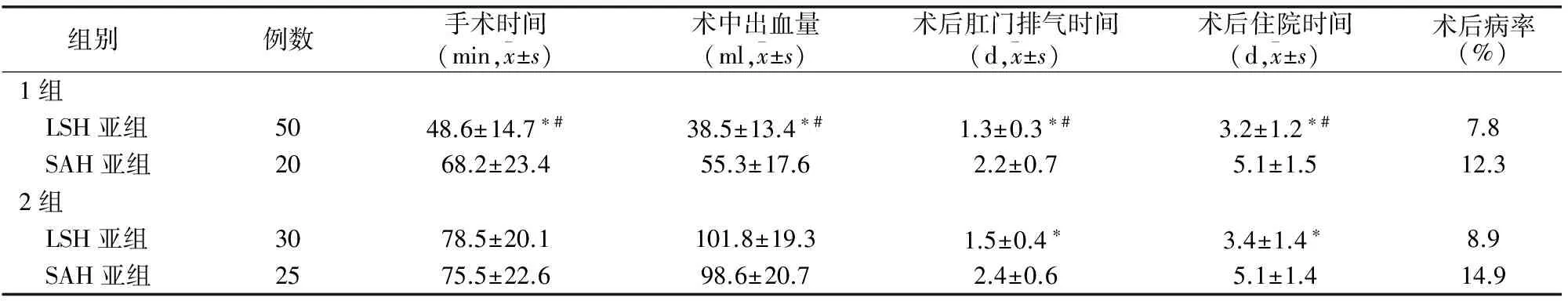
表2 两组术中情况及术后恢复情况比较
*同组内与SAH亚组比较Plt;0.05#与2组各亚组比较Plt;0.05
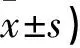
表3 各组相关费用比较(元,
#与2组对应亚组比较Plt;0.05
3 讨论
子宫肌瘤是妇科常见病,目前仍然以手术治疗为主。次全子宫切除术是治疗子宫肌瘤的手术方式之一,其具有保持阴道、韧带的完整性,保留了宫颈或部分正常的宫颈,对患者术后性生活的影响最小[2]。传统的手术方式为腹式次全子宫切除术。随着腹腔镜技术的迅速发展,次全子宫切除术已逐渐向微创手术方向发展[3]。
本研究以患者子宫体积大小分为≤孕16周(600cm3)组和gt;孕16周两组。研究结果表明,子宫体积≤孕16周 LSH亚组手术时间、术中出血量、术后肛门排气时间及术后住院时间均少于SAH亚组(Plt;0.05)和子宫体积gt;孕16周的各亚组(Plt;0.05),与熊兰姣等[4]、王海波等[5]研究结果一致。 提示LSH能明显缩短手术时间及减少术中出血量。故对于子宫体积≤孕16周的子宫肌瘤患者,腹腔镜下行次全子宫切除术是较好的选择。子宫体积gt;孕16周LSH亚组的术后肛门排气时间及术后住院时间均短于SAH亚组(Plt;0.05),手术时间、术中出血量及术后病率无明显差别,提示LSH对肠管干扰较小,致术后肛门排气时间短,恢复快[6-7]。对于子宫体积gt;孕16周的患者,行 LSH时腹壁操作孔的选择非常重要,取脐孔上沿(或视子宫底高度,于脐与剑突之间,平子宫底上3~4cm)切开皮肤1cm 置腹腔镜,两下腹均视子宫大小高于常规穿刺点穿刺1cm及0.5cm的操作穿刺孔,以保证镜下足够大的手术视野便于操作。子宫体积gt;孕16周的LSH组因子宫体积过大,手术相对较困难,导致手术时间及术中出血量与SAH组相比无明显优势。故对于子宫体积gt;孕16周的子宫肌瘤患者,不宜盲目选择LSH,必须根据术者手术熟练程度,选择合适的手术方式。费用分析发现,LSH组直接医疗费用高于SAH组,因为LSH的特殊器械导致直接医疗费用高,但LSH组的总费用均低于SAH组。腹腔镜术后患者恢复快、住院时间短、能够早日恢复工作,也减少了家属的陪护压力,从而可以节省一些直接非医疗费用及间接费用[8],从而使总费用均低于SAH组。
综上所述, LSH次全子宫切除术具有术后恢复快、术后住院时间短等优点,但应注意LSH适用范围的选择和对术者技术熟练的要求,避免盲目选择LSH,导致“微创”变“重创”。费用分析发现,微创手术并不增加患者的经济负担。
[1] Chang WC,Huang PS,Wang PH,et al.Comparison of laparoscopic myomectomy using in situ morcellation with without uterine artery ligation for treatment of symptomatic myomas[J].J Minim Invasive Gynecol,2012,19(6):715-721.
[2] Curlin H, Scheib S. Single incision laparoscopy for the management of postoperative hemorrhage [J]. JSLS, 2012, 16 (3): 478-480.
[3] Sari Kives MD, Guylaine Lef ebvre MD. Supracervical Hysterectomy[J].JOGC,2010,39(6):62-68.
[4] 熊兰姣. 腹腔镜下子宫次全切除术与传统开腹下行子宫次全切除术的效果比较[J].中国内镜杂志,2013(19)5:549-551.
[5] 王海波,周爱玲,闫西红,等. 腹腔镜次全切除肥胖患者子宫188例临床分析[J]. 实用妇产科杂志,2007,(23)4:214-216.
[6] 周素红,张夕梅. 腹腔镜与开腹子宫次全切除术的临床效果比较[J]. 江苏医药,2012,(38)20:2460-2461.
[7] 练云, 吴茂芳, 崔琰,等 .腹腔镜辅助下腹部小切口子宫肌瘤剔除或子宫次全切除术45 例临床分析[J]. 江苏医药,2010,(36)12:1470-1471.
[8] 张英钗, 方海娅, 黄美环. 腹腔镜与开腹子宫次全切除术疗效比较分析及应用经济价值分析[J]. 浙江创伤外科,2013,(18)4:562-563.
[责任编辑:张 璐]
10.3969/j.issn.1004-8189.2017.08.011
2016-03-31
2016-12-21
*通讯作者:chmh_99@163.com
