产前超声与核磁共振诊断胎盘植入结果比较
2017-12-13李景涛任芸芸张国福
林 如 李景涛 任芸芸* 张国福
1.复旦大学附属妇产科医院(上海,200011);2. 复旦大学软件学院
·临床研究·
产前超声与核磁共振诊断胎盘植入结果比较
林 如1李景涛2任芸芸1*张国福1
1.复旦大学附属妇产科医院(上海,200011);2. 复旦大学软件学院
目的:分析比较超声与磁共振成像(MRI)产前诊断胎盘植入的临床价值。方法:回顾分析经超声及MRI产前检查的378例胎盘植入高危病例,与产后手术病理及临床结果对照分析。结果:超声对胎盘植入诊断的灵敏度84.6%,特异度98.1%,阳性预测值90.2%,阴性预测值96.8%;MRI诊断的灵敏度89.2%,特异度92.7%,阳性预测值71.6%,阴性预测值97.6%。两种方法灵敏度差异无统计学意义,特异度差异有统计学意义。结论:两种检査方法均可为胎盘植入诊断提供有意义的影像学依据,超声诊断符合率高,可以降低误诊率、避免过度诊断,MRI可以协助诊断降低漏诊率。
胎盘植入; 超声检查; 磁共振成像
胎盘植入是孕妇围产期死亡的重要原因之一。有研究表明导致胎盘植入的因素包括人工流产、子宫内膜活检等宫腔手术、高龄妊娠及剖宫产手术等[1-2]。产前准确诊断胎盘植入可为分娩前准备及评估提供有力支持,制定多种有效的治疗预案[3]。超声检查和核磁共振成像(MRI)是胎盘植入的重要诊断方法。本研究以临床及手术病理结果为金标准,研究胎盘植入的产前超声与MRI诊断的一致性与差异性,对胎盘植入产前诊断腹部超声声像图特征及MRI扫描影像特征进行总结对比分析。
1 对象与方法
1.1研究对象
回顾分析2012年5月-2016年9月在复旦大学附属妇产科医院检查的高危(前置胎盘、剖宫产史、宫腔操作史、流产史等)胎盘植入疑似病例378例。所有病例产前均接受超声及低场MRI检查,并随访至分娩或剖宫产术后,其中65例经临床或手术病理确诊。产妇年龄31.9±4.3(23~44)岁,初次超声检查平均孕周为23(20~38)周;初次MRI检查平均孕周为33(20~38.5)周。经产妇269例(71.2%),初产妇109例(28.8%)。有药物流产或刮宫史261例,剖宫产史102例,妊娠合并子宫肌瘤173例,双胎妊娠21例,子宫畸形7例。本研究经本院伦理委员会审查,所有研究对象对本研究和检查均知情同意。
1.2仪器与检查方法
超声检查:采用美国GE Voluson E8,Philips HD11XE彩色多普勒超声诊断仪,探头频率3.5MHz。凸阵探头。嘱孕妇适当充盈膀胱,行经腹部超声检查,对胎儿常规扫查后采用二维、彩色多普勒观察孕妇子宫下段形态及子宫肌层连续性;观察胎盘位置、胎盘厚度、胎盘内部回声、胎盘种植部位血管及其后方子宫肌层形态、回声及弓状动脉血流,找出可疑胎盘植入区。MRI检查:孕妇头先进,取仰卧位或侧卧位,平静呼吸,行孕妇中下腹、盆腔冠状面、矢状面及轴面T2WI扫描,轴面T1WI扫描,轴面DWI扫描。扫描序列使用西门子Avanto 1.5T超导MRI成像仪,采用6通道相控阵体线圈[4]。
1.3胎盘植入诊断标准
1.3.1产前超声胎盘增厚、胎盘内见多个大小不一、形态不规则液性暗区,为胎盘内静脉池(胎盘陷窝)。使声束与切线相平行,胎盘后方子宫壁肌层低回声带变薄或消失。植入性胎盘穿透肌层达浆膜层,而植入部位又在子宫前壁膀胱后方时,与子宫相邻的膀胱浆膜层强回声带消失,且有不规则无回声结构突向膀胱。彩超见胎盘陷窝内血流丰富呈旋涡状,胎盘后方子宫肌层内弓状动脉血流中断、消失或呈不规则状血流团[5]。
1.3.2产前MRI 目前无统一标准,根据文献[6-7]制定诊断征象为:①胎盘组织局部侵入子宫肌层信号;②胎盘直接侵犯盆腔内组织器官信号; ③T2WI见胎盘内低信号带;④胎盘内信号不均匀;⑤膀胱呈“帐篷样”改变;⑥子宫下段膨出膨隆。其中①和②直接诊断为胎盘植入。③~⑥为间接征象,提示胎盘植入可能性大。并不是所有病例都可见直接征象,需要结合间接征象来判断胎盘植入[8]。本研究胎盘植入的MRI间接征象,按照发生率从高至低表现为:胎盘组织信号不均匀,胎盘内多量T2WI低信号带,子宫下段膨出膨隆,膀胱呈“帐篷样”改变。
1.3.3临床及病理综合诊断剖宫产时或经阴道分娩后胎盘不能自娩,徒手剥离胎盘时不能剥离或不能完全剥离,剥离面粗糙、出血、有胎盘残留,临床上即诊断为胎盘植入。对于子宫切除患者胎盘及子宫同时送病理检查,见绒毛侵入部分子宫肌层甚至穿透子宫肌层达子宫浆膜层即确诊,以此诊断结果为金标准,评价超声和MRI在胎盘植入诊断中的灵敏度、特异度、阳性预测值、阴性预测值及诊断符合率。
1.4统计学处理
数据处理采用SPSS 18.0统计软件包进行分析,利用Kappa检验评价MRI和超声诊断的一致性,用卡方检验分析灵敏度、特异度的差异性,以Plt;0.05为差异有统计学意义。
2 结果
2.1超声及MRI诊断胎盘植入典型图像
378例中205选择剖宫产,173例经阴道分娩。术后病理及临床诊断胎盘植入65 例。胎盘大部分附于子宫前壁45例,附于后壁10例,附于侧壁10例。粘连型17例,植入型44例,穿透型4例。10例行全子宫切术,10例行介入后子宫切除术,19例行介入保守治疗,26例徒手剥离胎盘。本研究中典型超声声像图及MRI扫描图见图1。
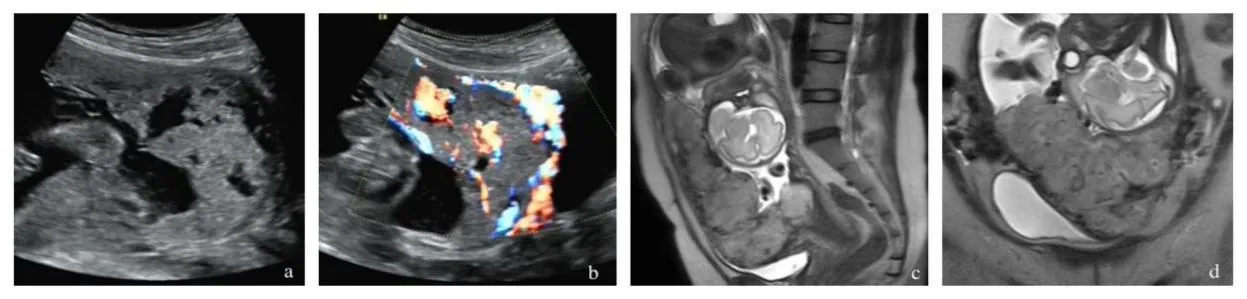
a:超声见形态不规则胎盘陷窝;b:超声见胎盘陷窝内血流丰富,胎盘后方子宫肌层内见不规则状血流团;c:MRI矢状位图像;d:MRI冠状位图像均可见局部子宫肌层变薄,胎盘组织局部侵入子宫肌层
图1胎盘植入典型超声声像图及MRI图
2.2超声及MRI诊断与临床及病理诊断结果比较
超声和MRI诊断分别与金标准的一致性分析结果见表1。超声诊断结果与金标准呈现高度一致性(Kappa值=0.85),MRI结果与金标准呈现中度一致性(Kappa值=0.75)。超声检查有较高的诊断符合率(95.8%),MRI诊断符合率为92.1%。两种诊断方法的灵敏度差异无统计学意义(P=0.46),特异度差异有统计学意义(Plt;0.01)。
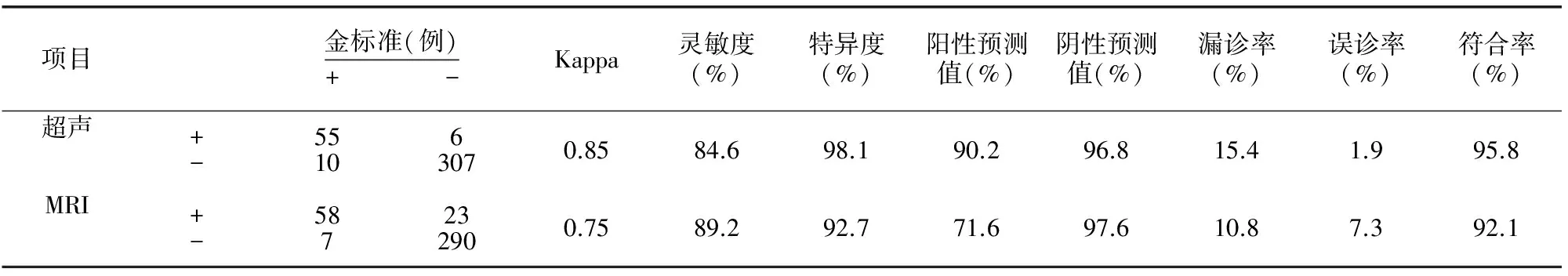
表1 超声及MRI胎盘植入诊断结果与临床及病理综合诊断结果对照
2.3超声与MRI诊断一致性分析
超声和MRI在胎盘植入诊断方法一致性Kappa值≈0.79。见表2。
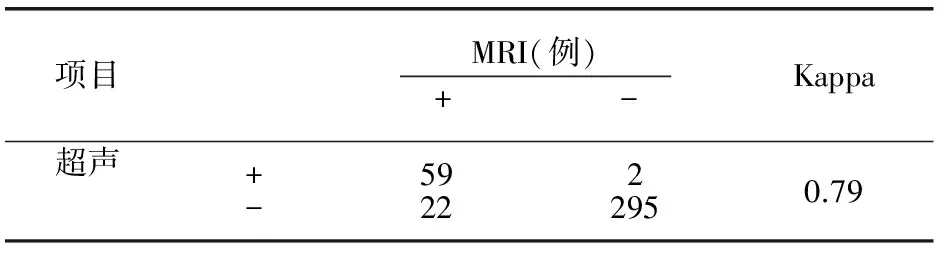
表2 超声与MRI诊断一致性分析
3 讨论
3.1超声与MRI诊断的灵敏度与特异度
已有的研究对超声、MRI对胎盘植入诊断灵敏度及特异度的报道不同,有研究认为两种诊断方法的灵敏度与特异度比较差异有统计学意义[9]。也有研究认为两者差异无统计学意义[10]。系统性综述超声诊断灵敏度为77% ~ 88%,特异度为93% ~ 96%;MRI诊断灵敏度为72%~90%,特异度为81%~94%;差异无统计学意义[11]。本研究对胎盘植入超声与MRI检查的灵敏度与特异度分别得到结果,两种诊断方法的灵敏度差异无统计学意义,特异度差异有统计学意义。
3.2误漏诊分析
胎盘植入漏诊率超声检查高于MRI检查。超声检查漏诊主要原因:胎盘附着子宫后壁[12],超声图像不典型;MRI检查漏诊原因主要为缺乏典型征象,粘连面积较小。为避免漏诊应两种方法联合检查,如,胎盘附着子宫后壁时,植入部分位于超声扫查范围外,而MRI检查由于其多层面成像,对后壁胎盘有较高的检出率,建议后壁胎盘超声检查结果阴性时复查MRI。本研究中两种诊断方法特异度存在差异,MRI检查胎盘植入误诊率偏高(7.3%),阳性预测值71.6%。误诊原因可能为中晚孕期胎盘增大,肌层变薄,胎盘与肌层间低信号带容易观察不清。回顾性观察23例误诊病例产前MRI表现,发现18例胎盘信号均匀,17例胎盘内T2WI低信号带与纡曲血管较少,13例子宫肌层与胎盘间未出现局部纡曲增粗血管。因此中晚孕期MRI检查时应仔细观察胎盘与肌层分界,注意其间接征象,以减少误诊。
3.3两种诊断方法特点与利弊
超声检查相对经济易实施,可以在各孕期进行检查及复查,本研究中超声检查有较高的诊断符合率和一致性,仍应作为胎盘植入的首选诊断方法。MRI作为胎盘植入的常规检查技术,除孕期前3个月外,各期妊娠均可接受MRI检查[13]。美国放射学会认为除非必要,否则孕期不建议行MRI增强扫描[14]。MRI可用于植入部分位于超声扫查范围外、诊断困难时,或在超声筛查疑似胎盘植入后由MRI协助和补充诊断[15],其不受孕妇体重及胎盘位置影响,可以更好地定位异常胎盘,确定植入程度。提倡在晚孕期行MRI检查,因晚孕期MRI可以全面评估胎儿及胎盘情况,有助于选择手术方案,孕妇此时对MRI检查的接受度也较好。
综上所述,胎盘植入易导致不良妊娠结局[3],对有高危因素的孕妇应尽早筛查,超声检查仍应是胎盘植入的首选检查方法;MRI作为协助和补充诊断,可避免胎盘植入的漏诊,提示临床尽早干预以降低孕妇及胎儿围产期风险。
[1] 中华医学会围产医学分会, 中华医学会妇产科学分会产科学组. 胎盘植入诊治指南(2015)[J]. 中华妇产科杂志, 2015, 50(12): 970-972.
[2] Wortman AC, Alexander JM. Placenta accreta, increta, and percreta [J]. Obstet Gynecol Clin North Am, 2013, 40(1): 137-154.
[3] 周碧华, 郑笑娟, 徐建, 等. 产前超声与磁共振对胎盘植入的诊断价值[J]. 中国计划生育学杂志, 2016, 24(1):36-38.
[4] 庄严, 张国福, 刘雪芬. 胎盘植人的MRI表现与漏误诊分析[J]. 放射学实践, 2016, 31(10): 938-942.
[5] 严英榴, 杨秀雄. 产前超声诊断学[M]. 第2版.北京: 人民卫生出版社, 2003: 150.
[6] Lim PS, Greenberg M, Edelson MI, et al. Utility of ultrasound and MRI in prenatal diagnosis of placenta accreta: a pilot study[J]. American Journal of Roentgenology, 2011, 197(6): 1506-1513.
[7] 陈永露, 宋亭, 刘祎, 等. 产前MRI在胎盘植入中的诊断价值[J]. 中国医学影像学杂志, 2015(6):470-473.
[8] Lax A, Prince MR, Mennitt KW, et al. The value of specific MRI features in the evaluation of suspected placental invasion[J]. Magnetic Resonance Imaging, 2007, 25(1):87-93.
[9] Maher MA, Abdelaziz A, Bazeed MF. Diagnostic accuracy of ultrasound and MRI in the prenatal diagnosis of placenta accreta[J]. Acta Obstet Gynecol Scand, 2013, 92(9): 1017-1022.
[10] Peker N, Turan V, Ergenoglu M, et al. Assessment of total placenta previa by magnetic resonance imaging and ultrasonography to detect placenta accreta and its variants[J]. Ginekol Pol, 2013, 84(3): 186-192.
[11] Meng X, Xie L, Song W. Comparing the diagnostic value of ultrasound and magnetic resonance imaging for placenta accreta: a systematic review and meta-analysis[J]. Ultrasound Med Biol, 2013, 39(11): 1958-1965.
[12] Masselli G, Brunelli R, Casciani E, et al. Magnetic resonance imaging in the evaluation of placental adhesive disorders: correlation with color Doppler ultrasound[J]. Eur Radiol, 2008, 18(6):1292-1299.
[13] 宋亭, 陈永露. MRI在产前诊断胎盘植入的应用价值[J]. 中华产科急救电子杂志, 2014(1): 8-11.
[14] Committee on Obstetric Practice. Committee opinion no. 529: placenta accreta[J]. Obstet Gynecol, 2012, 120(1): 207-211.
[15] Mar WA, Berggruen S, Atueyi U, et al. Ultrasound imaging of placenta accreta with MR correlation[J]. Ultrasound Quarterly, 2015, 31(1), 23-33.
[责任编辑:王丽娜]
ComparisonofultrasoundandMRIforprenataldiagnosingplacentaincreta
LIN Ru1, LI Jingtao2, REN Yunyun1*, ZHANG Guofu1
1.AffiliatedObstetricsandGynecologyHospitalofFudanUniversity,Shanghai, 200011; 2.SoftwareSchoolofFudanUniversity
*Corespondingauthor:yunyren@sina.com
Objective: To analyze the clinical value of ultrasonography and MRI for prenatal diagnosing placenta increta. Methods: 378 women with high risk of placenta increta were prenatal diagnosed by both ultrasonography and MRI in the retrospective study. The diagnostic results were compared by clinical and postpartum pathological diagnosis. Results:For ultrasonography, the sensitivity was 84.6%, the specificity was 98.1%, the positive predictive value was 90.2%, and the negative predictive value was 96.8%. As for MRI, the sensitivity was 89.2%, the specificity was 92.7%, the positive predictive value was 71.6%, and the negative predictive value was 97.6%. Though there was no significant difference in sensitivity, there was significant difference in specificity between the two diagnosed methods. Conclusion: The both methods can provide meaningful imaging evidences for prenatal placenta increta diagnosis. Ultrasonography is helpful in reduction of misdiagnosis rate and avoidance of overdiagnosis for its high diagnostic accuracy, and MRI can help to reduce the missed diagnosis rate.
Placenta increta; Ultrasonography; MRI
10.3969/j.issn.1004-8189.2017.08.008
2017-01-11
2017-03-12
*通讯作者: yunyren@sina.com
