我院耐多药结核病治疗管理及药品不良反应发生情况分析
2017-11-29杜德兵宜昌市第三人民医院结核科湖北宜昌443005
杜德兵(宜昌市第三人民医院结核科,湖北宜昌 443005)
我院耐多药结核病治疗管理及药品不良反应发生情况分析
杜德兵*(宜昌市第三人民医院结核科,湖北宜昌 443005)
目的:为耐多药结核病(MDR-TB)患者合理使用抗结核药及减少药品不良反应(ADR)提供参考。方法:选取2012年2月-2015年5月我院结核病住院患者,按照疑似MDR-TB(202例)和确诊MDR-TB(162例)分为两组,进行药物组化疗法,并依据患者病情选择不同的治疗管理方式,并观察ADR发生情况。两组患者的治疗管理期均为18个月。结果:疑似MDR-TB组患者对一线药物的耐药率均≥26.24%,其中对异烟肼和利福平的耐药率为40%左右;对二线药物的耐药率均≥4.95%,其中对丙硫异烟胺耐药率最高,为46.04%;药敏试验结果显示,一线药物全敏感为44.06%,单耐药为14.36%,多耐药为9.90%,耐多药为31.68%;一、二线药物全敏感为21.78%,单耐药为24.75%,多耐药为17.82%,耐多药为32.67%,广泛耐药为2.97%。MDR-TB患者治疗管理方案中,结防机构治疗占56.17%;转诊于专科医院治疗占14.81%;未治疗者占22.22%;其他因素导致改变治疗方案或无法继续治疗占6.79%。确诊MDR-TB患者较疑似MDR-TB患者二线方案诊疗的ADR发生率较高,组间比较差异有统计学意义(P<0.05)。经后期对症治疗均有所好转。结论:对于MDR-TB患者根据病情可有效寻找合适的治疗管理方案,提高疗效,降低ADR发生率,控制结核杆菌的传播与发展。
耐多药结核病;治疗管理;药品不良反应;临床分析
耐多药结核病(MDR-TB)是指结核病患者感染的结核分枝杆菌经体外药物敏感性试验(DST)证实至少同时对异烟肼和利福平耐药的结核病[1]。我国MDR-TB患病率位居世界第二,发病率呈逐年增高趋势[2]。MDR-TB具有传染期时间长、疗效差以及诊疗费用高昂等特点。与非耐药性结核病相比,MDR-TB的治疗更为复杂,需要采用毒副作用较大的二线抗结核药物,治疗时间长,易引发药品不良反应(ADR),损害患者肝脏[3]。因此,为寻找合适的治疗管理方案,有效控制其传播与发展,缓解患者病情,本文对我院MDR-TB治疗管理情况及ADR发生情况进行临床分析,现报道如下。
1 资料与方法
1.1 纳入与排除标准
纳入标准:按照《耐多药肺结核诊断标准》[4],疑似MDR-TB患者应具备以下任一条件——(1)复发肺结核患者经治疗后,痰液或病理标本结核菌培养呈阳性;(2)病程超过2个月,痰培养仍呈阳性;(3)曾接触MDR-TB患者,痰培养呈阳性。确诊为MDR-TB的患者感染的病原菌为同时对异烟肼(INH)和利福平(RFP)等2种或2种以上抗结核药耐药的结核分枝杆菌。
排除标准:(1)心、肝、胆等脏器严重受损者;(2)恶性肿瘤患者;(3)妊娠期妇女或婴幼儿;(4)癫痫以及神志异常者;(5)因患其他疾病连续使用具有肝、肾等脏器功能损害的药物1周以上,或是间断合并用药超过30 d者;(6)合并用药后原有ADR症状加重或出现新的ADR者。
1.2 资料来源
选取2012年2月-2015年5月我院结核病住院患者,按照疑似和确诊MDR-TB分为两组。其中,疑似MDR-TB组患者202例,男性106例、女性96例,平均年龄(50.23±4.73)岁;确诊MDR-TB组患者162例,男性88例、女性74例,平均年龄(51.23±5.04)岁。所有患者病程为2个月~15年。两组患者的一般资料比较,差异均无统计学意义(P>0.05),具有可比性。本研究方案经医院医学伦理委员会审查通过,患者均自愿参加并签署知情同意书。
1.3 治疗方法以及管理
1.3.1 疑似MDR-TB组检查 对疑似MDR-TB组202例患者实施初步病原体鉴定,具体方法如下:取疑似MDR-TB患者的痰液标本进行培养,其中阳性菌株经涂片染色后,进行抗酸杆菌判断,确认为抗酸杆菌,在硝基苯甲酸培养基内进行鉴别,判断其属性是否为结核分枝杆菌复合群。所有疑似MDR-TB患者采用比例法进行抗结核药DST,结果若耐药率(耐药率=患者培养基中生长的菌落数/一般培养基中生长的菌落数×100%)>1%,显示疑似该患者结核菌具有耐药性。其中一线抗结核药物,包括INH、RFP、吡嗪酰胺(PZA)、链霉素(SM)和乙胺丁醇(EMB);二线抗结核药物,包括阿米卡星(AM)、卷曲霉素(CPM)、丙硫异烟胺(Pto)、对氨基水杨酸(PAS)和左氧氟沙星(Lfx),均为疑似MDR-TB患者痰阳性培养DST的药物。该组患者还需在抗结核治疗后2个月和5个月实施痰培养检查,检测其病情转变。
1.3.2 确诊MDR-TB组检查 对确诊MDR-TB组的162例患者进行与疑似MDR-TB组患者相同的初步病原体鉴定以及DST。结果显示,非结核分枝杆菌群占8.02%(13/162),包括在疑似MDR-TB范围内,若DST结果显示对2种以上药物具有耐药性,表示患者多耐药;若DST结果显示同时对INH和RFP具有耐药性,则确诊为MDR-TB;若同时对AM、CPM和Lfx等具有耐药性,表示患者广泛耐药。抗结核治疗前6个月每月进行痰抗酸杆菌涂片和培养检查,从第7个月开始每2个月实施痰涂片和培养检查。
1.3.3 治疗方案 两组患者均根据病情实施不同的诊疗方案,MDR-TB患者标准方案为:治疗前6个月为强化期,主要药物为PZA、AM(CPM)、Lfx、Pto、EMB(PAS),强化期结束以后停用注射剂(AM或CPM),其他药物继续使用18个月[6ZAMLfxPtoE(PAS)/18ZLfxPtoE(PAS)](不同患者按照DST结果进行替代药物治疗),总疗程为24个月。疑似MDR-TB患者根据DST结果采用有效抗结核治疗方案进行药物治疗,疗程为18个月。
1.3.4 观察方法 两组患者均进行督导服药管理方式,并利用“结核病管理信息系统”[5]对患者资料进行收集并记录,调查患者一般情况,包括抗结核治疗史以及既往诊疗方案等,依据其病情由患者家属以及医护人员进行督促服药,观察患者服药后的ADR。若病情允许可不入院治疗,按时服药。每月进行1次复查,检测其痰液、X线胸片以及心、肝、肾等脏器功能。两组患者的治疗管理期为18个月,统计两组患者在相同治疗管理期内的ADR发生情况,并进行统计学处理。18个月后,MDRTB组患者继续按照最初设计的方案治疗管理6个月至疗程结束,但不再统计其ADR。医护人员按《中国结核病防治指南》要求进行诊疗方案的培训,并每年对MDR-TB项目实施状况进行监督检查,总结经验。
1.4 统计学方法
采用SPSS 19.0软件对数据进行统计分析。计量资料以±s表示,采用t检验;计数资料以例数或率表示,采用χ2检验。P<0.05为有差异有统计学意义。
2 结果
2.1 疑似MDR-TB组患者结核分枝杆菌复合群耐药性
疑似MDR-TB组202例患者结核分枝杆菌复合群中,对一线药物的耐药率均≥26.24%,其中对INH和RFP的耐药率为40%左右,详见表1;对二线药物的耐药率均≥4.95%,其中对Pto的耐药率最高,为46.04%,详见表2。
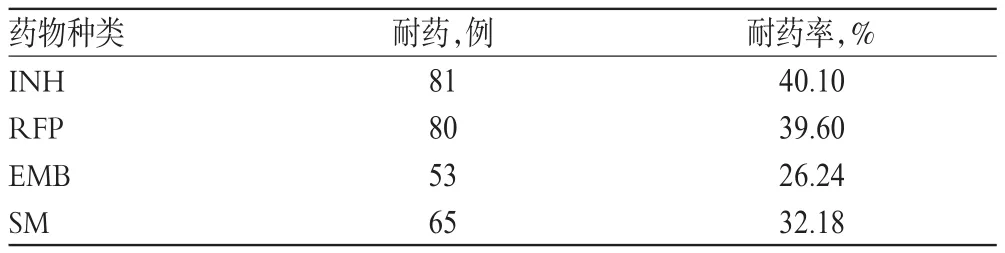
表1 疑似MDR-TB组患者结核分枝杆菌复合群对一线药物的耐药性Tab 1 Drug resistance of Mycobacterium tuberculosis complex of suspected MDR-TB patients to first-line drugs
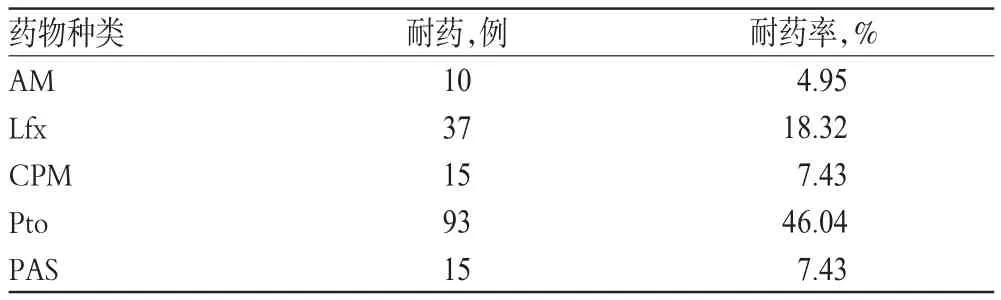
表2 疑似MDR-TB组患者结核分枝杆菌复合群对二线药物的耐药性Tab 2 Drug resistance of mycobacterium tuberculosis complex of suspected MDR-TB patients to second-line drugs
2.2 疑似MDR-TB组患者中DST结果分布
根据DST结果显示,一线药物全敏感为44.06%,单耐药为14.36%,多耐药为9.90%,耐多药为31.68%;一、二线药物全敏感为21.78%,单耐药为24.75%,多耐药为17.82%,耐多药为32.67%,广泛耐药为2.97%,详见表3。
DST结果一线药物DST结果例数构成比,%一、二线药物DST结果例数构成比,%
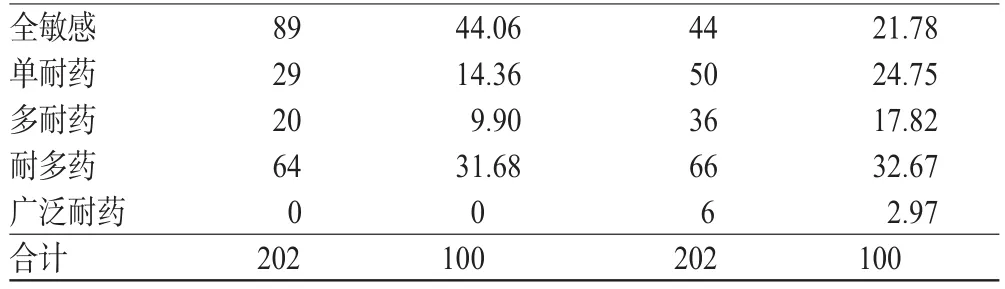
表3 疑似MDR-TB组患者中DST结果分布Tab 3 Distribution of DST results among suspected MDR-TB patients
2.3 确诊MDR-TB组患者治疗管理情况
162例确诊MDR-TB组患者的治疗管理分为3种情况,分别为结防机构治疗、转诊和未治疗。结防机构治疗中,二线耐多药方案治疗占40.12%;痰菌阴转原一线药物治疗占16.05%,患者病程有一定增加,一般大于1年。转诊至专科医院治疗占14.81%,患者为病情加重或不配合结防机构治疗。未治疗者多因回原籍(占7.41%)、无法构成有效方案(占3.70%)、拒治(占9.26%)以及不耐受耐多药方案(占1.85%)。其他因素导致改变治疗方案或无法继续治疗占6.79%,详见表4。
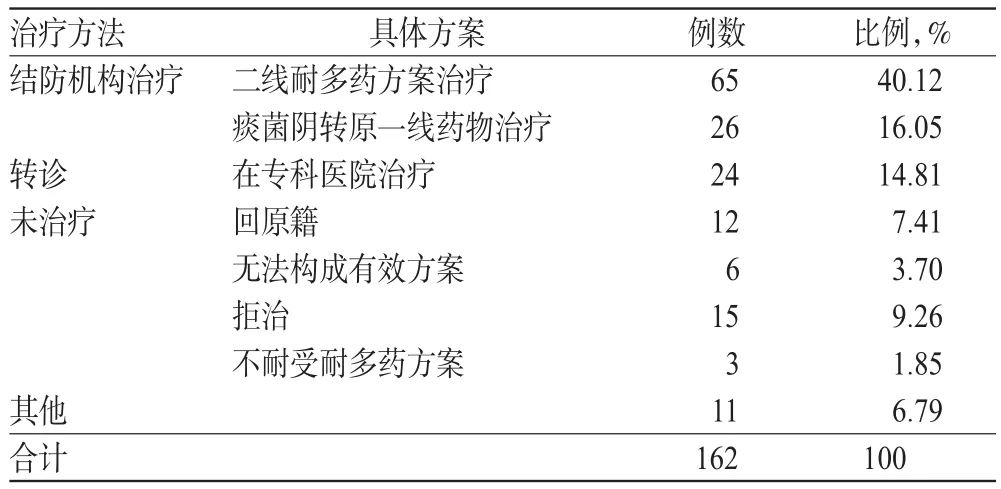
表4 确诊MDR-TB组患者的治疗管理情况Tab 4 Treatment and management of diagnosed MDRTB patients
2.4ADR
研究结果表明,确诊MDR-TB组患者二线方案诊疗的ADR发生率显著高于疑似MDR-TB组,差异有统计学意义(P<0.05)。经后期对症治疗均有所好转。ADR对MDR-TB治疗临床效果的影响不大,更改方案者所占比例较小,详见表5、表6。
3 讨论
随着现代社会不断发展,居民生活水平提高,环境破坏严重,呼吸道感染疾病发病率逐年增高。据统计,我国MDR-TB患者多达34万例,结核患病率位居全球第二,是结核病高负担国家,MDR-TB是造成我国发病率和病死率增高的首要因素[6]。因此,MDR-TB的防治是现今医疗界最为关注的公共卫生问题之一。现代研究显示,MDR-TB存在诊疗技术烦琐、治疗效果不佳、传染期长、易感人群多等问题,严重影响患者生活,甚至威胁其生命[7]。而如今,现代科研人员对MDR-TB患者督导管理系统不完善,存在抗结核药物的管理混乱以及耐药结核分枝杆菌的传播和流行加快等问题[8]。本文基于临床数据分析,探究MDR-TB临床治疗管理情况及ADR发生情况,寻找有效控制MDR-TB的方案,阻止其传播、流行。
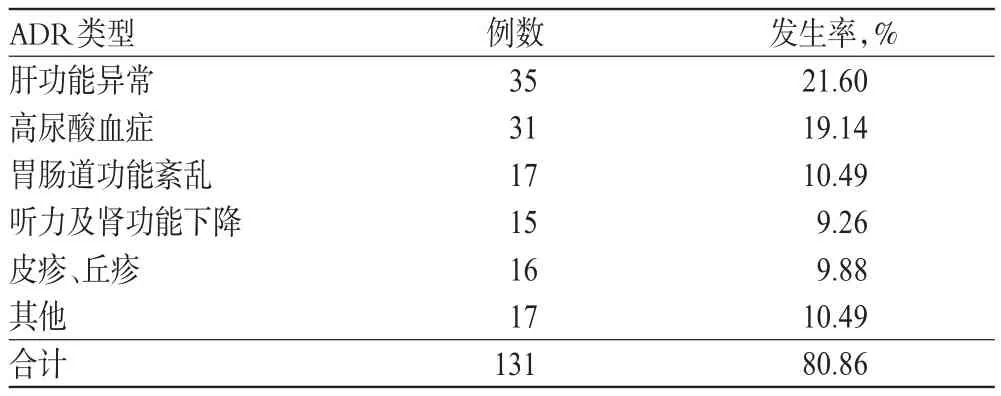
表5 确诊MDR-TB组患者采用二线方案诊疗的ADR发生情况Tab 5 The occurrence of ADR in diagnosed MDR-TB patients receiving second-line schemes
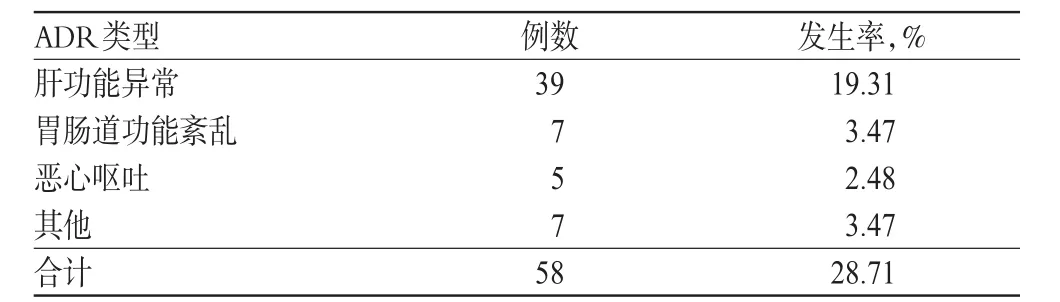
表6 疑似MDR-TB组患者采用二线方案诊疗的ADR发生情况Tab 6 The occurrence of ADR in suspected MDR-TB patients receiving second-line schemes
本文对疑似MDR-TB组患者进行登记分类并实施比较,依据结果可推测:在诊治过程中,由于治疗不规律可直接导致MDR-TB发病,因此对于非耐药肺结核患者进行督促治疗管理尤为重要。疑似MDR-TB组患者使用的二线抗结核药有5种,ADR发生率最高为28.71%,对治疗影响不严重;患者发生ADR后,经对症治疗处理,症状均有所改善。DST检测前,痰菌处理显示阴转的MDR-TB患者,仍持续进行治疗可使患者症状减轻,菌群耐药不代表菌种耐药,阳性预测值约为90%[9]。原方案随访时发现MDR-TB复发,因此采用标准方案治疗的MDR-TB患者,在治疗结束后需进行复发风险评估。MDR-TB患者易出现耐药种类多、不能耐受抗结核药物、发生ADR以及未配合治疗等情况,造成个别患者未构成有效治疗管理方案;患者因为缺乏有效控制感染措施,使耐多药结核分枝杆菌的流行和传播未得到控制,需进行进一步治疗。现代研究发现,高危人群策略为MDR-TB患者的大数据检测手段,具体方法为,在肺结核患者(活动性)临床治疗前、治疗后2个月和5个月进行痰培养试验,检测疑似MDR-TB患者病情发展[10]。除此之外,痰涂片检查也可直接判断疑似MDR-TB病情,与此相比,高危人群策略有效增高了“涂阴培阳”中疑似MDR-TB患者的判断正确性,延长治疗3月内耐药结核病治疗时间,成为现代结核病防治的关键问题。MDR-TB患者具有病程长、治疗复杂、费用高昂、使用毒副作用药物多、易产生ADR等特点。MDR-TB患者ADR发生率较非耐药结核病高,肝功能受损也更严重。
本研究显示,确诊MDR-TB组患者肝功能异常发生率为21.60%,高于疑似MDR-TB组,ADR发生率增高导致MDR-TB患者治疗的依从性降低,使得治疗失败。因此,医师以及护理人员的检测及观察尤为重要,尤其是高危人群,增加观察频率、降低ADR发生率、提高患者治疗依从性是必要的治疗手段。研究显示,患者病程大于18个月或非洲、亚洲患者肝脏受损率较高[11-12]。其根本原因是,个体水平无法收集,导致患者一般资料,如年龄、肝炎史、酗酒史或营养不良史等无法获取,多水平模型的数据分析无法充分进行,患者之间数据差异无统计学意义,对未来分析讨论具有影响。因此,患者治疗管理尤为重要。本文将确诊MDR-TB患者治疗管理分为3种,以达到根据病情对患者进行管理治疗的目的,寻找合适的治疗管理方案,控制MDR-TB传播以及流行。
[1] 唐神结,许绍发,李亮.耐药结核病学[M].北京:人民卫生出版社,2014:63.
[2] 杜雨华,苏汝钊,周惠贤,等.116例耐多药肺结核治疗转归情况影响因素分析[J].中国防痨杂志,2012,34(1):19-22.
[3] 徐彩红,李仁忠,陈明亭,等.耐多药肺结核患者发现及治疗策略分析[J].中国公共卫生,2011,27(4):391-393.
[4] 饶运帷,谭耀驹,谭守勇,等.吡嗪酰胺耐药对初治菌阳肺结核疗效的影响研究[J].实用医学,2014,30(1):127-129.
[5] 韩珍,李晓芬,冷雪.复治肺结核患者耐多药的影响因素分析[J].国际检验医学杂志,2016,36(11):1568-1570.
[6] 凌静.肺结核患者合并抑郁障碍的相关影响因素及预防对策[J].基层医学论坛,2015,19(25):3471-3473.
[7] 徐彩红,李仁忠,阮云洲,等.耐多药肺结核治疗不良反应发生情况分析[J].中华疾病控制杂志,2013,17(3):243-245.
[8] 白瑞,吕学恭.肺结核的预防与治疗研究[J].世界最新医学信息文摘,2015,15(27):63.
[9] 白冬波.阿米卡星联合左氧氟沙星治疗耐多药肺结核效果观察[J].临床合理用药杂志,2015,8,10(8A):11-12.
[10] 孟秀玲,张媛.个性化护理对肺结核患者肺结核知识知晓率的影响[J].中国药物经济学,2015,10(8):156-157.
[11] 董方亮.我院抗结核药致不良反应92例报告分析[J].中国药房,2014,25(42):3994-3995.
[12] 王金花,耿莉.耐药多肺结核患者的心理护理干预[J].世界最新医学信息文摘,2015,15(23):204.
Analysis of MDR-TB Treatment Management and ADR in Our Hospital
DU Debing(Dept.of Tuberculosis,Yichang Third People’s Hospital,Hubei Yichang 443005,China)
OBJECTIVE:To provide reference for rational use of antituberculosis drugs and reduce the occurrence of ADR in multiple-drug resistance tuberculosis(MDR-TB)patients.METHODS:TB inpatients were selected from our hospital during Feb.2012-May 2015,and then divided into suspected MDR-TB group(202 cases)and diagnosed MDR-TB group(162 cases).According to the patient’s condition,different treatment management modes were chosen,and the incidence ofADR were observed.Treatment and management period of 2 groups were 18 months.RESULTS:In suspected MDR-TB group,the drug resistance rates to first line drugs were greater than or equal to 26.24%,among which drug resistance rates to isoniazid and rifampicin were about 40%.Resistance rates to second line-drugs were greater than or equal to 4.95%,among which resistance rate to protionamide was the highest,being 46.04%.The results of drug sensitivity tests showed that 44.06%of patients were sensitive to all first-line drugs,14.36%of patients were resistant to single drug,9.90%of patients were usually resistant to drugs and 31.68%of patients were resistant to multiple drugs.21.78%of patients were sensitive to all first-line drugs and second-line drugs,24.75%of patients were resistant to single drug,17.82%of patients were usually resistant to drugs,32.67%of patients were resistant to multiple drugs and 2.97%of patients were extensively resistant to drugs.In the management plan of MDR-TB patients therapy,56.17%were treated in tuberculosis control institutions;referral to special hospital for treatment accounted for 14.81%;22.22%didn’t receive any treatment;other factors lead to a change in treatment or unable to continue to treat accounted for 6.79%.The incidence of ADR in MDR-TB patients was higher than suspected MDR-TB patients,there was statistical significance between 2 groups(P<0.05).After the following symptomatic treatment,all patients were improved.CONCLUSIONS:For patients with MDR-TB,according to disease condition,appropriate treatment management program can be found so as to improve therapeutic efficacy,reduce the incidence of ADR,control spreading and development of tubercle bacillus.
MDR-TB;Treatment management;ADR;Clinical analysis
R978.3;R969.3
A
1001-0408(2017)32-4492-04
DOI10.6039/j.issn.1001-0408.2017.32.07
*主任医师。研究方向:结核病。电话:0717-6483841。E-mail:ddb0001@126.com
2016-12-28
2017-03-21)(编辑:晏 妮)
