小儿胃部占位性病变的诊治分析
2017-11-15杨天佑杨纪亮
潘 静 杨天佑 杨纪亮 胡 超 邹 焱
小儿胃部占位性病变的诊治分析
潘 静 杨天佑 杨纪亮 胡 超 邹 焱
目的 本研究回顾分析本院收治的胃部占位性病变患儿的临床资料,探讨胃占位性病变的诊断和治疗方法。 方法 2000年1月至2015年4月间本院收治胃部占位性病变患儿13例,其中男性9例,女性4例;中位年龄为2岁6个月。术前所有患儿行超声和CT检查,7例行上消化道造影,6例行胃镜检查。8例直接行开腹手术,4例行腹腔镜探查后转开腹手术,1例腹腔镜探查证实为胃前壁肿物后行腹腔镜下胃壁肿物切除术。除1例患儿放弃治疗以外,其余12例患儿均获得门诊随访,随访时行超声检查,并评估患儿生长发育情况。 结果 术后病理检查证实胃重复畸形5例,胃不成熟畸胎瘤3例,胃炎性纤维母细胞瘤2例,胃脂肪瘤1例,胃间质瘤1例,胃平滑肌肉瘤1例。手术方法:5例行包括肿瘤在内的胃壁部分切除+胃修补术,1例行腹腔镜下胃壁肿瘤剔除术,1例行胃贲门食管下段肿物活检术,1例行腹腔镜探查+毕Ⅰ式胃大部切除手术,胃重复畸形2例行重复胃壁切开+黏膜剥除术,2例行腹腔镜探查+胃壁囊肿切除术,1例行腹腔镜探查+胃壁囊肿切除+胃壁修补术。所有患儿平均随访时间3.8年。毕Ⅰ式胃大部分切除的患儿术后3个月体重减轻,之后生长发育与同龄儿童无异;其余患儿随访期间生长发育正常,身高、体重与同龄儿童相比无明显差异。 结论 影像学检查对小儿胃占位性病变的术前诊断有重要价值。手术切除是胃占位性病变的主要治疗方式,同时它还可以在影像学诊断不明时起鉴别诊断作用。部分胃壁切除和毕I式手术对患儿远期生长发育无明显影响。
胃/畸形;诊断;治疗;随访研究;生长发育
小儿胃部占位性病变临床上较为少见,胃部肿瘤及胃重复畸形为主要病因,但术前影像学诊断较为困难,尤其是鉴别囊性畸胎瘤与胃重复畸形,二者多在术后明确诊断[1-3]。本文对2000年1月至2015年4月本院收治的13例胃部占位性病变患儿的临床资料进行分析,探讨胃占位性病变的术前诊断与治疗方法。
材料与方法
一、临床资料
2000年1月至2015年4月,我们共收治胃部占位性病变患儿13例,男性9例,女性4例;年龄2个月至12岁,中位年龄为2岁6个月。临床首发症状为:贫血(3例),消化道出血(5例),腹痛(3例),腹部包块(2例),产前超声发现(4例),体检发现(1例)。
二、术前检查
所有患儿术前均行超声和CT检查。超声检查提示胃部占位4例,腹膜后占位7例,误诊为左肾上腺占位1例。CT检查诊断为畸胎瘤5例,重复畸形2例,腹部、腹膜后肿物或胃壁肿物6例;肿物大小不等,直径大于5 cm者6例,小于5 cm者7例。7例患儿行上消化道造影,提示充盈缺损5例,胃浅表性胃炎2例。6例行胃镜检查,5例胃壁肿物,行黏膜活检均未见肿瘤细胞;1例胃镜检查仅见胃壁轻度炎症。
三、手术方式
8例直接行开腹手术;5例行腹腔镜探查,其中3例探查证实为胃重复畸形,转开腹手术,1例探查为胃窦部肿瘤后转开腹行毕I式胃大部切除手术,1例证实为胃前壁肿物后行腹腔镜下胃壁肿物切除术。
四、随访方法
除1例患儿放弃治疗,于活检术后失访外,其余12例患儿均获得门诊随访,随访时行超声检查,了解患儿预后情况,并测量患儿身高、体重,评估患儿生长发育情况。
结 果
一、病理检查结果
胃重复畸形5例,胃不成熟畸胎瘤3例,胃炎性纤维母细胞瘤2例,胃脂肪瘤1例,胃间质瘤1例,胃平滑肌肉瘤1例。占位位于胃小弯3例,位于胃大弯4例,胃前壁4例,胃后壁2例。肿物胃壁内外生长4例,胃壁外生长9例。典型病例照片见图1、图2。

表1 13例患儿临床资料Table 1 Clinical data of 13 patients
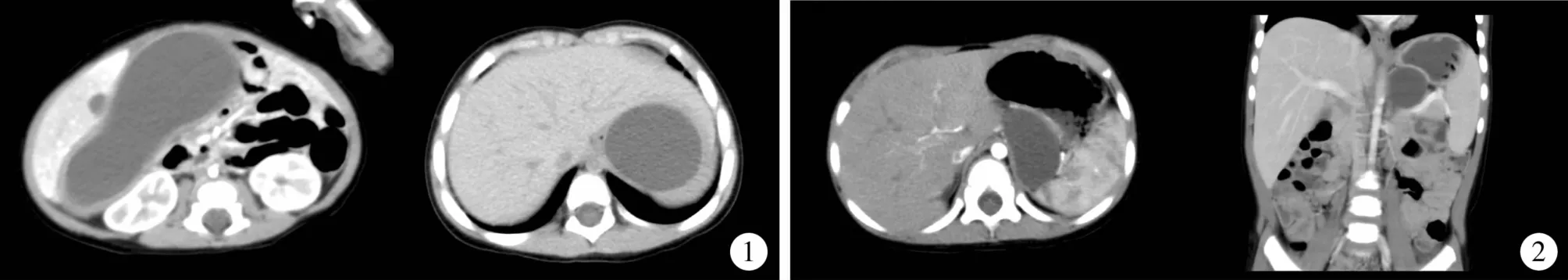
图1 CT诊断提示为畸胎瘤可能,手术探查及术后病理诊断为胃重复畸形; 图2 肿块位于左肾上方,与胃壁关系密切Fig.1 Preoperative CT diagnosis suggested probable teratoma.Exploratory laparotomy and histopathology confirmed gastric duplication;Fig.2 Located at superior pole of left kidney,tumormaswas densely adherent to stomach wall
二、术中情况
5例行包括肿瘤在内的胃壁部分切除+胃修补术,1例行腹腔镜下胃壁肿瘤剔除术,1例行胃贲门食管下段肿物活检术,1例行腹腔镜探查+毕I式胃大部切除手术,2例胃重复畸形患儿行重复胃壁切开+黏膜剥除术,2例行腹腔镜探查+胃壁囊肿切除术,1例行腹腔镜探查+胃壁囊肿切除+胃壁修补术,详见表1。
三、随访结果
随访时间12个月至6年,平均随访时间3.8年。除毕I式胃大部分切除的患儿,术后3个月体重减轻,之后生长发育与同龄儿童无异以外;其余患儿随访期间生长发育正常,身高、体重与术前相比均有所增加,且与同龄儿童相比无明显差异,位于正常年龄别身高和体重的25%~75%区间内。胃间质瘤患儿术后未化疗,平滑肌肉瘤患儿术后化疗3个疗程后未接受治疗,详见表2。

表2 13例患儿随访资料Table 2 Follow-up data of 13 patients
讨 论
小儿胃占位性病变较为少见,临床表现不典型,术前诊断往往依靠影像学检查[4]。消化道造影对内生性胃占位性病变具有较高的敏感性。胃镜检查可明确胃占位的准确位置,对肿块进行病理活检,但检出阳性率较低。超声作为一种无创、无辐射的检查方法在诊断上存在一定的优势,对绝大多数占位性病变尤其是胃重复畸形可以确定其性质,并有较高的确诊率[5]。产前超声还可以起到筛查疾病并早期诊断的作用。本研究中2例患儿产前超声提示为囊性占位,术后病理检查证实均为胃重复畸形;1例患儿产前超声提示混合性占位,术后病理检查提示胃畸胎瘤。文献亦有产前超声诊断胎儿胃畸胎瘤的报道[6]。当超声检查存在疑虑、想进一步了解肿物与周围组织器官关系的时候,可以行CT检查。CT检查不但可以进一步验证超声检查的结果,协助诊断,而且可以了解肿块的位置及其与周围组织的关系,并指导手术入路。本组有超声检查与CT检查结果相矛盾的情况:即2例患儿术前超声检查提示囊性病变,但CT检查提示为畸胎瘤,最终行腹腔镜探查及术后病理检查诊断为胃重复畸形(图1);1例术前超声提示为腹膜后占位,考虑肾上腺血肿;但CT提示腹腔内占位与胃壁关系密切(图2),最终经腹腔镜探查证实为胃重复畸形并行相应手术。因此,我们认为,超声及CT检查对术前诊断有相当大的价值,当术前影像学检查诊断不明,出现超声、CT结果不相符,甚至相矛盾时,腹腔镜探查不失为一种鉴别诊断的好方法,同时它还具有治疗作用。
手术切除是治疗胃占位性病变的主要治疗方式。以往多采取开腹手术,但随着腹腔镜技术的发展,现逐步由腹腔镜探查过渡到完全腹腔镜手术。本研究中9例患儿直接行开腹手术;3例患儿行腹腔镜探查后,转为开腹手术;1例患儿在腹腔镜探查后行腹腔镜下胃壁肿物切除术。腹腔镜切除胃壁占位是可行的,但是占位的解剖位置及其与周围结构的粘连给腔镜手术带来一定的困难,尤其是占位位于胃后壁时,腔镜手术更为困难。曾有报道胃后壁的胃重复畸形因为和肾静脉及腹膜后结构的粘连,致使腹腔镜手术中转为开腹手术[7]。有报道认为胃重复畸形病变范围局限,暴露清楚,手术相对简单,可完全切除修补胃壁;若病变部位特殊,如幽门、贲门,可残留共壁,破坏局部黏膜,则这样更为安全有效[8]。本研究成功行腹腔镜下胃壁肿物切除术,可能与肿瘤位于胃前壁且体积较小,病变范围局限,手术中容易暴露有关。
根据胃部占位累及的范围和部位,手术切除的范围和胃肠重建方式有很大不同,可以分为部分胃壁切除、毕Ⅰ式手术和毕Ⅱ式手术。胃切除后是否会对患儿生长发育造成影响,是值得关注的问题。为了不影响患儿的生长发育,应尽可能多的保留胃组织。本组大多数患儿采取胃壁不规则切除,切除范围均少于50%的胃,1例行毕I式胃肠重建,通过术后对患儿身高体重进行追踪随访,不论是毕I式手术还是胃局部切除手术患儿,长期随访均未发现生长发育与同龄儿童有明显差异。相关文献亦报道:小于50%的胃切除及毕I式胃肠重建术后并发症的发生率低,症状轻,且对儿童生长发育无明显影响;而胃体切除达50%以上甚至胃全切的患儿,术后早期生长发育受影响,但远期随访和正常儿童差别不大[9]。
胃部良性肿瘤多根据肿瘤的部位不同仅做肿瘤切除术、胃部分切除术或胃大部切除术。儿童原发胃肿瘤完整切除,往往不需要消化道重建,不必行胃周淋巴结清扫。对于儿童胃良性及交界性肿瘤,肿块在内的胃壁部分切除术+胃壁修补术是常见的处理方式。对于恶性肿瘤一般采用胃大部切除+消化道重建手术。一般不行全胃切除术。儿童胃恶性肿瘤少见,生物学特性有别于成人,目前尚无标准的化疗方案。本文胃间质瘤患儿术后未化疗,平滑肌肉瘤患儿术后化疗3个疗程后未接受治疗,其余肿瘤患儿包括3例未成熟畸胎瘤患儿术后均未进行化疗。
胃畸胎瘤较为罕见,在儿童畸胎瘤中不到1%,好发于1岁内患儿。大多数胃畸胎瘤为良性肿瘤,但不成熟胃畸胎瘤为潜在恶性肿瘤,根据组织成熟程度及所含神经上皮成分的多少分为3级。本组3例为不成熟畸胎瘤I级。不成熟畸胎瘤含有未成熟成分,其仍具有复发及潜在恶变倾向,术后是否进行化疗一直存在争论。有报道认为:未成熟畸胎瘤如果手术完整切除,即使不进行化疗仍可获得良好预后[10]。但亦有未成熟畸胎瘤切除术后未进行化疗,近远期复发或恶变的报道[11-13]。相关研究指出恶变倾向与年龄有很大关系,年龄越大,肿瘤恶变机会越多,建议婴幼儿胃畸胎瘤应及早手术[14]。故本组3例患儿均在7个月大时进行手术治疗,虽术后未化疗,但密切随访行超声检查和监测AFP变化,随访期内未发现复发或恶变。
1 马新瑜,李瑞珍,罗正利,等.小儿胃畸胎瘤临床影像学特点[J].实用儿科临床杂志,2007,22(13):996—996,1040.DOI:10.3969/j.issn.1003—515X.2007.13.038.Ma XY,Li RZ,Luo ZL,et al.Trait of clinic and image for gastric teratoma in children[J].JAppl Clin Pediatr,2007,22(13):996—996,1040.DOI:10.3969/j.issn.1003—515X.2007.13.038.
2 Frittelli P,Costa G,Zanella L,et al.Intestinal duplication in the adult.A case report of colonic duplication and a review of the literature[J].Chir Ital,2002,54(5):721—8.
3 徐树明,关晓力,孙惠苗,等.先天性胃重复畸形1例[J].临床小儿外科杂志,2016,15(4):416—416.DOI:10.3969/j.issn.1671—6353.2016.04.031.Xu SM,Guan XL,Sun HM,etal.Congenital gastric repeat deformity:a case report[J].JClin Ped Sur,2016,15(4):416—416.DOI:10.3969/j.issn.1671—6353.2016.04.031.
4 石正峰,景东,陈博渊,等.小儿胃畸胎瘤的诊治体会[J].临床小儿外科杂志,2003,2(2):101—102.DOI:10.3969/j.issn.1671—6353.2003.02.008.Shi ZF,Jing D,Chen BY,et al.Experiences of diagnosis and treatment for gastric teratoma in young children[J].J Clin Ped Sur,2003,2(2):101—102.DOI:10.3969/j.issn.1671—6353.2003.02.008.
5 徐彬,蒋国平,叶菁菁,等.小儿胃重复畸形影像学检查方式探讨及术前随访[J].中华超声影像学杂志,2017,26(5):430—434.DOI:10.3760/cma.j.issn.1004—4477.2017.05.013.Xu B,Jiang GP,Ye JJ,et al.Discussion on iImaging examinationsmethod and preoperative follow-ups for gastric duplicaton in children[J].Chin JUltrasonogr,2017,26(5):430—434.DOI:10.3969/j.issn.1671—6353.2003.02.008.
6 周学力,潘锐科,张莘,等.胎儿胃畸胎瘤的超声诊断价值[J].国际医药卫生导报,2009,15(21):45—48.DOI:10.3760/cma.j.issn.1007—1245.2009.21.015.Zhou XL,Pan RK,Zhang Z,et al.Value of embryo stomach teratoma ultrasound diagnosis[J].IMHGN,2009,15(21):45—48.DOI:10.3760/cma.j.issn.1007—1245.2009.21.015.
7 Pachl M,Patel K,Bowen C,et al.Retroperitoneal gastric duplication cyst:a case report and literature review[J].Pediatr Surg Int,2012,28(1):103—105.DOI:10.1007/s00383—011—3036—8.
8 任红霞,吴晓霞,孙小兵,等.腹腔镜诊治新生儿胃重复畸形[J].中华小儿外科杂志,2016,37(2):144—146.DOI:10.3760/cma.j.issn.0253—3006.2016.02.014.Ren HX,Wu XX,Sun XB,etal.Laparoscopic resection of gastric duplication in neonates[J].Chin J Pediatr Surg,2016,37(2):144—146.DOI:10.3760/cma.j.issn.0253—3006.2016.02.014.
9 孙大昂,孙晓毅,余东海.小儿胃切除术的应用及远期随访[J].中华小儿外科杂志.2012,33(12):894—896.DOI:10.3760/cma.j.issn.0253—3006.2012.12.004.Sun DA,Sun XY,Yu DH.Application and long-term followup study of gastrectomy in children[J].Chin J Pediatr Surg,2012,33(12):894—896.DOI:10.3760/cma.j.issn.0253—3006.2012.12.004.
10 Saha M.Malignant gastric teratoma:report of two cases from a single center[J].Pediatr Surg Int,2010,26(9):931—934.DOI:10.1007/s00383—010—2682—6.
11 Ukiyama E,Endo M,Yoshida F,et al.Recurrent yolk sac tumor following resection of a neonatal immature gastric teratoma[J].Pediatr Surg Int,2005,21(7):585—588.DOI:10.1007/s00383—005—1404—y.
12 Gupta V,Babu RY,Rana S,et al.Mature gastric teratoma:recurrence in adulthood[J].JPediatr Surg,2009,44(2):e17—e19.DOI:10.1016/j.jpedsurg.2008.10.114.
13 Parvin S,Sengupta M,Mishra PK,et al.Gastric teratoma:a series of 7 cases[J].JPediatr Surg,2016,51(7):1072—1077.DOI:10.1016/j.jpedsurg.2016.01.002.
14 唐英姿,武海燕,刘向前.婴幼儿畸胎瘤6例[J].实用儿科临床杂志,2002,17(6):699—700.DOI:10.3969/j.issn.1003—515X.2002.06.078.Tang YZ,Wu HY,Liu XQ.Teratoma of infants and nonates:a reportof6 cases[J].JAppl Clin Pediatr,2002,17(6):699—700.DOI:10.3969/j.issn.1003—515X.2002.06.078.
Diagnosis and treatment of stomach mass in children
.
Pan Jing,Yang Tianyou,Yang Jiliang,Hu Chao,Zou Yan.Department of Pediatric Surgery,Guangzhou Women and Children’s Medical Center,Guangzhou 510000,China.Corresponding author:Zou Yan,Email:tumorzjxc@163.com
Objective To explore the diagnosis and treatment of stomachmass.M ethods From January 2000 to April 2015,13 patientswith stomach masswere reviewed and analyzed.There were 9 boys and 4 girls with amedian age of2.6 years old.All of them
preoperative examinations ofultrasound and computed tomography(CT).Also upper gastrointestinal radiography(n=7)and gastroscopy(n=6)were performed.The rewere laparotomy(n=8)and laparotomy after exploratory laparoscopy(n=4).One patientwith tumor in anterior wall of stomach underwent laparoscopic resection.Except for 1 patient giving up treatment,the remainder were regularly followed up.Results Pathology comfirmed gastric duplication(n=5),immature teratoma(n=3),GISTs(n=1),gastric lipoma(n=1),liomyo sarcoma(n=1)and my ofibromatosis(n=1).The procedures included partial gastrecomy(n=10),laparoscopic lesion resection(n=1),biopsy alone(n=1)and Billroth Iprocedure(n=1).All of them had normal long-term heights and weights.There was no developmental difference.Conclusion Preoperative imaging examination is essential for diagnosing stomach mass.Surgical resection is the first choice and it also aids the differential diagnosis.There is no longterm difference of growth and development during follow-ups.
Stomach/AB;Diagnosis;Therapy;Follow-Up Studies;Development
10.3969/j.issn.1671—6353.2017.05.006
广州市妇女儿童医疗中心(广东省广州市,510000)
邹焱,Email:tumorzjxc@163.com
2016—04—19)
本文引用格式:潘静,杨天佑,杨纪亮,等.13例小儿胃部占位性病变的诊治分析[J].临床小儿外科杂志,2017,16(5):439—443.
10.3969/j.issn.1671—6353.2017.05.006.
Citing this article as:Pan J,Yang TY,Yang JL,et al.Diagnosis and treatment of stomach mass in children[J].J Clin Ped Sur,2017,16(5):439—443.DOI:10.3969/j.issn.1671—6353.2017.05.006.
