中等吸气峰压下无创机械通气治疗新生儿RDS及其预后效果
2017-11-13聂小红
聂小红

【摘要】 目的:分析探讨中等吸气峰压下无创机械通气治疗新生儿RDS及其预后效果。方法:此研究为前瞻性研究,采用随机抽签方式,从笔者所在医院2014年3月-2016年2月收治的新生儿RDS患儿中,抽取88例纳入到讨论中,88例患者按入院单双顺序分两组,对照组(气管插管有创机械通气方式治疗)和研究组(中等吸气峰压下无创机械通气方式治疗),各44例。将两组患者治疗状况以及预后状况进行对比。结果:研究组治疗总有效率88.64%,比对照组的77.27%高,组间差异有统计学意义(P<0.05)。对比两组患儿治疗后pH、PO2、PCO2等指数,研究组比对照组优,组间差异有统计学意义(P<0.05)。对比两组患儿死亡率、通气时间、撤机失败、并发症发生率,研究组分别为0、(38.6±15.7)h、2.27%、11.36%,对照组为6.82%、(51.2±20.3)h、13.64%、25.00%,研究组比对照组优,组间差异有统计学意义(P<0.05)。结论:临床治疗新生儿RDS疾病可考虑给予中等吸气峰压下无创机械通气方式进行治疗,其疗效突出,提升了抢救成功率,并发症发生率得到降低,操作简便,应用性较高。
【关键词】 新生儿RDS; 预后; 中等吸气峰压; 无创; 机械通气
doi:10.14033/j.cnki.cfmr.2017.18.069 文献标识码 B 文章编号 1674-6805(2017)18-0131-03
新生儿呼吸窘迫综合征可将其简称为RDS,也可称新生儿缺氧、缺血性疾病。此类疾病在出生后体重较轻的新生儿中常见,或早产儿中,其临床症状主要表现为患儿出生1周后几十分钟中发生呼吸衰竭、呼吸进行性困难、呻吟、法钳等状况。因抢救较为棘手,治疗中容易发生神经系统并发症等状况。此疾病已发展为导致新生儿死亡的一个重要因素。而引发此疾病的主要因素则为缺氧,因此在治疗上,主要为早期给予加压辅助性通气,将其缺氧症状进行缓解。临床逐步证实了给予加压辅助通气方式进行治疗,明显提升患儿存活可能性。患儿存活时间>72 h,并无严重性并发症产生足量表面活性物质,进而改善病情状况。若缺乏对新生儿RDS疾病的重视度,病情进一步延误,虽然患儿可存活下来,也会存在神经系统后遗症。因此,早期给予有效治疗则相当重要。此研究采用论著方式将88例患儿分组研讨,其目的在于探讨中等吸气峰压下无创机械通气治疗新生儿RDS及其预后效果。
1 资料与方法
1.1 一般资料
此研究为前瞻性研究,采用随机抽签方式,从笔者所在医院2014年3月-2016年2月收治的新生儿RDS患儿中,抽取88例纳入到讨论中,88例患者按入院单双顺序分两组,各44例。对照组男23例,女21例,年龄28.5~38.7周,平均(34.2±1.3)周;早产儿20例,足月儿24例;剖宫产30例,阴道分娩14例。研究组男24例,女20例,年龄28.9~38.5周,平均(34.6±1.2)周,早产儿19例,足月儿25例;剖宫产31例,阴道分娩13例。两组一般资料(性别、年龄、分娩方式等)比较差异无统计学意义(P>0.05),具有可比性。此研究经医院相关伦理会审批通过后进行实施。
1.2 方法
患儿均接受避免出血和感染、多功能监护仪进行监护,确保营养和液体供应,保持循环功能正常,给予保暖、吸氧等常规性干预治疗。
对照组接受机械通气方式,将气管插管和呼吸机进行连接,给予患儿有创性机械通气治疗。研究组按照患儿有无足月,分别给予型号不同的吸氧充气式面罩,也就是堵死面罩侧孔,再给予充气处理。将呼吸机面罩和管路连接后,把面罩对准其口鼻部位,按照监视所得指数,确定其施压力,并保持90% SpO2的压力。
1.3 指标判定
患儿治疗效果依据新生儿治疗中检查状况和临床特征判定,可将其分显效、有效、无效。显效:患儿接受通气吸氧时,无呼吸衰竭、法钳、呼吸困难、安静等临床症状,且其呼吸处于平稳状况;有效:接受治疗后,症状得到较大改善,呼吸存在浅促症状;无效:患儿临床症状无改善,或有加重;总有效=显效+有效[1-2]。
治疗前后需测定并记录两组患儿血气指数状况,如pH、PO2、PCO2等指数,并对比讨论数据,同时需记录其死亡例数、通气时间、撤机失败等。
1.4 统计学处理
采用SPSS 13.0软件分析所得数据,计量资料以(x±s)表示,采用t检验,计数资料以率(%)表示,采用字2检验,P<0.05为差异有统计学意义。
2 结果
2.1 治疗效果比较
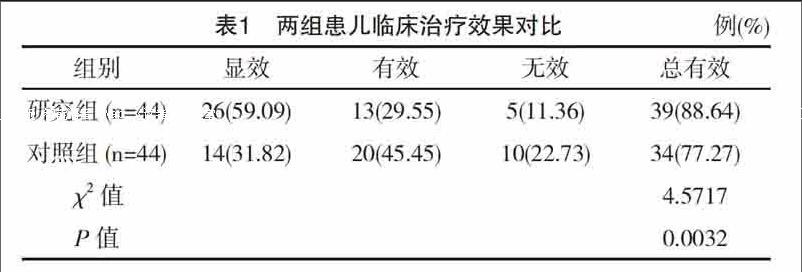
研究组治疗总疗效率88.64%,比对照组的77.27%高,组间差异有统计学意义(P<0.05),见表1。
2.2 血气指数对比
对比两组患儿治疗后pH、PO2、PCO2等指数,研究组比对照组优,组间差异有统计学意义(P<0.05);对比两组患儿治疗前pH、PO2、PCO2等指数,组间差异无统计学意义(P>0.05),见表2。
2.3 各指数对比
对比两组患儿死亡率、通气时间、撤机失败、并发症发生率,研究组分别为0、(38.6±15.7)h、2.27%、11.36%,对照组为6.82%、(51.2±20.3)h、13.64%、25.00%,研究组比对照组优,组间差异有统计学意义(P<0.05),见表3。
3 讨论
临床儿科中较为常见的一种危重症疾病则为新生儿RDS[3-4]。此疾病存在较高死亡率,患儿常常存在通气和换气障碍,临床给予机械性通气方式进行治疗,属于新生儿RDS疾病治疗的一个重要方式,以前所给予的机械通气方式治疗,其面罩材料为乳胶或橡胶,其质地较硬,在密闭上存在一定难度,因此,在抢救新生儿RDS疾病时必须给予气管切开或气管插管。因存在有创人工气道,加之患儿所使用的插管狭长且细小,难以清理插管中内分泌,导致患儿在接受机械通气时,PIP指数需较大才能将血氧饱和度控制在标准范围中。有试验表明,给予气管插管方式可增加局部阻力10倍左右,单纯性克服气管插管所造成的阻力需5~9 cm H2O的支持压力[5-6]。若PIP指数较高,会造成VAP、CLD、碱中毒、肺气压伤等并发症,且此也属于延长机械通气时间,以及造成撤机困难的一个主要因素。近几年来,很多学者均认为需将肺损伤降低,如采用压力来限制通气,将FiO2指数控制在0.60以内等。此研究中所研讨的并发症从总发生率上来看,研究组11.36%,比对照组的25.00%明显要低,总体来说,包含有关呼吸机慢性肺疾病、肺气压伤、血管中弥散性凝血、颅内出血、碱中毒等,在降低并发症上需考虑和无创机械通气气道阻力不大、PIP指数较小存在关系。若PIP指数低,患儿呼吸和生理状态较为接近,降低其依赖呼吸机的程度,对其恢复自主呼吸存在有利作用。另外,此研究结果从疗效、通气时间、撤机成功、血气指数等方面来看,采用中等吸气峰压下无创机械通气治疗,优势性突出。徐东等[7-8]也在相关报道中,同样报道出此类结论,此研究结果和其具有一致性。
综上所述,临床治疗新生儿RDS疾病可考虑给予中等吸气峰压下无创机械通气方式进行治疗,其疗效突出,提升了抢救成功可能性,并发症发生率得到降低,操作简便,应用性较高。
参考文献
[1]刘丽芳,李晓东,蔡琳,等.经鼻间歇正压通气与经鼻持续气道正压通气治疗新生儿呼吸窘迫综合征疗效分析[J].中国新生儿科杂志,2013,28(2):96-98.
[2]王小虎,姜红,牛世平,等.不同剂量牛肺表面活性物质治疗晚期早产儿呼吸窘迫综合征的临床研究[J].中国新生儿科杂志,2014,29(1):43-45.
[3]尹晓娟,韩笑,范含笑,等.足月新生儿呼吸窘迫综合征SP-B+1580基因突变分析[J].中国儿童保健杂志,2013,21(7):682-684,694.
[4]王颖,桑田.早产儿呼吸窘迫综合征的呼吸支持策略及研究进展[J].中国小儿急救医学,2014,21(10):613-616,621.
[5]劉敬,王晓凤,王华伟,等.足月新生儿呼吸窘迫综合征的诊断与治疗研究[J].中华全科医师杂志,2013,12(12):993-995.
[6]王礼周,户风莉,胡丽莉,等.机械通气技术在新生儿急救中的临床应用分析[J].中国妇幼保健,2013,28(29):4889-4891.
[7]徐东.同步间歇指令通气辅以压力支持治疗新生儿呼吸窘迫综合征的应用价值[J].安徽医药,2014,18(4):692-694.
[8]王胜,刘星.机械通气在重症新生儿呼吸窘迫综合征的应用与护理[J].中国继续医学教育,2016,8(7):228-229.
(收稿日期:2017-02-06)endprint
