对比单侧甲状腺叶全切除术中行中间入路与外侧入路的可行性
2017-11-06徐扬
徐扬
对比单侧甲状腺叶全切除术中行中间入路与外侧入路的可行性
徐扬
目的 探究分析中间入路和外侧入路在单侧甲状腺叶全切除术中的应用效果。方法 选取某院在2014-06—2016-06期间收治的60例行甲状腺叶全切除术患者为研究对象,根据手术入路方式的不同,将其分为观察组(n=30)和对照组(n=30),对照组患者接受外侧入路手术方式,观察组患者接受中间入路,对比观察两组手术效果。结果 观察组的手术时间(67.12±9.48)min、切口长度(4.91±0.34)cm及手术出血量(23.32±4.32)mL均优于对照组的 (86.85±10.12)min、(6.52±1.01)cm、(48.52±9.86)mL(t值分别为9.32、6.39、6.01,P均<0.05)。结论 中间入路法行甲状腺叶全切除术的临床效果显著,具有切口小、出血少、术后恢复快等优势。
甲状腺叶全切除术;中间入路;外侧入路
甲状腺是人体的重要器官之一,甲状腺微创治疗过程中,因为需要进行颈部解剖操作,而颈部解剖腔隙狭小,同时之中包含重要血管及神经结构,因此在手术过程中对于手术技术和器械要求较高[1]。单侧甲状腺叶全切除术是临床主要的治疗方案,进行手术最常用的两种方法是中间入路和外侧入路。为了比较中间入路和外侧入路性甲状腺叶全切除术的临床指标和治疗效果,本文选取了在我院治疗的60例单侧甲状腺叶全切除术患者作为本次研究对象,现报告如下。
1 资料和方法
1.1 一般资料 选取2014-06—2016-06在我院治疗的60例单侧甲状腺叶全切除术患者的临床资料进行分析。60例患者均无肝脏功能下降及肝肾功能不全的现象,均无严重慢性疾病。按照手术方案分为两组,每组各30例。对照组男性患者18例,女性患者12例,年龄25~57岁,平均年龄为(37.3±6.5)岁,甲状腺肿瘤的直径为3.14~7.15 cm,平均直径(5.36±2.54)cm。观察组男性患者13例,女性患者17例,年龄30~54岁,平均年龄为(37.7±5.9)岁,甲状腺肿瘤的直径为3.89~7.56 cm,平均直径(4.39±2.01)cm。两组差异无统计学意义(P>0.05),具有可比性。
作者单位:123000 辽宁省阜新市精神病防治院
1.2 手术方法 观察组和对照组两组患者均采用全身麻醉气管插管的方式进行手术,从患者胸骨切迹处选择1~2横指皮纹方向进行领式切口。对照组采用外侧入路进行手术,从腺体外侧逐步分离并对甲状腺管进行结扎,其目的是为了防止甲状腺供血。观察组采用中间入路进行手术,用超声刀纵向切开患者的颈白线,使气管露出,并朝两侧牵开前肌群,切开甲状腺峡部并进行结扎手术,露出气管的前方,牵拉结扎线的目的是为了使甲状腺悬韧带露出,并依次切开甲状腺悬韧带和外侧韧带,根据患者的病情决定切除腺叶或进行全切术手术[2]。
1.3 指标观察 对两组患者手术时间、切口长度、手术出血量以及术后并发症等进行观察记录。
1.4 统计学分析 采用SPSS 18.0统计学软件,计量资料采用(±s)表示,组间比较采用t检验,P<0.05表示差异有统计学意义。
2 结果
2.1 手术情况(表1) 两组患者采用不同方法的单侧甲状腺叶全切除术均顺利完成。观察组的手术时间、切口长度及手术出血量均小于对照组。
表1 两组患者的临床数据差异比较(±s)
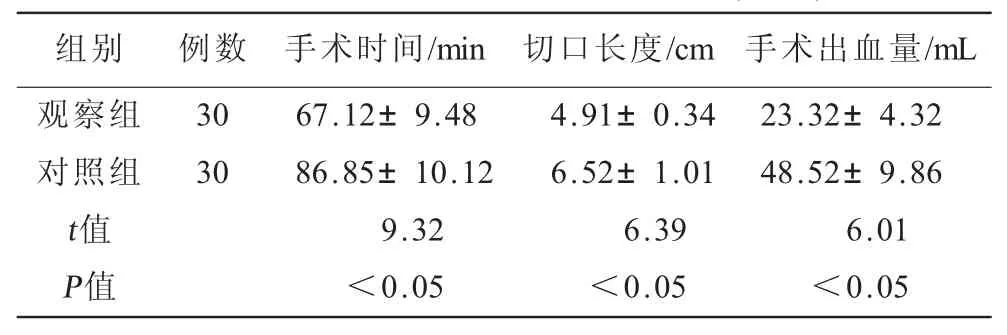
表1 两组患者的临床数据差异比较(±s)
组别 例数 手术时间/min观察组 30 67.12±9.48对照组 30 86.85±10.12 t值 9.32 P值 <0.05切口长度/cm 手术出血量/mL 4.91±0.34 23.32±4.32 6.52±1.01 48.52±9.86 6.39 6.01<0.05 <0.05
2.2 术后并发症情况 观察组和对照组两组患者在单侧甲状腺叶全切除术顺利完成后均未有喉头水肿、低钙、出血及神经损伤等并发症产生,差异无统计学意义(P>0.05)。
3 讨论
传统颈部外科开放手术和腹部手术相比,在临床应用中不但创伤较小,同时具有良好视野,在临床应用中具有一定操作安全。所以关于甲状腺微创切除术的应用价值一直存在一定争议。甲状腺外科的核心技术就是甲状腺叶全切除术,而甲状腺叶全切除术也是甲状腺疾病最为常见的手术方式。但是,甲状腺叶全切除术的适应证在医学界仍存有争议,部分学者认为甲状腺功能亢进,采用甲状腺叶全切除术虽然切除不了病根,但却可以最大程度的降低术后再次手术的概率,且此种手术方式也有利于术后检测患者的甲状腺球蛋白,并观察患者的癌症是否复发或发生转移,更重要的是甲状腺叶全切除术可以有效降低术后复发的概率。但也有学者认为甲状腺肿瘤不应采用甲状腺叶全切除术,因为甲状腺的功能至今还尚不明确,所以不应该贸然采取甲状腺叶全切除术[3]。并且,甲状腺叶全切除术的手术范围较大,且术后如果出现并发症将会对患者日后的正常生活造成严重的影响。
中间入路手术法在本次单侧甲状腺叶全切除手术中的体现主要在于[4-5]:第一,采用中间入路行甲状腺叶全切除手术,不仅不需要过多切断颈前带状肌,同时也可以充分照顾到患者的美容需求;中间入路手术方法为了保证患者的甲状腺一直处于游离状态,所以不仅不需要采用必须左右对称的切口,同时也实现了患者的侧腺叶以水平状态移动的可能。在脱离甲状腺外侧韧带与峡部的束缚后,中间入路法充分借助了外侧空间,从而实现手术切口小和切口美观[6]。第二,中间入路手术法和外侧入路手术法相比,实现了腺叶朝向气管进行侧翻转,为主刀医生观察患者的甲状旁腺提供了方便,使甲状腺腺体更容易暴露,尤其是能够使较大的腺体得到完全切除[7-8]。第三[9],中间入路手术对手术操作者对患者的腺叶后方加被膜的喉返神经进行清晰正确的识别和解剖有一定的利处,因为甲状腺叶全切术后最严重的一个并发症就是喉返神经损伤,据国内报道[10]甲状腺术后对喉返神经造成损伤的概率为0.3%~9.4%,在常规甲状腺手术中,充分露出和保护喉返神经可大大降低其损伤率,中间入路法进行手术是以气管作为参照物,所以也更容易暴露气管食管,而患者的喉返神经也得到显露,从而提高手术的安全性。本组研究结果显示,两组患者采用不同方法的单侧甲状腺叶全切除术均顺利完成。观察组所采用中间入路的方式单侧甲状腺叶全切除术的手术时间、切口长度及手术出血量均小于对照所采用的外侧入路方式。观察组和对照组两组患者在单侧甲状腺叶全切除术顺利完成后均未有喉头水肿、低钙、出血及神经损伤等并发症产生,差异无统计学意义(P>0.05)。观察组的中间入路法比对照组的外侧入路法的手术切口小、手术时间短,患者的腺叶体不仅能活动且得到了充分暴露,有效降低了手术操作的难度,对血管的处理也更加方便和安全。
综上所述,中间入路法在单侧甲状腺叶全切除术中的应用效果显著,能够有效缩短手术时间,且切口较小,值得临床推广应用。
[1]田学昌.中间入路与外侧入路行单侧甲状腺叶全切除术的对比[J].中国卫生标准管理,2015,3(6):132-134.
[2]刘文玉.对比分析中间入路与外侧入路行单侧甲状腺叶全切除术效果[J].医学信息,2015,11(26):270-271.
[3]高桥.中间入路与外侧入路行单侧甲状腺叶全切除术的临床比较[J].中国医药指南,2015,9(1):133.
[4]乔玉星,杜少陵.中间入路与外侧入路行甲状腺叶切除术的临床效果比较[J].河南医学研究,2015,22(10):97.
[5]胡骁.用不同入路的单侧甲状腺叶全切术治疗良性甲状腺肿瘤的效果对比[J].当代医药论丛,2016,14(22):61-62.
[6]李军.258例甲状腺手术患者避免喉返神经损伤体会[J].中国实用医药,2012,7(8):65-66.
[7]何行昌.常规显露喉返神经在甲状腺手术中的临床意义[J].中国实用医药,2011,17(29):103-104.
[8]林春.甲状腺手术中喉返神经的显露与保护[J].中国伤残医学,2012,20(11):74-75.
[9]廖清华,陈丰,吴向华.甲状腺手术显露喉返神经123例临床分析[J].中国实用外科杂志,2014,34(5):3-4.
[10]李晓斌,向俾庭,苏建林,等.喉返神经显露降低甲状腺手术损伤喉返神经[J].华夏医学,2016,29(1):92-94.
2017-03-22)
1005-619X(2017)09-0946-02
10.13517/j.cnki.ccm.2017.09.022
