后纵隔炎伴血肿一例报道并文献复习
2017-11-01王宾宾韩一平
王宾宾,韩一平
·临床诊疗提示·
后纵隔炎伴血肿一例报道并文献复习
王宾宾,韩一平*
后纵隔炎伴血肿是纵隔非肿瘤性疾病中的一种特殊类型,好发部位和起病方式多样,多以胸痛为首发症状,临床表现易与纵隔常见疾病如肿瘤、结核、囊肿等相混淆,容易误诊和漏诊。本文通过报道1例后纵隔炎伴血肿患者诊疗经过并结合该病相关的文献复习,总结其血肿分布、发病诱因、基础疾病、起病方式、出血来源、临床症状、误诊情况及主要检查、治疗方法和预后等临床特征,以增强临床医生对后纵隔非肿瘤占位性疾病的认识,减少误诊误治的发生。
纵隔炎;血肿;纵隔肿瘤;抗凝药;病例报告
王宾宾,韩一平.后纵隔炎伴血肿一例报道并文献复习[J].中国全科医学,2017,20(30):3811-3817.[www.chinagp.net]
WANG B B,HAN Y P.Posterior mediastinal inflammation accompanied with hematoma:a case report and review of the literature [J].Chinese General Practice,2017,20(30):3811-3817.
随着近十年来肺癌发病人数的日益增多,肺癌伴纵隔转移屡见不鲜。而原发于纵隔的疾病又以肿瘤性疾病多见,这造成临床医师遇到纵隔占位性疾病时容易忽略其他非肿瘤性原因,譬如纵隔炎症、结核、出血等。
后纵隔炎伴血肿在纵隔非肿瘤占位性病变中比较少见。后纵隔炎伴血肿即发生在后纵隔部位、以红细胞为主、炎性细胞共存的一种病理改变,其本质属于出血性疾病的一个阶段。为增强临床医生对后纵隔非肿瘤占位性疾病的认识,减少误诊、误治的发生,本文介绍了第二军医大学附属长海医院呼吸内科收治的1例后纵隔炎伴血肿的临床患者,并结合检索到的国内外相关文献进行文献复习,旨在为临床医生提供帮助。
1 病例简介
患者,女,71岁,因“间断胸痛伴气促1 d”于2015-12-31在当地卫生服务中心就诊。主诉胸痛剧烈,但不向背部放射,休息后稍缓解;无发热、咳嗽、咯血、大汗、牙龈肿痛、吞咽困难等。接诊医生初诊“肺血栓栓塞症(PTE)不能排除”,预防性予以低分子肝素抗凝治疗后,迅速转来第二军医大学附属长海医院。既往有胆囊切除史1年;无高血压、冠心病、糖尿病、支气管扩张、慢性阻塞性肺疾病、牙龈炎、消化性溃疡、下肢静脉血栓栓塞史。否认结核、乙肝、梅毒等传染病史,胸部创伤史。查体:体温36.5 ℃,脉搏70次/min,呼吸18次/min,血压130/80 mm Hg(1 mm Hg=0.133 kPa)。意识清晰,口唇无发绀,颈静脉无怒张。双侧胸廓对称,无皮疹、压痛;心界大小正常,各瓣膜听诊区未闻及病理性杂音和额外心音;双肺叩诊呈清音,听诊未闻及干、湿啰音。右上腹可见一长4 cm手术瘢痕,未见渗出、黄疸和蜘蛛痣,腹平软,无压痛、反跳痛,未闻及异常血管杂音。双下肢对称,无水肿及静脉曲张。急诊胸部CT示:平扫CT示食管壁胸段T4水平至贲门全段明显不均匀增厚,呈巨大软组织样肿块,管腔明显狭窄,最大层面约58 mm×37 mm;增强CT示软组织样肿块呈不均匀强化(见图1)。影像学诊断为食管胸段周围改变,间质瘤可能,后纵隔神经源性肿瘤待排;双肺多发陈旧灶,左肺上叶肺大泡;肝脾多发钙化灶。胃镜检查提示浅表性胃炎,食管腔内全程未见异常。入院初步诊断:后纵隔占位,原因待查,纵隔肿瘤?
入院后完善相关检查:血、便、尿常规及红细胞沉降率未见异常。肝肾功能,肿瘤标志物癌胚抗原(CEA)、CA199、神经元特异性烯醇化酶(NSE),自身免疫全套,T-SPOT试验,心肌酶谱均无异常。D-二聚体205 μg/L、鳞状上皮细胞癌抗原(SCC)2.2 ng/ml、细胞角蛋白19片段抗原(CYFRA21-1)19.48 ng/ml、C反应蛋白(CRP)12.5 mg/L。心电图正常。腹部B超示肝、胆、脾、胰、肾未见异常。电子支气管镜检查示气管中下段、双侧支气管开口轻度外压性狭窄。右下叶背段支气管肺泡灌洗,灌洗液脱落细胞、抗酸杆菌均阴性。支气管镜B超引导下纵隔肿块穿刺,穿出少量暗红色黏稠液体。液基质细胞学检查未找到恶性细胞。正电子发射计算机断层显像(PET)-CT提示纵隔病灶区无明显代谢增高,中间为低密度区,考虑实性坏死或囊性病变,边缘清晰光滑;余无明显异常。结合病史,考虑为后纵隔病灶良性或低度恶性的可能性大,建议行纵隔MRI。纵隔平扫MRI示食管胸段主动脉弓水平处至左心房层面,后纵隔隆突处见团块状异常信号影,最大层面约32 mm×46 mm,T1加权像(T1WI)边缘高信号,内部高低混杂信号,T2WI边缘呈低信号,内部稍高信号;增强MRI示隆突处占位未见明显强化,相应食管受压改变,纵隔未见明显肿大淋巴结,考虑后纵隔占位病变,炎性病灶合并出血可能(见图2)。为进一步排除肿瘤性病变进行最后诊断,于入院后第6天行CT引导下经皮纵隔肿块穿刺,病理报告提示镜检穿刺组织为血凝块(大量红细胞及含铁血黄素沉积,伴少量淋巴细胞浸润;未见肿瘤组织和肿瘤细胞)。反复详询病史,发现患者发病前1 d曾参加好友葬礼,有过度悲伤史。最后诊断:后纵隔炎伴血肿。嘱患者口服头孢地尼0.1 g/次、3次/d,静脉滴注酚磺乙胺2 g/次、1次/d止血,治疗1周后,患者胸痛好转。出院3个月后随访,复查胸部MRI,平扫MRI示隆突结下节状异常信号影,T1WI呈高低混杂信号;增强MRI示隆突下病变增强后呈环形强化,提示病灶明显缩小(见图3)。2017-03-15电话回访患者身体健康情况良好,无任何不适。

注:A为平扫CT,B为增强CT
图1 后纵隔炎伴血肿患者纵隔CT结果
Figure1 Results of mediastinal CT of a 71-year-old female patient with posterior mediastinal inflammation accompanied with hematoma
本文要点:
(1)后纵隔疾病虽以肿瘤性疾病较常见,但非肿瘤性疾病亦不可忽视。后纵隔炎伴血肿在临床中比较少见,据笔者统计2007—2016年仅有31例报告(包含本例在内)。(2)后纵隔炎伴血肿产生的原因主要可分为有明确诱因和诱因不明,尤其需要警惕诱因不明者。临床应详细采集病史,了解患者基础疾病,从而提高诊断准确率。另外结合必要的影像学检查(如CT/MRI)对于排除肿瘤、结核等混淆疾病意义重大。(3)后纵隔炎伴血肿形成的机制分为两种,急性者多考虑大血管来源,慢性者多考虑小血管来源。结合本例报道,考虑为哭泣引起胸腔压力增加所致纵隔局部小血管损伤的可能性较大。(4)胸痛是后纵隔炎伴血肿发生时最常见的临床症状,其他临床症状包括呼吸困难、吞咽困难、上腹痛等非特异症状。由于其特殊的解剖位置,起病急者常病情危重,如不及时处理,发生休克致死的风险极高,临床必须加以重视。(5)抗凝治疗是后纵隔炎伴血肿发生的一个重要诱因,对于不明原因的胸痛,除非有临床证据高度怀疑肺血栓栓塞症,否则不建议过早预防性使用抗凝药物,以免掩盖或加重病情。
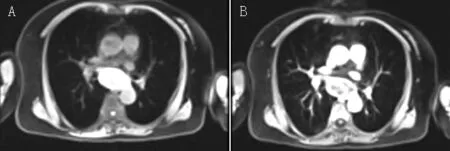
注:A为平扫MRI,B为增强MRI
图2 后纵隔炎伴血肿患者入院时纵隔MRI结果
Figure2 Results of mediastinal MRI of a 71-year-old female patient with posterior mediastinal inflammation accompanied with hematoma on admission

注:A为平扫MRI,B为增强MRI
图3 后纵隔炎伴血肿患者治疗后纵隔MRI结果
Figure3 Results of mediastinal MRI of a 71-year-old female patient with posterior mediastinal inflammation accompanied with hematoma after treatment
2 文献复习
以“posterior mediastinal hematoma”“mediastinal hematoma”“mediastinum hemorrhage”“anticoagulant therapy and hematoma in mediastinum”为主要检索词,检索PubMed、Springer、John Wiley、Elsevier SienceDirect、EmBase、CNKI、VIP、万方数据知识服务平台,检索时间2007年1月—2016年12月,共检索出国内外公开发表的文献45篇,其中符合后纵隔炎伴血肿诊断文献29篇[1-29],共30例患者。整理并分析其临床特征,主要包括血肿分布、发病诱因、基础疾病、起病方式、出血来源、临床症状、误诊情况及主要检查、治疗方法及预后几个方面。
2.1 血肿分布 纵隔血肿由于出血量及出血部位不同,一般除后纵隔区域受累外,血肿还可累及胸腔[2]、咽部[24]、后腹膜[4]等。30例后纵隔炎伴血肿患者男女比例为17∶13,性别差异不大;血肿部位主要为局限于后纵隔、后纵隔血肿累及胸腔,其他依次为后纵隔血肿累及其他纵隔、胸腔,后纵隔血肿累及颈咽部,后纵隔血肿累及后腹膜(见表1)。
表1 30例后纵隔炎伴血肿患者性别及血肿部位
Table1 Sex distribution and hematoma location in 30 cases of posterior mediastinal inflammation accompanied with hematoma reported in 29 articles published at home and abroad
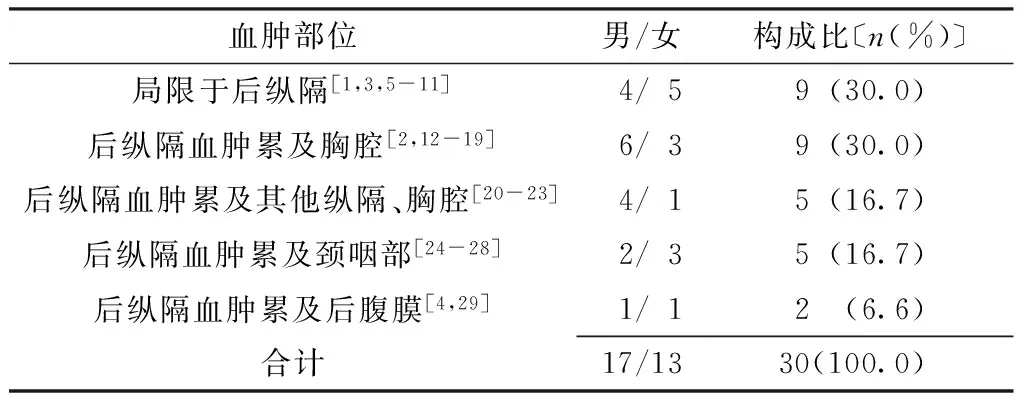
血肿部位男/女构成比〔n(%)〕局限于后纵隔[1,3,5-11] 4/5 9(30.0)后纵隔血肿累及胸腔[2,12-19] 6/3 9(30.0)后纵隔血肿累及其他纵隔、胸腔[20-23] 4/1 5(16.7)后纵隔血肿累及颈咽部[24-28] 2/3 5(16.7)后纵隔血肿累及后腹膜[4,29] 1/1 2 (6.6)合计17/1330(100.0)
2.2 发病诱因 30例后纵隔炎伴血肿患者中,18例(占60.0%)发病前有明确诱因,其中医源性操作[2,5,17,23-24]5例(占16.7%),创伤史[7,15-16,19,29]5例(占16.7%),抗凝治疗[12-13]2例(占11.1%),呕吐[4,6]2例(占6.7%),饮食相关[1,26]2例(占6.7%),剧烈咳嗽[23]1例(占3.3%),重体力活动诱发[9]1例(占3.3%)。诱因不明者[3,8,10-11,14,18,20-22,25,27-28]12例(占40.0%)。
2.3 基础疾病 30例纵隔炎伴血肿患者发病前有基础疾病者21例(占70.0%),包括高血压[9-10,13,17,21,23-25]、冠心病[5,7,9,23,28]、脑血管意外[13]、心房颤动[3,13,24,28]、心脏瓣膜病[24]、系统性红斑狼疮[11]、糖尿病[23]、慢性肾衰竭或尿毒症[20]、支气管扩张[14]、哮喘[2,17]、消化性溃疡/胃食管反流史[3,6-7,23,28]、胃癌术后[12]、肝胆疾病[8]、关节炎伴金属植入术后[27],无基础疾病[1,4,15-16,18-19,22,26,29]9例(占30.0%)。
2.4 起病方式与出血来源 30例纵隔炎伴血肿患者中,急性起病[1-7,9-26,28-29]28例(占93.3%),慢性起病[8,27]2例(占6.7%);急性起病较多的原因考虑与患者出血来源为创伤性主动脉夹层或主动脉瘤有关,且出血来源为创伤性主动脉夹层或主动脉瘤的患者病死率较高(见表2)。
2.5 临床症状 30例纵隔炎伴血肿患者主要的临床症状为胸痛、呼吸困难,其次为吞咽困难、恶心呕吐、上腹痛、寒战发热、休克征象(见表3)。
2.6 误诊情况及主要检查 30例纵隔炎伴血肿患者最初被误诊4例,其中食管裂孔疝[1]、食管穿孔[3]、恶性肿瘤[8]、咽后壁脓肿[25]各1例。最后经CT/MRI及穿刺活检证实为纵隔炎伴血肿。
2.7 治疗方法及预后 30例纵隔炎伴血肿患者选择内科保守治疗较多,其次为外科手术、介入治疗或修补治疗(见表4),治疗后死亡5例[1,9,19-21]。
表2 30例后纵隔炎伴血肿患者出血来源和死亡人数(例)
Table2 Bleeding sources and deaths in 30 cases of posterior mediastinal inflammation accompanied with hematoma reported in 29 articles published at home and abroad

出血来源例数死亡人数创伤性主动脉夹层或主动脉瘤[1,4,9-11,18,20-22]94甲状腺下动脉[2,28]20支气管动脉[14,17]20胃或食管动脉[14,29]20静脉[5,8,12,24]40食管破裂穿孔[6,26]20不明[3,7,13,15-16,19,23,25,27]101
表3 30例后纵隔炎伴血肿患者临床症状
Table3 Clinical symptoms of 30 cases of posterior mediastinal inflammation accompanied with hematoma reported in 29 articles published at home and abroad

临床症状例数百分数(%)胸痛[1-2,9-17,19-23,25-26]1963.3呼吸困难[2-5,7,13,17,19,24,26]1033.3吞咽困难[25-28]413.3恶心呕吐[1,4,7,22,29]516.7上腹痛[1,4,6,22]413.3寒战发热[8,27]13.3休克征象[16,18,20,24]413.3
表4 30例后纵隔炎伴血肿患者治疗方法及预后(例)
Table4 Treatment and prognosis of 30 cases of posterior mediastinal inflammation accompanied with hematoma reported in 29 articles published at home and abroad
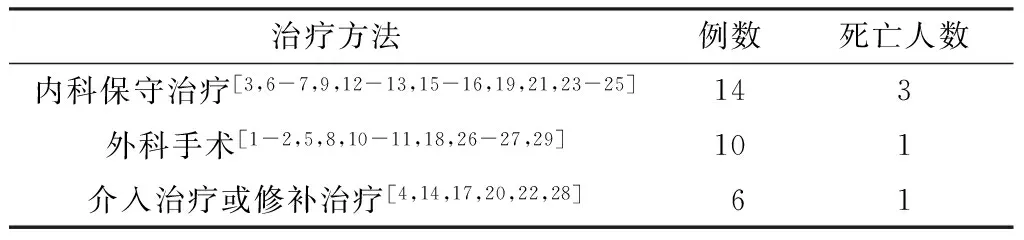
治疗方法例数死亡人数内科保守治疗[3,6-7,9,12-13,15-16,19,21,23-25]143外科手术[1-2,5,8,10-11,18,26-27,29]101介入治疗或修补治疗[4,14,17,20,22,28]61
3 讨论
3.1 后纵隔占位的病因诊断 后纵隔占位的原因包括肿瘤性和非肿瘤性,其中以肿瘤性多见,首先考虑神经源性肿瘤,如神经鞘瘤、神经纤维瘤、神经节母细胞瘤及神经母细胞瘤等,其次考虑淋巴瘤、转移瘤、转移性淋巴结肿大、食管平滑肌瘤、间质瘤及间叶源性组织肿瘤等[30]。大多数神经源性肿瘤位于后纵隔脊柱旁沟内,影像学表现为圆形、光滑的孤立性肿块,肿块过大时可深入椎间孔,进入椎管,出现脊髓压迫症状[31]。纵隔淋巴瘤既可以是全身性淋巴瘤的继发表现,又可以是以纵隔淋巴结为首发部位的原发瘤。影像学检查常表现为对称性或非对称性肺门、纵隔淋巴结肿大,临床表现包括咳嗽、气急、低热等非特异性症状[32]。间叶组织源性肿瘤常因血管丰富,行增强CT时呈现明显强化,临床表现以局部压迫症状为主。非肿瘤性原因在后纵隔占位中占少数,包括感染、出血和先天性疾病等[33],其中以炎性病变多见,包括急性、慢性纵隔炎。急性纵隔炎常为贯通性胸部创伤、食管或气管破裂、食管癌溃疡外穿等造成食管穿孔等所致的继发症状。急性纵隔炎的一种少见病因为下行性坏死性纵隔感染[34],发生于口咽、颌面及颈部间隙的感染,穿透颈部筋膜间隙蔓延至纵隔,进而引起纵隔感染,其中以牙源性起病较多见,虽然临床发病率低,但病情进展快,病死率高达5.0%~23.0%[35]。甚至早期研究称在应用抗生素前提下,急性纵隔炎的病死率仍可达40%[36]。国外亦有研究显示,肿瘤患者行气管切开后炎症蔓延,形成气管纵隔瘘,导致后纵隔脓肿的形成[37]。慢性纵隔炎常由结核、组织孢子菌病、放线菌、梅毒感染及药物中毒等因素引起,可引起纵隔纤维化。结核性后纵隔炎常为继发感染,多见于破坏严重而广泛的脊柱结核患者,常有发热、盗汗等结核中毒症状。而以肺结核起病者,肺部平扫CT可发现结核病灶,增强CT可见纵隔内不均匀强化肿块,伴或不伴钙化。慢性纵隔炎还可由自身免疫性疾病引起,如IgG4相关性免疫疾病。IgG4相关性免疫疾病为多系统疾病,常累及胆管、胰腺及其他腺体,表现为肝功能异常、球蛋白升高,其可通过复查IgG4予以排除。
本例患者是一位71岁的女性患者,因“间断性胸痛伴气促1 d”就诊,查体未见发热、肺部干/湿啰音、皮疹等异常体征,既往无结核、糖尿病、牙龈炎等慢性疾病史,否认创伤史。血清肿瘤标志物、自身免疫全套检查均为阴性。急诊胸部平扫CT示胸段食管壁明显增厚,形成巨大软组织样肿块,提示间质瘤可能,神经源性肿瘤待排。但胃镜检查仅发现浅表性胃炎样改变,食管腔黏膜正常,管腔通畅。结合上述纵隔占位性病因分析,排除食管间质瘤及纵隔急、慢性炎症。进一步行电子支气管镜检查及支气管镜下超声引导的纵隔肿块穿刺及液基质细胞学检查,均未找到恶性细胞相关性证据。而PET-CT提示纵隔病灶区无明显代谢增高,中间为低密度区,考虑实质性坏死或囊性病变,边缘清晰光滑。结合病史,考虑后纵隔病灶良性或低度恶性可能性大。进一步行纵隔MRI,平扫MRI示隆突处见团块状异常信号影,最大层面约32 mm×46 mm,T1WI边缘高信号,内部高低混杂信号;增强MRI示隆突处占位未见明显强化,考虑后纵隔占位病变,炎性病灶合并出血可能。最后CT引导下经皮纵隔肿物组织穿刺活检,证实后纵隔病变实际上是炎症伴血肿。
3.2 后纵隔炎伴血肿的发病诱因及伴发的基础疾病 后纵隔血肿常见于胸部创伤及动脉瘤破裂,患者多因合并伤就诊[38]。结合文献复习可知,30例后纵隔炎伴血肿患者中,有明确诱因者17例,主要有医源性操作、创伤史、抗凝治疗等,少见呕吐、饮食相关、剧烈咳嗽等。此外12例患者发病诱因不明。可见后纵隔炎伴血肿的发生除了有明确的诱因以外,诱因不明占比例仍较大,尤其对病情较重的患者,临床需加强警惕,注意鉴别诊断,以排除创伤性主动脉夹层或主动脉瘤破裂出血等急危重症的风险。在临床实践中,该类患者的发病诱因常较隐匿,需通过认真详细地询问病史,寻找诊断中的点滴线索。结合本例患者,发病初期并未找到相关诱因,但经过反复与患者沟通,最终发现患者发病前1 d曾参加好友葬礼,有过度悲伤史。
除了发病诱因以外,发生后纵隔炎伴血肿的患者发病前常存在一定的基础疾病。而基础疾病主要是指一些能够促进出血、感染及增加胸腔压力的疾病[14]。文献复习的30例患者中21例存在基础疾病,主要包括高血压、冠心病、脑血管意外、心房颤动等。虽然临床上尚无明确证据说明这些基础疾病与后纵隔炎伴血肿的发生存在怎样的相关性,但不可否认的是,这些疾病本身及针对疾病所采取的治疗方法,一定程度上促进了患者发生出血、感染及胸腔压力增加的风险。此外,相较于无基础疾病的患者,有基础疾病的患者如果再发生后纵隔炎伴血肿,其抵御疾病的能力相对较弱,从而增加死亡风险。
3.3 后纵隔炎伴血肿部位分布及临床症状 纵隔血肿由于出血量及出血来源的不同,一般除了有后纵隔区域受累外,血肿还可累及周围组织器官。由文献复习可知,30例后纵隔炎伴血肿患者的性别差异不大;血肿分布局限在后纵隔、后纵隔累及胸腔者较多,其他依次为后纵隔血肿累及其他纵隔、胸腔,后纵隔血肿累及颈咽部,后纵隔血肿累及后腹膜。血肿分布与病死率关系密切,原因可能为出血量过多和血肿过大压迫心肺脏器影响呼吸功能。
出血量、出血来源及血肿部位的不同导致患者出现不同的临床表现。文献复习的30例患者中,以胸痛为首发临床症状最常见,其次为呼吸困难、吞咽困难等,而寒战发热者相对少见;与相关文献报道一致[31]。当患者出现胸痛症状时,需注意鉴别后纵隔炎伴血肿;尤其当胸痛同时合并呼吸困难、吞咽困难等不适时,需高度怀疑该病的可能,如果患者同时还有上腹痛甚至恶心呕吐,应警惕主动脉破裂的风险[10]。而本文报道的女性患者,行CT/MRI发现血肿局限于心包上方和气管隆突之间,相对局限,同时也解释了患者仅有胸痛和呼吸气促的原因。
3.4 起病方式与出血来源 文献复习的30例患者中,急性起病28例,慢性起病2例;急性起病的原因考虑和出血来源为创伤性主动脉夹层或主动脉瘤破裂较多有关。对于部分原因不明的慢性扩张性血肿,主要考虑和高血压、剧烈呕吐、咳嗽等诱因有关。自发性纵隔血肿是华法林抗凝治疗过程中罕见的并发症[39]。RIZK等[25]曾报道1例慢性高血压患者因血压控制不佳后出现纵隔静脉自发性出血,初诊时被误诊为咽后壁脓肿。JOSSE等[13]报道1例无基础疾病的78岁老年男性跌倒后突发后纵隔血肿。OKADA等[39]于2002年报道了1例巨大慢性扩张性后纵隔血肿患者经手术切除后治愈的病例。对于本例患者,考虑到患者无创伤史、剧烈呕吐、高血压等诱因及基础疾病,临床症状仅有间断性胸痛及气促,无明显呼吸困难、吞咽困难等,暂不考虑慢性血肿可能。继续追问病史发现,患者有情绪激动史,因此暂不排除情绪激动诱发急性纵隔出血的可能。
3.5 后纵隔炎伴血肿的误诊情况与主要检查 如前所述,后纵隔出血的基础疾病和诱因较多,临床症状无特异性,易混淆的疾病很多,主要包括:(1)神经鞘瘤、神经纤维瘤、神经母细胞瘤等神经源性肿瘤;(2)淋巴瘤;(3)转移性淋巴结肿大;(4)纵隔炎症、结核病等良性疾病。神经源性疾病多数起源于交感神经,少数起源于外周神经,这类疾病多位于后纵隔脊柱旁沟内,以单侧多见,一般无明显症状,影像学检查表现为圆形、光滑的孤立性肿块,如果肿块过大,可出现压迫症状。原发性淋巴瘤患者除有纵隔淋巴结增大外,还可表现为不规则的发热、盗汗及皮肤瘙痒等常见症状;继发性淋巴瘤患者还有其他部位多处淋巴结肿大。淋巴转移是恶性肿瘤常见的转移方式,根据解剖位置和淋巴回流途径,肺癌继发纵隔淋巴结转移比较多见。由于早期肺癌患者的临床症状并不典型,对于长期吸烟、肺癌家族史、硅肺职业病史、肺部慢性疾病等高危因素的中老年人群,一旦发现纵隔占位,需警惕肺癌淋巴结转移的可能。除了肿瘤性疾病以外,后纵隔炎伴血肿还需与其他非肿瘤性疾病相鉴别。急性纵隔炎常可继发于胸部创伤、局部炎症蔓延,例如前文提到的开胸术后继发感染、气管切口化脓性炎症播散、气管食管瘘、食管溃疡穿孔及牙源性下行感染等,常有发热、胸痛、呛咳等非特异症状,根据致病原菌的不同,有时会出现局部化脓、伤口愈合不良等表现。继发于结核的纵隔炎症,以慢性疾病居多,常可引起纵隔纤维化,胸闷、胸痛、呼吸受限等,CT可见肺部或脊柱结核病灶。
CT对纵隔血肿具有重要的诊断价值,尤其是增强CT,不仅能显示血肿的直接征象,还能发现有无骨折、主动脉瘤破裂、心脏损伤及胸内并发症等。纵隔血肿在平扫CT中呈软组织密度,增强CT中无明显强化。对于慢性血肿,由于局部长期炎性反应和纤维增生,会发生机化和钙化,从而在平扫CT中呈不均匀强化。MRI亦对血肿性疾病有较高的诊断价值。一般血肿的MRI特点[40]为:急性期(出血1~3 d)表现为T1低信号,T2稍低信号;亚急性期(4~7 d)T1、T2均呈高信号;慢性期(出血14 d以后)T1、T2均呈高信号,周边呈环形低信号。结合本例患者分析,其后纵隔病变T1WI边缘呈高信号,内部高低混杂信号,T2WI边缘低信号,内部稍高信号,增强后强化不明显,符合血肿的一般表现。
本例患者行CT及增强CT时发现,食管胸段巨大软组织样占位,首先怀疑肿瘤性疾病的可能;但是进一步行MRI发现符合纵隔血肿样改变。后来再经CT引导下穿刺活检最终证实了血肿的诊断。
3.6 后纵隔炎伴血肿的形成机制 后纵隔炎伴血肿可根据出血量和出血来源的不同分为大血管性出血和小血管性出血两类。通常情况下,大血管出血量大,病情进展快,患者情况危重,如创伤性主动脉夹层或动脉瘤破裂,患者可较快出现血压降低、呼吸困难等休克表现。而对于剧烈咳嗽、剧烈呕吐、高血压、摔跤等诱因相关性出血,主要考虑和胸腔压力突然增加引起纵隔小血管破裂有关,因此又叫自发性出血;此类患者临床表现多无特异性,可有胸痛、胸闷、呼吸急促等,当出血量很大或血肿过大压迫周围血管时,才会出现呼吸困难、血压下降等呼吸、血液循环系统功能受累的表现。
对于慢性扩张性血肿,多数学者进行了相关探讨:慢性扩张性血肿好发于盲肠周围、阴囊部、肌肉深部、腹直肌等多个部位[41],亦可见于胸腔[42]。胸腔血肿是慢性脓肿或机化性脓肿的一个特殊类型[42],一般为非化脓性炎症,亦无细菌感染的证据。虽然慢性扩张性血肿的形成机制尚不明确,但有一种说法是,出血未自然吸收以前,微血肿形成并不断机化,而机化的纤维囊下微血管壁脆性较大且不断出血,这样反复出血、机化,血肿得以缓慢生长[39]。
反复的炎症可引起局部组织及周围血管受损,导致渗血或出血。而出血本身又可造成炎性因子的激活与释放,进而发生无菌性炎性。后纵隔内有各种血管、神经,食管、导管走行,无论是炎症继发出血还是出血后发生炎性反应,血肿体积增大易发生局部压迫症状,造成呼吸、血液循环系统功能障碍,如果出血量过多,也会因循环血量不足发生休克,危及生命。本文所报道的患者既往无基础疾病和创伤史,影像学检查和穿刺活检证实纵隔占位实为炎症伴血肿。
3.7 后纵隔炎伴血肿的治疗方法与预后 文献复习的30例患者虽经治疗,但仍死亡5例,病死率为16.7%;具体为行内科保守治疗14例,死亡3例;行外科手术10例,死亡1例;行介入治疗或修补治疗6例,死亡1例。另有研究显示,后纵隔炎伴血肿的主要死因为血肿相关并发症[43]。
对于纵隔血肿类疾病,根据出血速度、血肿大小及患者的生命体征进行综合评估,决定保守治疗或是手术治疗。如血肿呈进行性增大,提示有活动性出血,患者若已有明显胸腔血管受压及生命体征不稳的表现,建议立即行外科手术。如果出血血管明确,也可根据情况选择介入治疗。如患者为慢性扩张性血肿,或虽为急性出血但出血量较小,临床症状不明显,可予密切观察、适度止血后进行对症保守治疗,并注意气道保护,必要时行气管插管或紧急气管切开并辅助机械通气等。对继发于食管穿孔、胸部创伤的患者,除有纵隔出血外,常存在继发性感染的风险,可予抗生素预防性治疗。如慢性扩张性血肿已较大,患者出现胸痛、胸闷,并影响呼吸吞咽功能,保守治疗效果不佳可考虑外科手术。由于慢性血肿不同程度机化,其外表常会形成纤维包膜,且与周围组织有不同程度的粘连,从而使术后再出血风险增大,故需要进行综合评估[39]。本例患者无基础疾病及创伤史,首先考虑慢性血肿,但考虑近期有情绪激动及应用低分子肝素等诱因,暂时不排除出血加重的可能,虽予保守治疗,但也要密切观察、随时做好紧急手术的准备。比较庆幸的是,患者在给予头孢地尼抗感染、酚磺乙胺止血等对症支持治疗后,病情好转。1年后复查,血肿明显缩小。电话随访截至2017年3月,患者身体健康情况好,无任何不适。因拒绝做相关影像学检查,未能客观描述纵隔内病灶消失等转归情况。
3.8 不明原因的胸痛能否预防性使用抗凝药物 本例患者在胸痛原因尚未明确的情况下,临床医生给予预防性低分子肝素治疗。虽然抗凝药物在一定程度上可预防PTE的形成,但对于出血性疾病却是不可行的。由于抗凝药物本身也是引发后纵隔炎伴血肿的诱因,如果患者本身已经发生出血性疾病,再次使用抗凝药物,不仅不能改善病情,反而可能加剧出血,甚至发生危及生命的大出血。因此,提示正确诊断、合理用药是确保患者诊治安全有效不可或缺的临床治疗原则。
综上所述,通过分析本文病例及对后纵隔炎伴血肿的文献复习,笔者体会如下:首先,详细的病史信息采集、体格检查是做出正确临床诊断的基础,全面的辅助检查是确诊的有效手段,正如本文病例,经过反复详细询问病史,发现患者发病前因参加好友葬礼有过度悲伤诱因史,从而为确诊后纵隔炎伴血肿提供了临床依据,考虑该患者极大可能是哭泣引起胸腔压力升高致纵隔局部小血管损伤。其次,临床工作需善于思考,从常见病出发,同时从临床线索中寻找多种可能疾病,分析“同病异症、同症异病”,注意鉴别诊断,建立良好的临床思维判断能力。最后,临床医生需养成良好的自我学习习惯,通过文献检索和查阅书籍,掌握疾病发生发展机制、病理生理基础和临床诊治特征,尤其针对少见病或疑难杂症,善于拓展思维,以有效提升自身的实际临床诊疗能力。
作者贡献:王宾宾进行文章的构思与设计,数据整理,结果分析与解释,撰写论文;韩一平进行研究的实施与可行性分析,论文修订,负责文章的质量控制及审校,对文章整体负责并进行监督管理。
本文无利益冲突。
本文局限性:
本文采用文献复习法进行后纵隔炎伴血肿临床特征的分析,由于未掌握病例来源的一手资料,其可靠性有待商榷。其次,收集病例数相对较小,结果缺乏普适性,还有待于进一步研究。再次,如对该疾病的具体治疗方法进一步阐述,则会使临床医生对该疾病的认识更完整,更有利于临床工作。
[1]LU Y P,YAO M,ZHOU X Y,et al.False esophageal hiatus hernia caused by a foreign body:a fatal event[J].World J Gastroenterol,2014,20(39):14510-14514.DOI:10.3748/wjg.v20.i39.14510.
[2]BAGEACU S,PRADES J M,KACZMAREK D,et al.Images in cardiothoracic surgery.Spontaneous rupture of the inferior thyroid artery leading to life-threatening mediastinal hematoma[J].Ann Thorac Surg,2005,80(5):e20-21.
[3]ISKANDER M,SIDDIQUE K,KAUL A.Spontaneous atraumatic mediastinal hemorrhage:challenging management of a life-threatening condition and literature review[J].J Investig Med High Impact Case Rep,2013,1(2):2324709613484451.DOI:10.1177/2324709613484451.
[4]LIU C Y,YANG K W,CHEN W K,et al.Ruptured celiac artery aneurysm mimicking Boerhaave syndrome[J].Am J Emerg Med,2013,31(9):1421.e5-6.DOI:10.1016/j.ajem.2013.05.014.
[5]DOI A,IIDA H,SAITOH Y,et al.A posterior mediastinal hematoma causing tracheal obstruction after internal jugular cannulation for cardiac surgery[J].J Cardiothorac Vasc Anesth,2009,23(5):682-683.
[6]OTA K,TAKEUCHI T,AOKI M,et al.Spontaneous esophageal perforation with a posterior mediastinal hematoma[J].Intern Med,2014,53(16):1889-1890.
[7]PASUMARTHY L.Posterior mediastinal hematoma-a rare case following a fall from standing height:a case report[J].J Med Case Rep,2007,1:185.DOI:10.1186/1752-1947-1-185.
[8]YANG F,TAKADA Y,SAKAMOTO S,et al.Pseudotumoralazygos and paraesophagealvarices of posterior mediastinum in a 15-month-old infant:a case report[J].Pediatr Transplant,2007,11(7):804-806.
[9]张静,李淑霞.巨大胸主动脉瘤合并壁内血肿一例[J].实用医技杂志,2015,22(4):455-456.
[10]SUEYOSHI E,SAKAMOTO I,UETANI M,et al.CT findings of ruptured intramural hematoma of the aorta extending along the pulmonary artery[J].Cardiovasc Intervent Radiol,2007,30(2):321-323.
[11]ABE S,OOYASU T,ITOU M,et al.Ruptured descending aortic aneurysm in a young woman with systemic lupus erythematosus[J].Kyobu Geka,2010,63(7):565-567.
[12]BISWAS S,SIDANI M,ABROL S.Emergent median sternotomy for mediastinal hematoma:a rare complication following internal jugular vein catheterization for chemoport insertion-a case report and review of relevant literature[J].Case Rep Anesthesiol,2014,2014:190172.DOI:10.1155/2014/190172.
[13]JOSSE J M,AMEER A,ALZAID S,et al.Posterior mediastinal hematoma after a fall from standing height:a case report[J].Case Rep Surg,2012,2012:672370.DOI:10.1155/2012/672370.
[14]LI X,LIU L,CAO D,et al.Spontaneous hematoma of posterior mediastinum with an uncommon cause:a case report and review of the literature[J].Clin Pract,2016,6(1):838.DOI:10.4081/cp.2016.838.
[15]KOKSAL V,COSKUN S,COSKUN P K.Rapid onset mediastinal hematoma due to vertebral fracture and review of relevant literature[J].Turk J Emerg Med,2015,15(4):187-189.
[16]OBINATA M,ISHIKAWA K,OSAKA H,et al.A patient with refractory shock induced by several factors,including obstruction because of a posterior mediastinal hematoma[J].Am J Emerg Med,2015,33(6):859.e1-2.DOI:10.1016/j.ajem.2014.12.027.
[17]NGUYEN D V,MURIN S.Bronchial artery pseudoaneurysm with major hemorrhage after bronchial thermoplasty[J].Chest,2016,149(4):e95-97.DOI:10.1016/j.chest.2015.09.016.
[18]NAGATA T,HIRAI Y,WANG Y,et al.Acute diastolic heart dysfunction caused by ruptured descending thoracic aortic aneurysm with posterior mediastinal hematoma[J].J Card Surg,2015,30(7):589-590.DOI:10.1111/jocs.12553.
[19]叶光华,喻林升,伊吉普,等.外伤性慢性后纵隔巨大血肿1例[J].法医学杂志,2008,24(6):464.DOI:10.3969/j.issn.1004-5619.2008.06.021.
[20]KOIZUMI S,YAMAGUCHI S,ASANO S,et al.Esophageal necrosis after endovascular repair for ruptured aortic dissection[J].Asian Cardiovasc Thorac Ann,2016.pii:0218492316654035.[Epub ahead of print].
[21]ESPIRITO SANTO C V,FRANCO R A,BENVENUTI L A.Case 1/2013:69-year-old male patient with sudden back and lower right limb pain and shock[J].Arq Bras Cardiol,2013,100(2):e16-20.
[22]LIU J,SATO Y,TAKAHASHI S,et al.A case of ruptured aneurysm of the proper esophageal artery with symptomatic mediastinal hematoma[J].Cardiovasc Intervent Radiol,2016,39(8):1199-1202.DOI:10.1007/s00270-016-1349-7.
[23]秦峤,郑博,陈明,等.经桡动脉入径行冠状动脉介入治疗并发纵隔血肿2例[J].中国介入心脏病学杂志,2016,24(5):289-291.DOI:10.3969/j.issn.1004-8812.2016.05.012.
[24]SARACH J,ZSCHOKKE I,MELCHER G A.A life-threatening mediastinal hematoma after central venous port system implantation[J].Am J Case Rep,2015,16:904-907.
[25]RIZK N N,SPALLA T C,AL-KHUDARI S,et al.Case report:mediastinal hematoma secondary to hypertension,presenting as a retropharyngeal space abscess[J].Laryngoscope,2010,120 Suppl 4:S179.DOI:10.1002/lary.21643.
[26]DIEP J,KAM D,KUENZLER K A,et al.Emergent airway management of an uncooperative child with a large retropharyngeal and posterior mediastinal abscess[J].AA Case Rep,2016,6(3):61-64.
[27]DZIAN A,STIEGLER P,SMOLAR M,et al.Posterior mediastinotomy as an unordinary method of mediastinal drainage in patient with descending necrotizing mediastinitis:a case report[J].Thorac Cardiovasc Surg,2013,61(2):175-177.DOI:10.1055/s-0031-1295576.
[28]CALOGERO C G,MILLER A C,GREENBERG M R.Life-threatening retropharyngeal hemorrhage secondary to rupture of the inferior thyroid artery[J].Case Rep Emerg Med,2015,2015:789076.DOI:10.1155/2015/789076.
[29]YU H J,ZHANG L F,CAO W Z.Treatment of thoracic hemorrhage due to rupture of traumatic mediastinal hematoma[J].Chin J Traumatol,2016,19(1):52-53.
[30]陈巨坤,陈冬,王魁英.后纵隔神经节细胞瘤和神经节神经母细胞瘤的CT和MRI诊断[J].中国医学影像学杂志,2000,8(2):90-92.DOI:10.3969/j.issn.1005-5185.2000.02.004.
CHEN J K,CHEN D,WANG K Y.CT and diagnosis of ganglioneuromas and ganglioneuroblastomas in the posterior mediastinal[J].Chinese Journal of Medical Imaging,2000,8(2):90-92.DOI:10.3969/j.issn.1005-5185.2000.02.004.
[31]吴立新.食管静脉曲张误诊为后纵隔占位一例[J].临床误诊误治,2009,2(3):52.DOI:10.3969/j.issn.1002-3429.2009.03.032.
[32]徐海东,周康荣,洪应中,等.纵隔恶性淋巴瘤的CT表现[J].中国临床医学影像杂志,1994,5(4):185-188.
[33]朱力,郭玉林,龚瑞,等.纵隔非肿瘤性病变的CT诊断[J].中国医学影像技术,2004,20(z2):24-26.DOI:10.3321/j.issn:1003-3289.2004.z2.010.
ZHU L,GUO Y L,GONG R,et al.CT diagnosis of mediastinal nontumor disorders[J].Chinese Journal of Medical Imaging Technology,2004,20(z2):24-26.DOI:10.3321/j.issn:1003-3289.2004.z2.010.
[34]童永青,陈申国,戴杰,等.牙源性下行性坏死性纵隔炎的临床总结[J].口腔颌面外科杂志,2014,24(1):56-59.DOI:10.3969/j.issn.1005-4979.2014.01.012.
TONG Y Q,CHEN S G,DAI J,et al.Odontogenic descending necrotizing mediastinitis:report of 5 cases[J].Journal of Oral and Maxillofacial Surgery,2014,24(1):56-59.DOI:10.3969/j.issn.1005-4979.2014.01.012.
[35]罗立峰,程庆书.下行性坏死性纵隔炎的诊断与治疗[J].中国胸心血管外科临床杂志,2009,16(5):392-395.
LUO L F,CHENG Q S.Diagnosis and treatment of descending necrotizing mediastinitis[J].Chinese Journal of Clinical Thoracic and Cardiovascular Surgery,2009,16(5):392-395.
[36]ESTRERA A S,LANDAY M J,GRISHAM J M,et al.Descending necrotizing mediastinitis[J].Surg Gynecol Obstet,1983,157(6):545-552.
[37]PURCELL Y M,HEGARTY C,SHARAF O,et al.An 18FDG-PET/CT finding of a mediastinal abscess[J].Clin Nucl Med,2013,38(2):e95-97.DOI:10.1097/RLU.0b013e318270828d.
[38]王煜晅,李伟大,杜海军,等.纵隔血肿的 CT诊断[J].临床放射学杂志,2006,25(1):42-44.DOI:10.3969/j.issn.1001-9324.2006.01.010.
WANG Y X,LI W D,DU H J,et al.CT diagnosis of mediastinal hematoma[J].Journal of Clinical Radiology,2006,25(1):42-44.DOI:10.3969/j.issn.1001-9324.2006.01.010.
[39]OKADA D,KOIZUMI K,KAWAMOTO M,et al.A case of chronic expanding hematoma presenting as a huge mass in the pleural cavity[J].J Nippon Med Sch,2002,69(3):282-285.
[40] 朴永男.纵隔血肿误诊为胸腺瘤1例报告[J].中国保健营养(下旬刊),2012,22(9):3170.DOI:10.3969/j.issn.1004-7484(x).2012.09.162.
[41]DAI W,ZHUANG X,LI Q,et al.Giant chronic expanding hematoma in the chest identified 25 years after a blunt chest trauma[J].Mol Clin Oncol,2016,4(4):507-509.
[42]MIYAZAKI H,GOTO A,HINO R,et al.Pleural cavity angiosarcoma arising in chronic expanding hematoma after pneumonectomy[J].Hum Pathol,2011,42(10):1576-1579.DOI:10.1016/j.humpath.2010.06.019.
[43]GOMELSKY A,BARRY M J,WAGNER R B.Spontaneous mediastinal hemorrhage:a case report with a review of the literature[J].Md Med J,1997,46(2):83-87.
(本文编辑:毛亚敏)
PosteriorMediastinalInflammationAccompaniedwithHematoma:aCaseReportandReviewoftheLiterature
WANGBin-bin,HANYi-ping*
DepartmentofGeneralMedicine,ChanghaiHospital,theSecondaryMilitaryMedicalUniversity,Shanghai200433,China
*Correspondingauthor:HANYi-ping,Professor,Chiefphysician;E-mail:yphan2006@163.com
Posterior mediastinal inflammation with hematoma is one special type of non-tumor occupying diseases in the mediastinum.The sites and onset modes of it vary among the sick,while chest pain is the first and most common clinical manifestation.And it is easily confused with other common diseases in mediastinum such as tumor,tuberculosis,cyst and so on,which results in misdiagnosis and diagnostic errors.In order to improve the clinicians′ awareness level of non-space-occupying lesion in the posterior mediastinum and to reduce the misdiagnosis and mistreatment,in this paper,we summarized the clinical features of this disease,including the hematoma location,incentives,the basic disease,mode of onset,causes of bleeding,clinical symptoms,misdiagnosis and main examinations,treatment and prognosis based on reporting the clinical diagnosis and treatment of one case of posterior mediastinal inflammation with hematoma combined with the related literature review.
Mediastinis;Hematoma;Mediastinal neoplasms;Anticoagulants;Case reports
R 722.134
D
10.3969/j.issn.1007-9572.2017.00.050
2017-05-05;
2017-08-08)
200433上海市,第二军医大学附属长海医院全科医学教研室
*通信作者:韩一平,教授,主任医师;E-mail:yphan2006@163.com
