优化的通气策略对心肺复苏后患者的保护作用
2017-10-25郑一萍徐卫华刘成凤王建岗
郑一萍 徐卫华 刘成凤 王建岗
优化的通气策略对心肺复苏后患者的保护作用
郑一萍1徐卫华1刘成凤2王建岗1
心脏性猝死;心肺复苏;通气策略;优化
表1 两组心肺复苏后患者复苏后不同时间血气分析比较

表1 两组心肺复苏后患者复苏后不同时间血气分析比较
注:与治疗组比较,*P<0.05;PaCO2:二氧化碳分压;PaO2:氧分压;SaO2:动脉血氧饱和度
组别治疗组传统组例数8 9复苏后1h复苏后4h复苏后24h复苏后1h复苏后4h复苏后24h pH值7.31±0.16 7.35±0.12 7.41±0.17 7.29±0.11 7.40±0.14 7.43±0.18 PaCO2(mmHg)55.12±13.3 44.24±6.3 41.50±8.32 40.11±6.54*33.34±11.27*35.26±13.15*PaO2(mmHg)117.42±31.2 108.61±25.51 93.41±21.92 256.14±21.9*201.81±33.46*156.17±41.38*SaO2(%)91.17±4.33 93.2±5.46 96.73±4.78 93.65±5.15 92.11±3.7 96.32±2.43
1.2 入组标准 符合心脏性猝死诊断标准[5],且成功复苏,均行气管插管,机械通气。排除神经、呼吸系统及其他疾病引起的心跳呼吸骤停。
2 方法
2.1 复苏后通气策略 治疗组患者复苏后立即调整吸入氧浓度(FiO2),维持氧饱和度90%~94%左右。通气频率 10~12 次/min,调整潮气量 6~8mL/kg,避免过度通气。维持呼气末二氧化碳分压(PETCO2)35~40mmHg或者动脉血二氧化碳分压(PaCO2)40~45mmHg,氧分压(PaO2)>60mmHg。传统治疗组复苏后仍给予纯氧1h以上,潮气量10mL/kg,通气频率10~12次/min,后根据血气结果调整参数。
2.2 检测指标 检测两组患者复苏后1、4、24h血气分析;复苏前及复苏后 6、24、48h APACHEⅡ评分[6];复苏后3个月进行生存时间分析。
2.3 统计学方法 应用SPSS13.0软件进行统计分析,计量资料以表示,多个时间点间比较采用反复测量的方差分析,两两比较采用t检验,应用Kaplan-Meier法对生存时间进行分析,P<0.05为差异有统计学意义。
3 结果
3.1 两组患者复苏后不同时间血气分析比较 治疗组与传统组复苏后1、4、24h pH值无明显差异(P>0.05),不同时间点对比,呈先低后高趋势;传统组二氧化碳分压(PaCO2)在各个时间点均明显低于治疗组(P<0.05),两组各个时间点均呈先高后低趋势;传统组氧分压(PaO2)在各时间点均明显高于治疗组(P<0.05);动脉血氧饱和度(SaO2)两组比较无明显差异(P>0.05)。见表 1。
3.2 两组患者APACHEⅡ评分比较 两组APACHEⅡ评分复苏前比较无明显差异(P>0.05)。复苏后6、24、48h 传统组较治疗组均明显升高(P<0.05),见表2。
表2 两组心肺复苏后患者APACHEⅡ评分比较
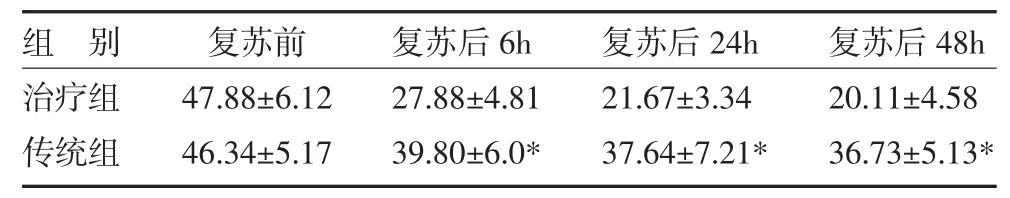
表2 两组心肺复苏后患者APACHEⅡ评分比较
注:与治疗组比较,*P<0.05
组 别治疗组传统组复苏前47.88±6.12 46.34±5.17复苏后6h 27.88±4.81 39.80±6.0*复苏后24h 21.67±3.34 37.64±7.21*复苏后48h 20.11±4.58 36.73±5.13*
3.3 两组患者生存分析 对两组患者随访3个月,传统组9例中2例3个月后仍存活,治疗组8例中5例3个月后存活。分别记录两组患者存活时间,描计生存曲线,两组累积生存率有显著差异,治疗组明显优于传统组(P<0.05)。见图 1。

图1 两组心肺复苏后患者生存时间分析
4 讨论
早在20世纪70年代Vladimir Negovsky教授就认识到心肺复苏自主循环恢复后由于缺血再灌注损伤会产生机体损伤,称之为复苏后病(post resuscitation disease)[7]。心脏骤停而后复苏的过程是全身长时间的完全性缺血再灌注的过程,全身的细胞经历缺血再灌注损伤,病理生理过程非常复杂,其中最主要的是:心脏骤停后的神经损伤、心脏损伤、全身性的炎症反应综合征、心脏骤停的原发病因等。上述各种病理生理状态表现多种不同的症候群,目前多数学者将其称之“复苏后综合征”(post resuscitation syndrome,PRS)。PRS的严重程度和临床表现取决于心脏停搏的时间、心肺复苏的时间、治疗过程以及基础病症等。
研究[8]证明,ROSC后施行复苏后救治可以提高患者的存活率并有良好的生活质量。复苏后救治可以显著降低因血流动力学不稳定导致的早期死亡以及因多器官功能衰竭和脑损伤所致的晚期致残及死亡。其中优化通气是复苏后救治的重要组成部分。具体内容包括:ROSC后应保证气道通畅,无意识患者往往需用高级气道机械支持呼吸,复苏初期应以气管内插管替代声门上气道。施救人员应避免围患者颈部打结,以防阻断静脉从脑部回流。应将床头抬高30°,以减轻脑水肿,减少吸入及通气相关肺炎的发生。正确放置高级气道,尤其在转运患者途中,应该使用波形CO2测压仪监测呼气末CO2,患者的血氧饱和度应该用脉搏测血氧仪连续监测。
本研究显示复苏后血气分析PaCO2呈现先高后低趋势,pH正好相反,这与Weil等[9]的研究相符。同时,传统组PaCO2较治疗组明显降低(P<0.05),这与潮气量增加、过度通气密切相关,而增加的通气量同时会增加胸内压,这将显著影响回心血量,影响心搏出量及心脏做功,直接导致脑血流量减少,影响预后[10]。对于心肺复苏后氧气的使用目前还有很多争议,在CPR初期常用100%浓度的氧气,但是越来越多的学者证实高浓度供氧对于复苏后的治疗有害无利,吸入高浓度氧会生成大量氧自由基,造成细胞线粒体损害,影响细胞能量代谢,进而造成细胞凋亡[3,11]。
APACHE评分系统通过量化多项生理学参数异常程度来评定疾病严重,使用简便、可靠,目前已成为世界范围内ICU普遍使用的评分系统。APACHE评分由急性生理学评分(APS)、年龄评分、慢性健康状况评分三部分组成,最后得分分值越高表示病情越重[6,12]。本研究显示,治疗组 APACHEⅡ明显降低(P<0.05),预测病情较传统组明显好转;治疗组生存时间较传统组明显延长(P<0.05),这与APACHEⅡ评分对病情的预测结果相符。其原因可能与优化通气降低潮气量,改善心输出量,增加脑血流,同时降低吸入氧浓度,减少氧自由基生成,降低了氧中毒的几率,改善细胞功能,减少细胞凋亡有关。
本研究认为,优化的机械通气策略,能够在满足机体组织氧供的同时减轻全身缺血再灌注损伤,进而改善患者预后,提高生存率。
[1]郭继鸿.中国心脏性猝死现状与防治[J].中国循环杂志,2013,28(5):323-326.
[2] Laver S,Farrow C,Turner D,et al.Mode of death after admission to an intensive care unit following cardiac arrest[J].Intensive care medicine,2004,30(11):2126-2128.
[3]Kuisma M,Boyd J,Voipio V,et al.Comparison of 30 and the 100%inspired oxygen concentrations during early post-resuscitation period:a randomized controlled pilot study[J].Resuscitation,2006,69(2):199-206.
[4] Davis P,Tan A,Schulze A,et al.Resuscitation of new-born infants with 100%oxygen or air:a systematic review and meta-analysis[J].Lancet,2004,364(9442):1329-1333.
[5]叶任高,陆再英.内科学[M].第6版.北京:人民卫生出版社,2004:298.
[6] Knaus WA,Draper EA,Wagner DP,et al.APACHE II:a severity of disease classification system[J].Critical care medicine,1985,13(10):818-829.
[7] Negovsky VA.The second step in resuscitation--the treatment of the'post-resuscitation disease'[J].Resuscitation,2012,83(10):1187-1190.
[8]钱方毅,李宗浩.2010年AHA CPR指南的重要进展—心脏骤停后综合征及其救治(二)[J].中国急救复苏与灾害医学杂志,2013,8(6):491-494.
[9] Weil MH,Rackow EC,Trevino R,et al.Difference in acidbase state between venous and arterial blood during cardiopulmonary resuscitation[J].The New England journal of medicine,1986,315(3):153-156.
[10] Park SO,Shin DH,Baek KJ,et al.A clinical observational study analysing the factors associated with hyperventilation during actual cardiopulmonary resuscitation in the emergency department[J].Resuscitation,2013,84(3):298-303.
[11]Borovnik-Lesjak V,Whitehouse K,Baetiong A,et al.Highdose erythropoietin during cardiac resuscitation lessens postresuscitation myocardial stunning in swine[J].the journal of laboratory and clinical medicine,2013,162(2):110-121.
[12] Russell JA,Walley KR,Singer J,et al.Vasopressin versus norepinephrine infusion in patients with septic shock[J].The New England journal of medicine,2008,358(9):877-887.
1 临床资料
1杭州市急救中心急救科(杭州 310021);2杭州市第一人民医院吴山院区急诊科(杭州 310002)
王建岗,Tel:13858152370;E-mail:wangjg222@163.com
(收稿:2017-01-20 修回:2017-03-06)
目前,心脏性猝死仍是急诊主要的死亡原因之一,随着冠心病发生率逐年增加,其所导致的心脏性猝死也呈现出快速上升趋势[1]。近年来心脏性猝死救治成功率低的情况已有改善,这与自动体外除颤器的应用、心肺复苏(cardiopulmonary resuscitation,CPR)新流程的推广以及更加普及的公众复苏教育有关。但是自主循环恢复(return of spontaneous circulation,ROSC)后,成人患者中只有大约9%能够存活出院,而且其中的60%在复苏后3个月仍存在中到重度的认知障碍,这与心肺复苏后综合征密切相关[2]。复苏后由于全身缺血和再灌注损伤而产生的各种病理生理状态,称之为复苏后综合征,高氧浓度通气被证实能加重缺血再灌注损伤[3-4]。我们拟对复苏后患者实施优化的机械通气策略,以期在满足机体组织氧供的同时减轻全身缺血再灌注损伤。
1.1 一般资料 选取2014年1月1日—2015年12月31日期间在我院就诊的心脏性猝死复苏后患者17例,按复苏后是否行优化的通气策略分为两组,治疗组 8例,男 5例,女 3例,平均年龄(66.13±10.46)岁,猝死至复苏平均时间(31.24±14.11)分;传统组9例,男 5例,女 4例,平均年龄(68.24±8.23)岁,猝死至复苏平均时间(30.17±13.43)分。两组性别组成、年龄及猝死至复苏时间比较,差异无统计学意义(P>0.05),具有可比性。
