肺部CT动态变化与慢性阻塞性肺部疾病患者心房颤动的关系
2017-10-24王张生方加圆梅周芳邸若岷柯尊平徐迎佳
王张生,方加圆,梅周芳,邸若岷,柯尊平,徐迎佳*
(复旦大学附属上海市第五人民医院,上海 200240)
肺部CT动态变化与慢性阻塞性肺部疾病患者心房颤动的关系
王张生,方加圆,梅周芳,邸若岷,柯尊平,徐迎佳*
(复旦大学附属上海市第五人民医院,上海 200240)
目的探究肺部CT动态变化与慢性阻塞性肺部疾病患者心房颤动的关系。方法 选取2009年7月~2016年6月我院收治的有复查CT结果的COPD患者82例,,回顾性分析有复查CT结果的82例COPD患者的主肺动脉、右肺动脉、左肺动脉、降主动脉直径,按照心律变化情况分为三组,分析各组患者住院次数及心房颤动发生的相互关系。结果 主肺动脉直径比主动脉直径在房颤进展组显著增加(P=0.040),其余肺动脉参数在三组间未见统计学差异。结论 主肺动脉直径比主动脉直径动态变化与COPD患者的房颤发生发展具有一定关系。
慢性阻塞性肺病;肺高血压病;心房颤动;HATCH评分
慢性阻塞性肺疾病(COPD)住院患者中有近50%存在心血管相关合并症,近10年COPD患者的心律失常发生率有随年龄增加而升高趋势[1],COPD常合并各种心律失常,最常见心律失常依次为房性期前收缩、室性期前收缩、右束支传导阻滞、阵发性室上速和心房颤动(房颤,AF)。COPD和AF常伴随发生,出现心力衰竭,再住院率和病死率较高,预后较差,形成恶性循环[2]。
起源于COPD或其它肺部疾病的继发性肺动脉高压可以影响右心房功能,早期阶段往往并不出现心房增大或心房功能障碍。最近的研究[3]表明,单独的肺动脉高压可能通过心律失常诱发COPD急性加重。COPD患者的1秒末用力呼气量、1秒末用力呼气量与肺活量比值、一氧化碳弥散量与肺动脉压力严重程度无关[6]。多层螺旋CT(MSCT)在COPD相关性肺高血压的诊断有着不可替代的优势,主肺动脉直径与气管横径的比值、主肺动脉横断面面积、主肺动脉直径与胸椎横径的比值可与既往指标一起作为诊断标准评价COPD相关肺动脉高压[4]。
本文旨在CT平扫检查肺动脉直径,探究肺部CT动态变化与慢性阻塞性肺部疾病患者心房颤动的关系。
1 资料与方法
腺功能异常、心功能IV级、肺部手术史。按照其前后心律变化情况分为三组:A组:未进展为持续性房颤;B组:进展为持续性房颤;C组:始终为持续房颤。
1.2 观察内容和指标
使用Neusoft软件(东软®)在肺部CT水平面图像上对主肺动脉、左右肺动脉干、降主动脉直径进行测量。主肺动脉直径在肺动脉瓣与主肺动脉分叉范围内测量。左右肺动脉直径在主肺动脉分叉远端,测量其最宽部分。降主动脉直径在主肺动脉测量层面上测量。同时记录患者首次住院心超指标(左房大小、左室射血分数、肺动脉收缩压)。记录患者因COPD首次及末次住院的时间间隔及住院总次数。
1.3 HATCH评分
年龄>75岁、COPD、短暂脑缺血发作(TIA)或脑卒中、高血压病以及慢性充血性心力衰竭是阵发性房颤进展为持续性房颤的独立危险因素,高血压病、高龄、慢性阻塞性肺疾病各计1分,短暂脑缺血发作或慢性充血性心力衰竭各计2分,得到HATCH评分。
1.4 统计学方法采用
1.1 一般资料
选取2009年7月~2016年6月我院收治的有复查CT结果的COPD患者82例,筛选住院或门诊至少行2次肺部CT及2次心电图/Holter,且间隔均大于两年的患者进入最终研究。排除标准:①恶性肿瘤;②重度贫血;③合并肺栓塞、动脉导管未闭、房缺、室缺、瓣膜病;④肝肾功能异常、甲状
2 结 果
总共搜集到COPD患者住院1885人次,排除重复住院后得到1109例患者,通过纳入标准及排除标准筛选后82例进入最终分析。具体临床指标见表1。
表1 三组患者临床指标(±s)
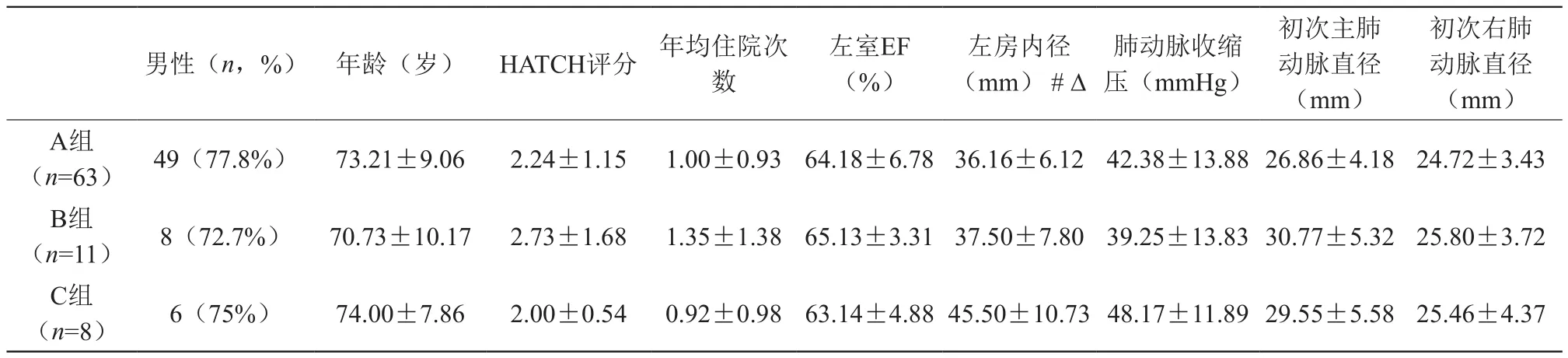
表1 三组患者临床指标(±s)
初次右肺动脉直径(mm)A组(n=63) 49(77.8%) 73.21±9.06 2.24±1.15 1.00±0.93 64.18±6.78 36.16±6.12 42.38±13.88 26.86±4.18 24.72±3.43 B组(n=11) 8(72.7%) 70.73±10.17 2.73±1.68 1.35±1.38 65.13±3.31 37.50±7.80 39.25±13.83 30.77±5.32 25.80±3.72 C组(n=8) 6(75%) 74.00±7.86 2.00±0.54 0.92±0.98 63.14±4.88 45.50±10.73 48.17±11.89 29.55±5.58 25.46±4.37男性(n,%) 年龄(岁) HATCH评分 年均住院次数左室EF(%)左房内径(mm) # Δ肺动脉收缩压(mmHg)初次主肺动脉直径(mm)
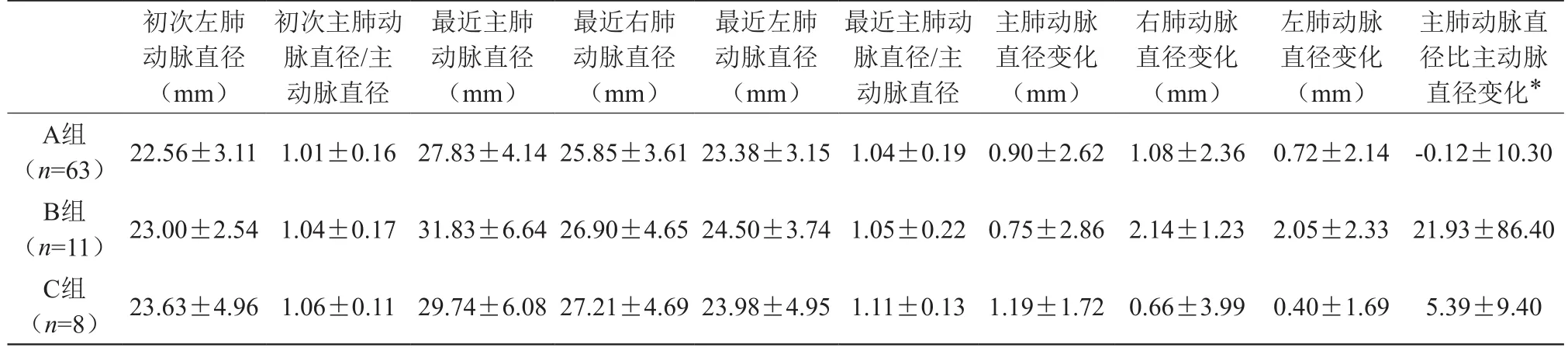
续表
HATCH评分及年均住院次数、主肺动脉直径、右肺动脉直径变化、左肺动脉直径变化在B组患者均为最高,提示其与房颤进展有关。B组患者的主肺动脉直径比主动脉直径变化与A组患者相比,差异有统计学意义(95% CI: 0.987-43.1,P=0.040)。
3 讨 论
哥本哈根城市心脏研究(Copenhagen City Heart Study)中符合COPD肺活量诊断标准的人群,五年内新发房颤的概率是0.9%,正常人群则是0.4%[5]。本研究患者平均观察4.1年,新发房颤的概率是0.99%(11/1109),和文献报道接近。慢性阻塞性肺病急性加重(AECOPD)时房颤的发生也会加重。一项纳入590例住院AECOPD患者的调查提示房颤患病率达8%[6]。
房颤是一种进展性心律失常,对于初次诊断为阵发性房颤的患者,5年进展为持续性房颤的概率为25%-30%,10年后则大于50%。持续性房颤心肌纤维化程度更大,电重构、收缩重构和结构重构程度变得更加严重和复杂,不易逆转。因此,预测阵发性房颤转归的方法具有重要临床意义[7]。
目前关于预测阵发性房颤向持续性房颤转归的评分系统甚少,De Vos等[8]通过多因素回归分析发现高血压病、高龄(>75岁)、TIA或脑卒中、COPD以及慢性充血性心力衰竭是阵发性房颤进展为持续性房颤的独立危险因素。HATCH评分大于5分的患者中1年内有50%会出现房颤进展,HATCH评分为0分的患者仅有6%出现房颤进展。本研究提示HATCH评分在新发房颤及房颤进展人群中最高,在持续房颤组及无房颤人群中相对较低。
COPD的气流受限呈进行性发展,并逐步产生肺动脉高压、最终导致肺心病。肺动脉压力增高进展伴有肺动脉直径的变化,肺动脉压力与肺动脉直径呈正相关。主肺动脉直径>29 mm诊断肺动脉高压的敏感度为87%,特异度为89%。本研究中B组和C组两次CT检查主肺动脉直径均大于29 mm,而A组两次CT检查主肺动脉直径均小于29 mm,提示已出现持续房颤或近期进展为持续房颤的COPD患者主肺动脉直径会有明显增大。本研究通过对比2年以上肺部CT的动态变化发现,主肺动脉直径与主动脉直径比值的变化与COPD患者的房颤发生发展具有一定关系,有统计学意义。
也有研究[8]报道COPD是影响AF患者预后的独立危险因素(HR 1.77,95% CI 1.32 - 2.36)。COPD与AF存在诱因及预后方面存在较复杂的联系,需要进一步的深入研究。
[1] 魏智民,蔡建芳,崔 华,等.北京地区4960例慢性阻塞性肺病住院患者心血管疾病发生率的回顾性调查[J].中华流行病学杂志,2011,32(3):297-301.
[2] 葛淑芝,翟贵山,齐占春,等.慢性阻塞性肺疾病合并心律失常患者796例临床分析[J].山东医药,2009,49(5):50-51.
[3] 黄 毕,杨艳敏,朱 俊,等.慢性阻塞性肺部疾病增加房颤患者中长期全因死亡[J].中国循环杂志,2013,28(z1):119.
[4] 张新军,陈乾华.慢性阻塞性肺病急性加重期合并快速房颤临床特点观察[J].中国医刊,2014,49(4):60-61.
[5] Wells JM,Washko GR,Han MK,et al.Pulmonary arterial enlargement and acute exacerbations of COPD[J].N Engl J Med,2012,367(10):913-921.
[6] 周晓曦.慢性阻塞性肺疾病并发肺动脉高压的临床特征分析[D].杭州:浙江大学呼吸内科,2012.
[7] 刘 鹏,郭顺林,雷军强,等.慢性阻塞性肺疾病相关肺动脉高压的多层螺旋CT评价[J].中华结核和呼吸杂志,2012,35(4):264-268.
[8] 张昊凌,张志勇.肺动脉高压的影像诊断进展[J].中国临床医学,2009,16(3):459-461.
R563.9
B
ISSN.2095-8242.2017.041.8037.02
上海市第五人民医院院内课题(2015WYXG03)
徐迎佳
本文编辑:王雨辰
