2015年广州珠江医院细菌耐药性监测
2017-10-16江凌晓姜长宏林丽娟方艳平曾念宜
付 亮 , 江凌晓, 龙 军, 姜长宏, 林丽娟, 方艳平, 曾念宜 , 余 楠
2015年广州珠江医院细菌耐药性监测
付 亮 , 江凌晓, 龙 军, 姜长宏, 林丽娟, 方艳平, 曾念宜 , 余 楠
目的了解南方医科大学珠江医院2015年临床分离菌对常用抗菌药物的敏感性和耐药性。方法采用纸片扩散法或自动化仪器法进行细菌药物敏感性试验。结果收集2015年1-12月临床分离菌共4 229株,革兰阳性菌1 541株(36.4%),革兰阴性菌2 688株(63.6%)。金黄色葡萄球菌和凝固酶阴性葡萄球菌中甲氧西林耐药株检出率分别为47.2%和76.4%。甲氧西林耐药株(MRSA和MRCNS)对β内酰胺类抗生素和其他测试药的耐药率均显著高于甲氧西林敏感株(MSSA和MSCNS)。94.0%MRSA菌株对甲氧苄啶-磺胺甲唑敏感;83.1%MRCNS菌株对利福平敏感。未发现对万古霉素、替考拉宁和利奈唑胺耐药的葡萄球菌。肠球菌属中粪肠球菌对多数抗菌药物的耐药率显著低于屎肠球菌,未发现对万古霉素和替考拉宁耐药的菌株。大肠埃希菌和克雷伯菌属中产超广谱β内酰胺酶(ESBL)株分别为52.6%和39.7%,产ESBL株对测试药物的耐药率均比非产ESBL株高。肠杆菌科细菌对碳青霉烯类抗生素仍高度敏感,绝大多数菌株耐药率低于4.0%。不动杆菌属对亚胺培南和美罗培南的耐药率分别为69.2%和71.2%。结论该医院细菌耐药性仍呈增长趋势,多重耐药和广泛耐药菌株检出率的增加对临床抗感染治疗构成严重威胁,需及时采取有效的感控措施。
细菌耐药性监测; 药物敏感性试验; 多重耐药菌; 广泛耐药菌; 耐甲氧西林葡萄球菌; 碳青霉烯酶
Abstract: ObjectiveTo investigate the susceptibility profile of clinical isolates in Zhujiang Hospital in 2015.MethodsSusceptibility test was carried out using Kirby-Bauer method or automated systems.ResultsA total of 4 229 clinical isolates were isolated from January to December 2015, including 2 688 (63.6%) gram negative and 1 541 (36.4%) gram positive bacteria. Methicillin-resistantS. aureus(MRSA) and coagulase-negativeStaphylococcus(MRCNS) accounted for 47.2% and 76.4%,respectively. The methicillin-resistant strains have much higher resistance rates to beta-lactams and other antimicrobial agents than methicillin-susceptible strains. Majority (94.0%) of MRSA strains were susceptible to trimethoprim-sulfamethoxazole, and 83.1% MRCNS strains were susceptible to rifampin. No staphylococcal isolates were found resistant to vancomycin, teicoplanin or linezolid.E. faecalisstrains showed much lower resistance rate to most of the drugs tested (except chloramphenicol) thanE. faecium.No enterococcal isolates were found resistant to vancomycin or teicoplanin. ESBLs were produced in 52.6% ofE. coliand 39.7%ofKlebsiella(K. pneumoniaeandK. oxytoca) strains. ESBLs-producingEnterobacteriaceaestrains had higher resistance rates to common antimicrobial agents than non-ESBLs-producing strain.Enterobacteriaceaeisolates were highly susceptible to carbapenems,(<4% resistant).Acinetobacterspp. strains showed high resistance to imipenem (69.2% resistant) and meropenem(71.2% resistant).ConclusionsThe antibiotic resistance is still increasing in this hospital. The emerging multi-drug or pan-drug resistant strains pose a serious threat to clinical practice and implies the importance of strengthening infection control.
Key words:bacterial resistance surveillance; antimicrobialsusceptibility testing; multi-drug resistant bacterium; extensively-drug resistant bacillus; methicillin-resistantStaphylococcus; carbapenemase
多重耐药(multidrug resistant, MDR)、广泛耐药(extensive-drug resistance, XDR)和全耐药(pan-drug resistance, PDR)菌株的出现并日益增多,已给临床抗感染治疗带来了严峻挑战。如何有效减缓和阻断多重耐药菌的产生和传播,已引起医学界、政府与社会的广泛关注[1]。 为了解南方城市综合性医院临床细菌分离株的耐药总体情况,现将2015年南方医科大学珠江医院临床微生物实验室细菌耐药性监测结果报道如下。
1 材料与方法
1.1 材料
1.1.1细菌 收集我院2015年1-12月临床分离株,剔除同一患者分离的重复菌株,共计4 229株。
1.1.2培养基 药敏试验用Mueller-Hinton(MH)琼脂,肺炎链球菌和各组链球菌用含5%脱纤维羊血MH琼脂,流感嗜血杆菌用嗜血杆菌属培养基(HTM)加SR158营养补充剂(英国OXOID公司)。
1.1.3抗菌药物纸片和E试验条 测试抗菌药物为英国OXOID公司产品、E试验条为法国生物梅里埃公司产品。
1.2 方法
1.2.1药敏试验 参照2015年CLSI推荐的药敏试验方法[2],采用纸片扩散法或自动化仪器法。质控菌为金黄色葡萄球菌(金葡菌)ATCC25923、大肠埃希菌ATCC25922、铜绿假单胞菌ATCC27853、肺炎链球菌ATCC49619和流感嗜血杆菌ATCC49247。在实验条件稳定下实行每周1次常规质量控制程序。
1.2.2判断标准 参照2015年CLSI文件标准[2]。其中磷霉素的判断标准仅针对尿标本分离的大肠埃希菌和粪肠球菌。替加环素的判断标准按美国食品与药品监督管理局(FDA)文件标准。肠杆菌科细菌对头孢哌酮-舒巴坦的药敏折点按Jones等[3]报道的以头孢哌酮单药的药敏标准判读。
1.2.3β内酰胺酶检测 采用头孢硝噻吩试验定性检测流感嗜血杆菌中的β内酰胺酶。按CLSI推荐的纸片法筛选和酶抑制剂增强确证试验检测大肠埃希菌、肺炎克雷伯菌、产酸克雷伯菌和奇异变形杆菌中产超广谱β内酰胺酶(ESBL)菌株。
1.2.4XDR菌株和碳青霉烯类耐药肠杆菌科细菌(CRE) XDR为对除黏菌素和替加环素外的其他抗菌药物全耐药者[4],CRE定义为对亚胺培南、美罗培南或厄他培南中任一种药物耐药者。
1.2.5数据统计分析 数据统计分析采用WHONET5.6软件。
2 结果
2.1 细菌分布
2.2 革兰阳性球菌对抗菌药物的敏感率和耐药率
2.2.1葡萄球菌属 MRSA和MRCNS的检出率分别占各自菌种的47.2%和76.4%。两者对β内酰胺类、大环内酯类、氨基糖苷类和喹诺酮类等抗菌药物的耐药率均显著高于甲氧西林敏感株(MSSA和MSCNS)。但对甲氧苄啶-磺胺甲唑的耐药率,MRSA与MSSA相差不大(6.0%对6.1%),而MRCNS明显高于MSCNS(51.0%对20.0%)。MRCNS对利福平的耐药率也显著高于MSCNS(15.8%对2.3%)。94.0 % MRSA对甲氧苄啶-磺胺甲唑敏感,83.1% MRCNS对利福平敏感。葡萄球菌中均未检出万古霉素、替考拉宁、利奈唑胺耐药的菌株。见表2。
2.2.2肠球菌属 448株肠球菌属中粪肠球菌261株(58.3%),屎肠球菌163株(36.4%);其他肠球菌24株(5.4%)。粪肠球菌对绝大多数测试抗菌药物的耐药率均显著低于屎肠球菌,但对克林霉素、奎奴普丁-达福普汀的耐药率高于屎肠球菌(分别为98.0%对 84.4%、82.1%对5.8%)。粪肠
共收集临床分离菌4 229株,其中革兰阳性菌1 541株(36.4%),革兰阴性菌2 688株(63.6%)。住院和门急诊患者分离株分别占94.9%和5.1%。标本分布:尿液标本34.7%、痰液22.8%、血液16.4%、分泌物9.1%、腹水3.1%、脓液2.8%、脑脊液2.6%、胆汁1.6%和其他标本6.9%。肠杆菌科细菌占所有分离菌株38.1%(1 611/4 229),依次为大肠埃希菌、肠杆菌属、克雷伯菌属、变形杆菌属;不发酵糖革兰阴性杆菌占所有分离菌株的23.4%(991/4 229),依次为铜绿假单胞菌、不动杆菌属和嗜麦芽窄食单胞菌。革兰阳性菌中最多见者依次为凝固酶阴性葡萄球菌(只包括血液、脑脊液等无菌体液分离菌)、肠球菌和金葡菌。主要菌种分布见表1。球菌对呋喃妥因、氨苄西林和青霉素G的耐药率较低,分别为3.1%、3.9%、5.0%。屎肠球菌对测试药物的耐药率均较高。粪肠球菌和屎肠球菌对高浓度庆大霉素的耐药率分别为41.6%和58.2%,对高浓度链霉素的耐药率分别为26.7%和61.0%。粪肠球菌和屎肠球菌均未检出万古霉素、替考拉宁、利奈唑胺耐药菌株。见表3。

表1 2015年临床分离菌种的分布Table 1 Distribution of bacterial isolates by species in Zhujiang Hospital in 2015
2.2.3链球菌属 228株链球菌中,肺炎链球菌40株(17.5%),无乳链球菌52株(22.8%)。分离自血液或无菌体液等标本的草绿色链球菌106株(46.5%)。链球菌中均未检出万古霉素、利奈唑胺耐药的菌株,见表4。
分离自住院患者标本的40株肺炎链球菌中, 6株为脑膜炎株(儿童5株,成人1株),其余34株为非脑膜炎株(儿童16株,成人18株)。其中青霉素敏感的肺炎链球菌(PSSP)29株,青霉素不敏感的肺炎链球菌(PNSP)11株,耐药情况见表5。非脑膜炎菌株除四环素、氯霉素外,PNSP株对测试药物的耐药率均大于PSSP株。所有非脑膜炎株对四环素、红霉素耐药率极高,对喹诺酮类耐药率极低,对头孢曲松和头孢噻肟耐药率相差不大,未检出利奈唑胺和万古霉素耐药菌株。
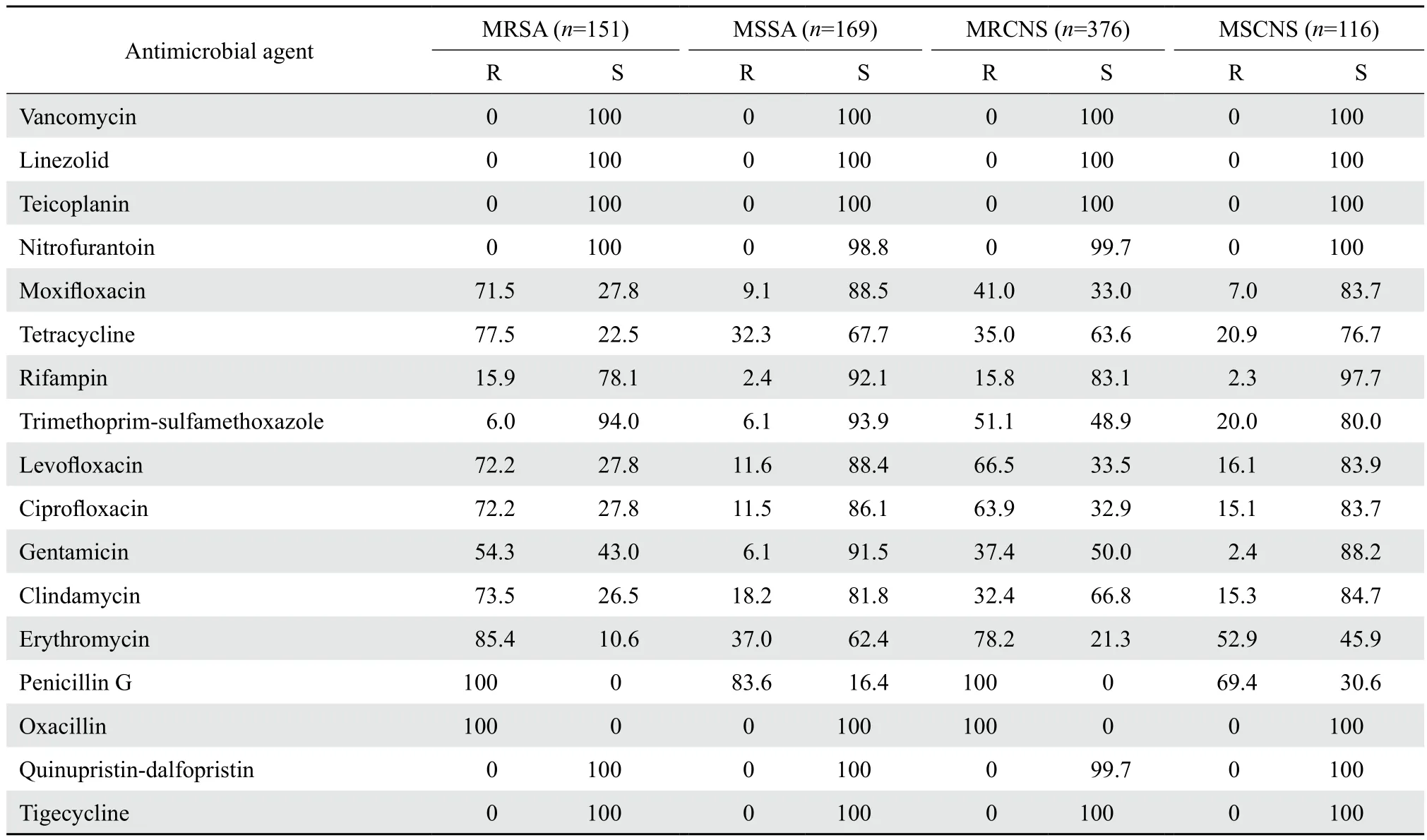
表2 葡萄球菌属对抗菌药物的耐药率和敏感率Table 2 Susceptibility ofStaphylococcusstrains to antimicrobial agents in 2015(%)
2.3 革兰阴性杆菌对抗菌药物的敏感率和耐药率
2.3.1肠杆菌科细菌 大肠埃希菌、肺炎克雷伯菌和产酸克雷伯菌中产ESBL菌株的检出率分别为 52.6%(442/841)、39.7%(149/375)。产ESBL株对青霉素类、头孢菌素类、氨基糖苷类、喹诺酮类、甲氧苄啶-磺胺甲唑的耐药率均显著高于非产ESBL株。大肠埃希菌对环丙沙星、左氧氟沙星、哌拉西林、氨苄西林、头孢唑林、头孢呋辛、头孢曲松和甲氧苄啶-磺胺甲唑的耐药率均接近或高于50%。肠杆菌科细菌对3种碳青霉烯类的耐药率仍然较低,不同菌种的耐药率大多在4%以下。见表6。沙门菌属14株,对绝大多数所测试抗菌药物的耐药率未超过20%,但对氨苄西林的耐药率为61.5%。未分离到志贺菌属细菌。1 611株肠杆菌科细菌对10种抗菌药物的总耐药率和敏感率见表7,其中细菌对3种碳青霉烯类药物和阿米卡星的耐药率最低,为0.9%~3.3%,其次为2种酶抑制剂复方制剂(头孢哌酮-舒巴坦和哌拉西林-他唑巴坦)。
2.3.2不发酵糖革兰阴性杆菌 438株铜绿假单胞菌对亚胺培南和美罗培南的耐药率分别为20.8%和21.6%;对阿米卡星的耐药率为5.0%,对哌拉西林-他唑巴坦、头孢他啶、头孢吡肟、庆大霉素、妥布霉素和环丙沙星的耐药率<20%。435株不动杆菌属中94.9%为鲍曼不动杆菌,该菌对亚胺培南和美罗培南的耐药率分别为69.2%和71.2%;对左氧氟沙星、甲氧苄啶-磺胺甲唑和米诺环素的耐药率分别为52.4%、55.1%和51.2%,对其他测试抗菌药物的耐药率多在60%以上。嗜麦芽窄食单胞菌对甲氧苄啶-磺胺甲唑、米诺环素、左氧氟沙星敏感率在80%以上。见表8。991株不发酵糖革兰阴性杆菌对常用抗菌药物的总耐药率和敏感率见表7。
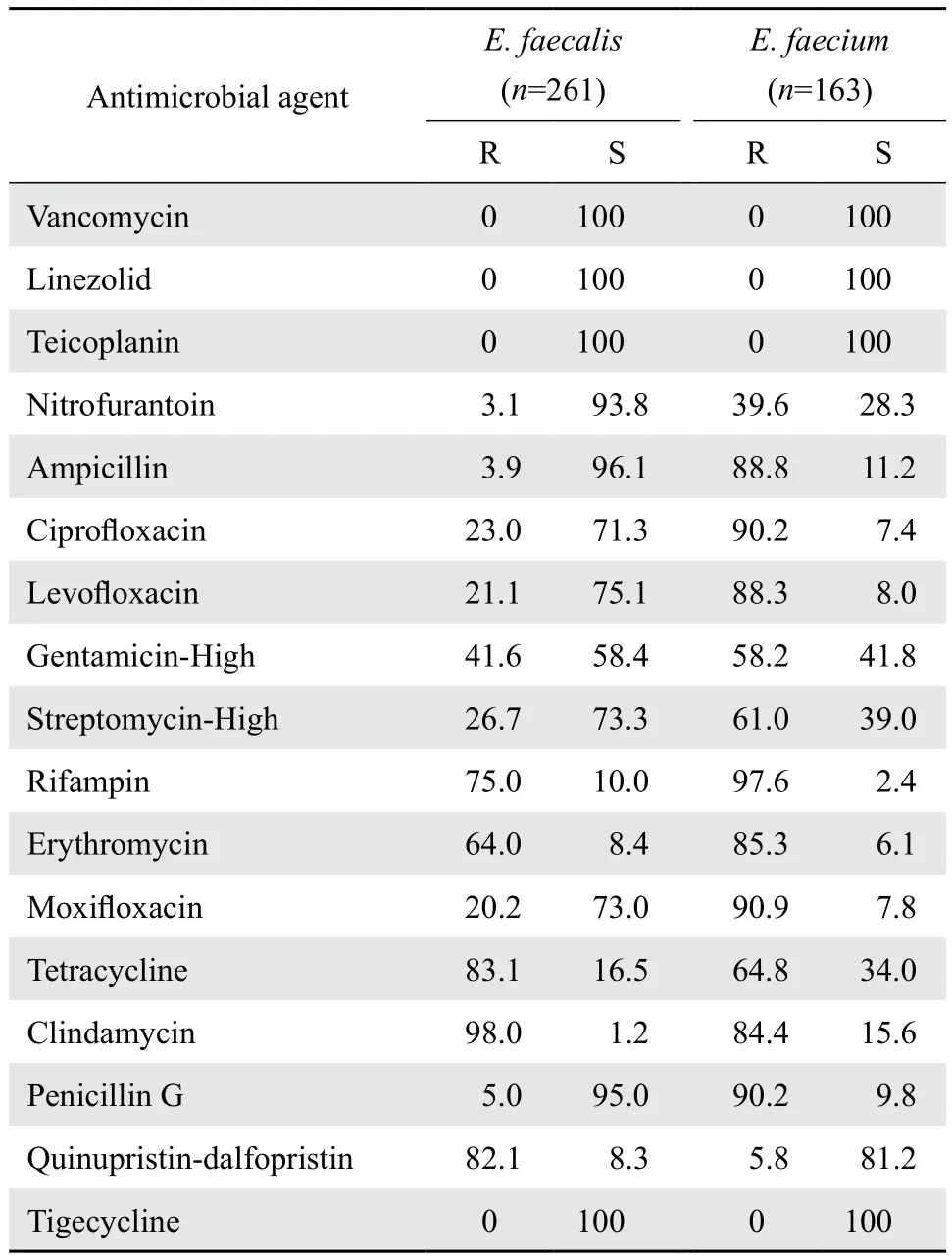
表3 粪肠球菌和屎肠球菌对抗菌药物的耐药率和敏感率Table 3 Susceptibility ofEnterococcusspp. to antimicrobial agents in 2015(%)
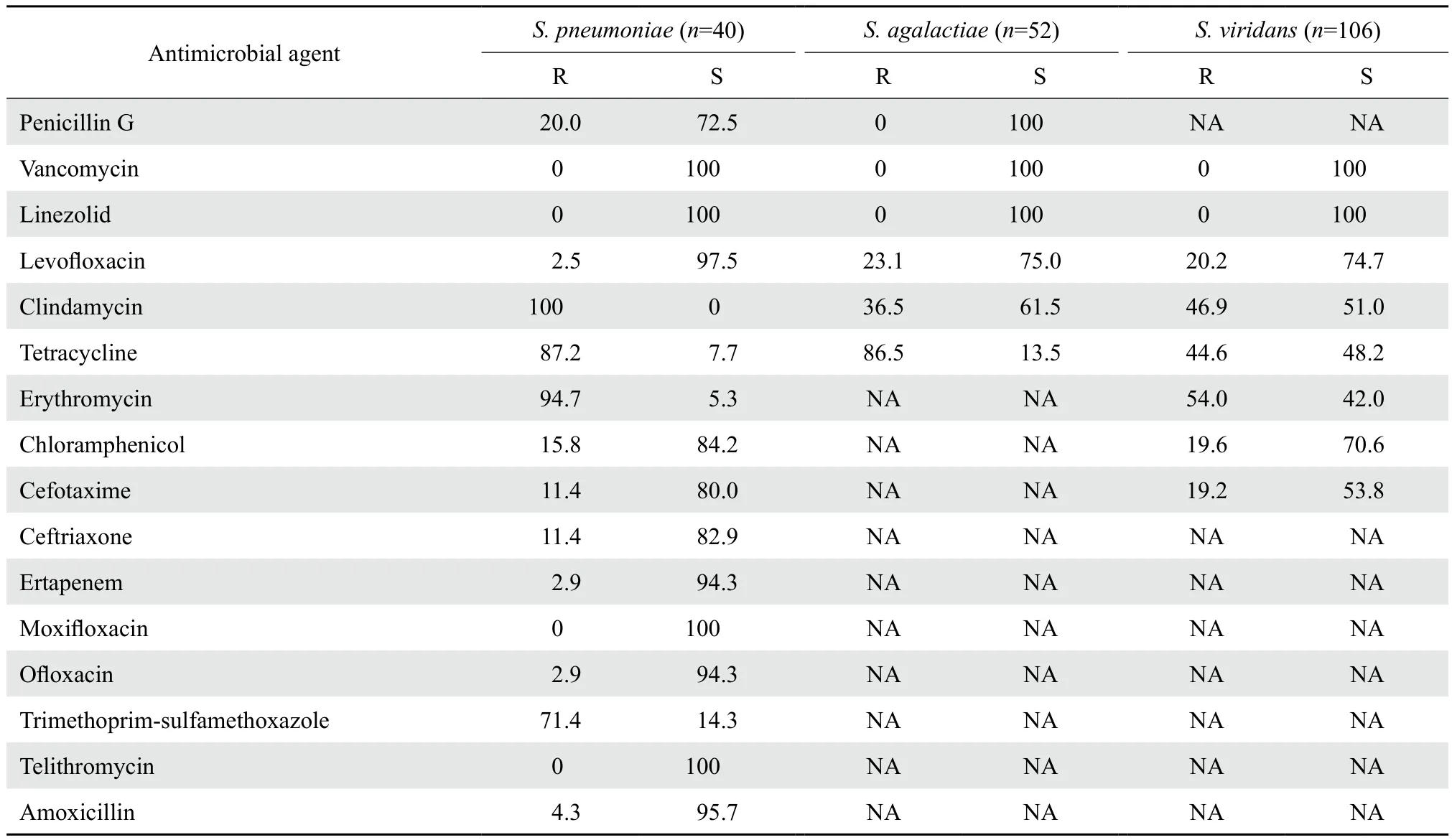
表4 链球菌属对抗菌药物的耐药率和敏感率Table 4 Susceptibility ofStreptococcusspp. to antimicrobial agents in 2015(%)

表4 (续)Table 4(continued)(%)

表5 肺炎链球菌非脑膜炎株对抗菌药物的耐药率和敏感率Table 5 Susceptibility of nonmeningitisS. pneumoniaestrains to antimicrobial agents in 2015(%)
2.3.3CRE 肠杆菌科细菌中均出现少数碳青霉烯类耐药株,共分离到31株CRE。其中以肺炎克雷伯菌为最多,占48.4%(15/31),其次为大肠埃希菌,占19.4%(6/31)。标本来源以尿液、血液标本为主,分别占32.3%(10/31)、32.3%(10/31)。除氨曲南外,CRE对绝大多数测试β内酰胺类的耐药率高于80%;对替加环素、阿米卡星、米诺环素、妥布霉素的耐药率分别为3.6%、20.7%、43.8%、50.0%,见表9。

表6 肠杆菌科细菌对抗菌药物的耐药率和敏感率Table 6 Susceptibility ofEnterobacteriaceaeto antimicrobial agents in 2015(%)
2.3.4XDR鲍曼不动杆菌 413株鲍曼不动杆菌中,共检出XDR菌株57株(13.8%),主要集中在ICU、神经外科、神经内科、呼吸科,分别占21.1%(12/57)、19.3%(11/57)、17.5%(10/57)、14.0%(8/57)。痰、血、尿标本中的比例分别占66.7%、8.8%、7.0%。
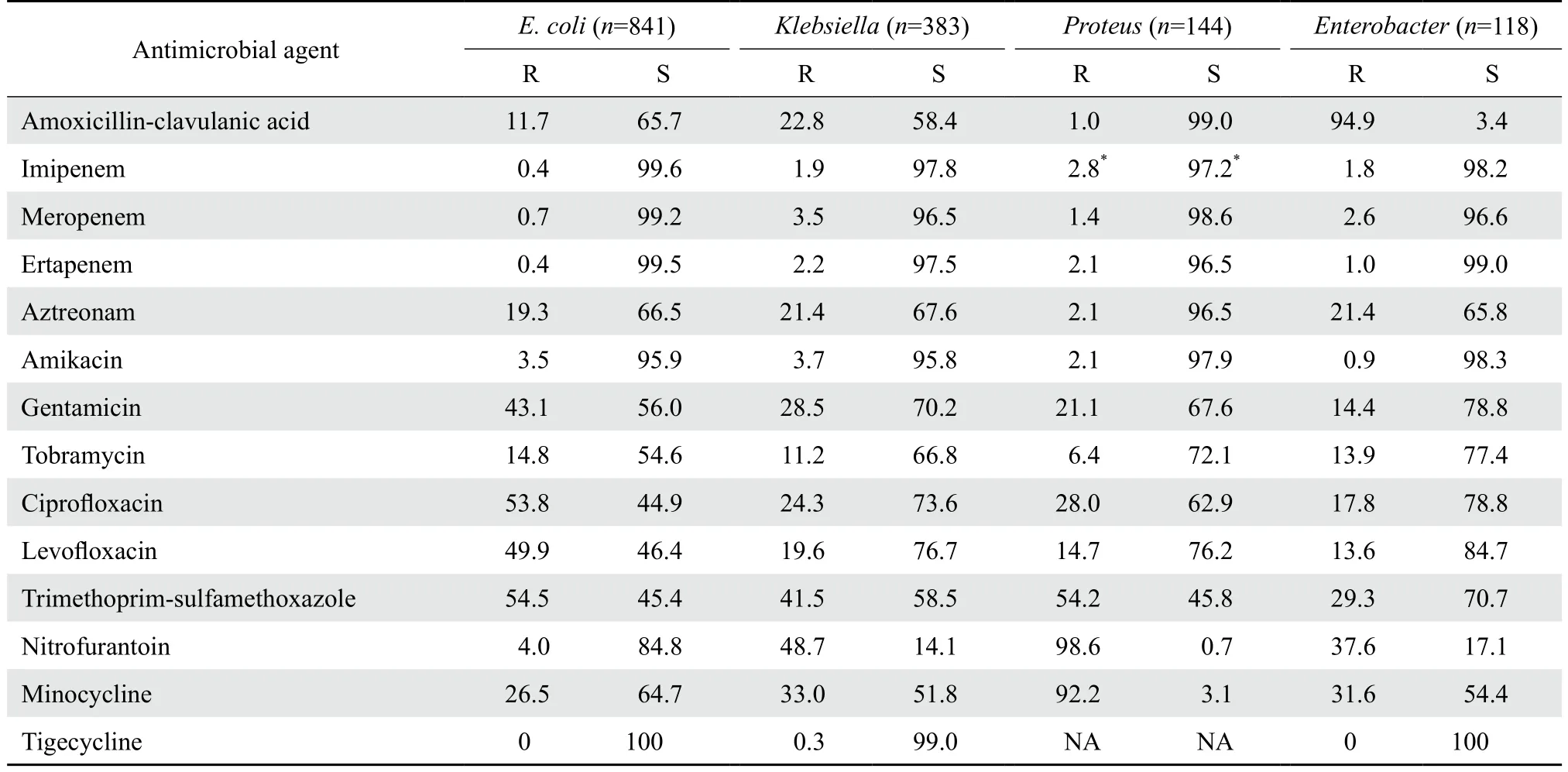
表6 (续)Table 6(continued)(%)
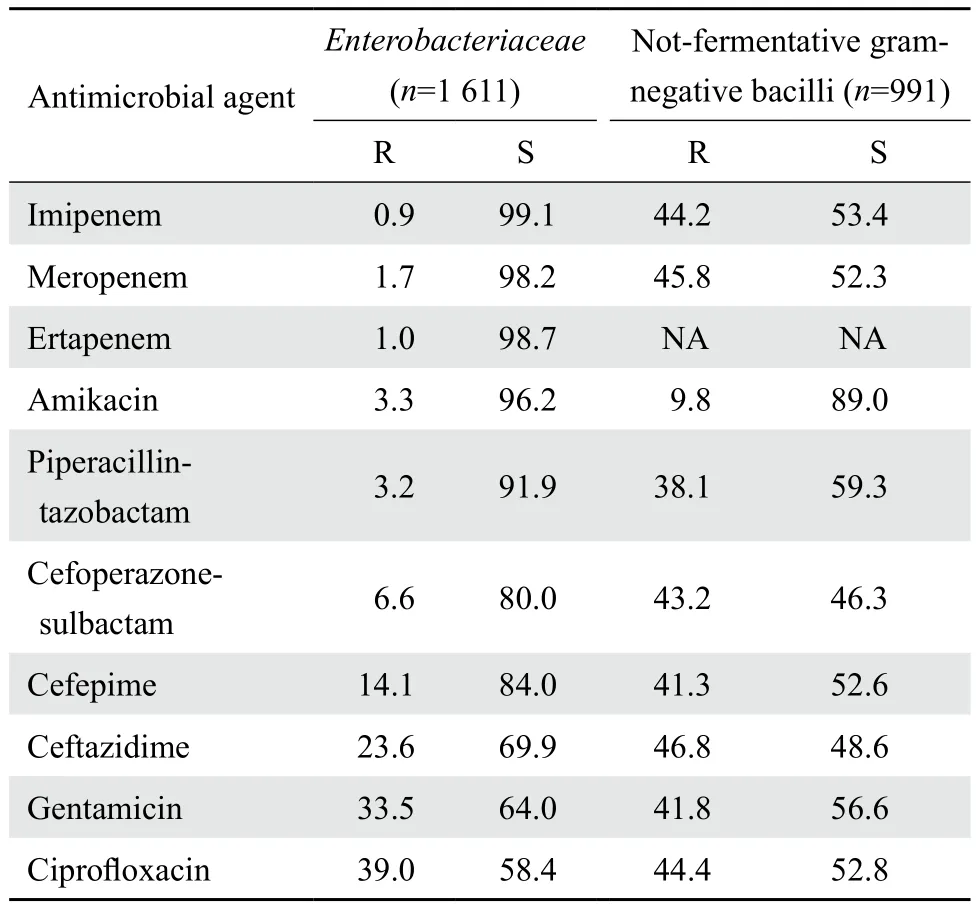
表7 肠杆菌科细菌和不发酵糖革兰阴性杆菌对抗菌药物的耐药率和敏感率Table 7 Susceptibility ofEnterobacteriaceaeand nonfermentative gram-negative bacilli to antimicrobial agents in 2015(%)
3 讨论
2015年本院细菌耐药性监测结果有以下特点:①临床分离菌革兰阴性菌为主占63.6%。94.9%菌株分离自住院患者,高于2014年CHINET监测结果[5]。标本分布以中段尿比例最高,其次为痰、血液,与2014年CHINET和2014年广东省细菌耐药性监测结果[6]中痰标本比例最高不同。②金葡菌中MRSA检出率为47.2%,略高于2014年CHINET的平均值,高于2014年广东省的平均值。MRSA对甲氧苄啶-磺胺甲唑的耐药率6.0%。凝固酶阴性葡萄球菌中MRCNS的检出率为76.4%,低于2014年CHINET和广东省监测结果。MRCNS对利福平的耐药率为15.8%。③粪肠球菌和屎肠球菌均未检出万古霉素、替考拉宁、利奈唑胺耐药的菌株。④大肠埃希菌中产ESBL菌株的检出率为52.6%,略低于2014年CHINET监测结果。大肠埃希菌对第三代头孢菌素中的头孢噻肟和头孢曲松的耐药率分别为69.6%和49.5%,与2014年CHINET和广东省监测结果相似。肺炎克雷伯菌和产酸克雷伯菌中产ESBL菌株的检出率为39.7%,略高于2014年
CHINET监测结果。
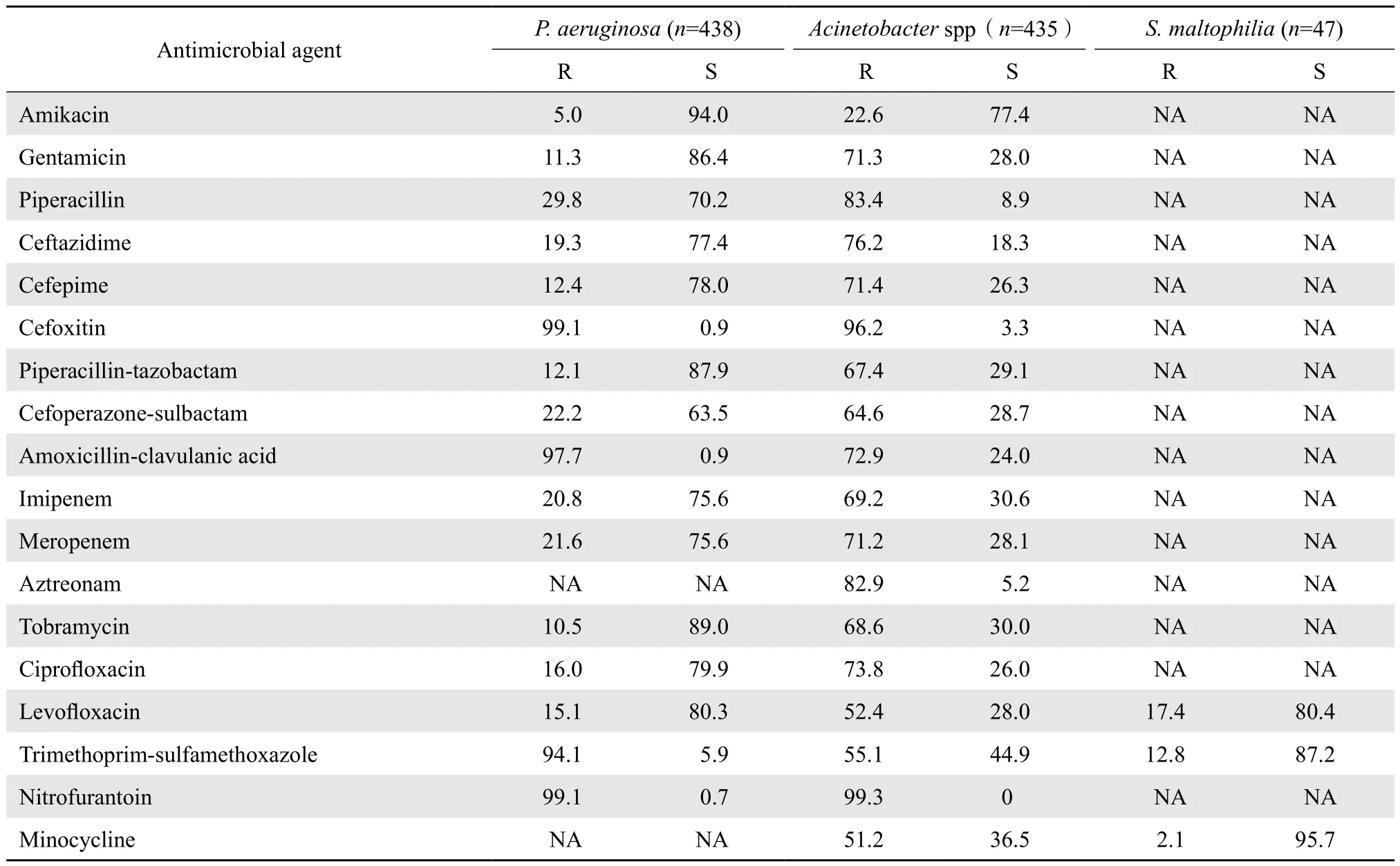
表8 3种不发酵糖革兰阴性杆菌对抗菌药物的耐药率和敏感率Table 8 Susceptibility of non-fermentative gram-negative bacilli to antimicrobial agents in 2015(%)
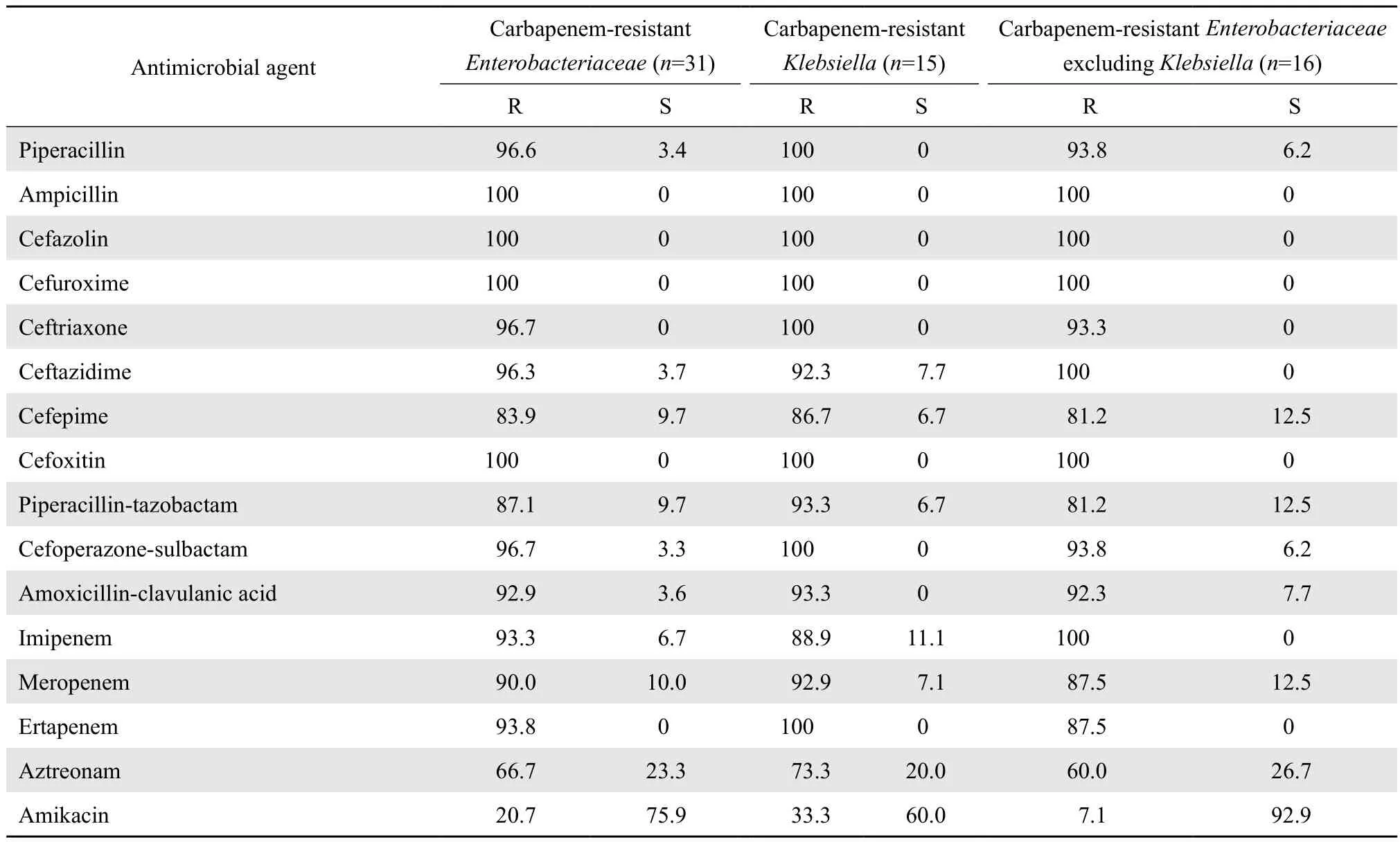
表9 碳青霉烯类耐药肠杆菌科细菌对抗菌药物的耐药率和敏感率Table 9 Susceptibility of carbapenem-resistantEnterobacteriaceaeto antimicrobial agents in 2015(%)
本组资料结果显示,绝大多数肠杆菌科细菌中均存在CRE菌株,以肺炎克雷伯菌为最多(占48.4%),与2014年CHINET监测结果一致。标本以尿液、血液为主,与2014年CHINET监测结果不同。由于CRE菌株往往呈XDR或PDR的特征,导致感染患者可能陷入无药可用的困境[7]。CRE菌株对多数临床常用抗菌药物高度耐药,但对替加环素的耐药率为3.6%,对阿米卡星、米诺环素、妥布霉素的耐药率分别为20.7%、43.8%、50.0%,对大多数测试β内酰胺类的耐药率近80%或以上。目前治疗CRE所致感染最有效的抗菌药物仍认为是多黏菌素类,但有报道临床上已发现对多黏菌素类耐药菌株,应引起临床重视。
XDR鲍曼不动杆菌分离率为13.8%,虽然均低于2014年的CHINET(19.7%)和2014年广东省(22.1%)监测结果,但是广东省数据显示XDR鲍曼不动杆菌比例均高于全国平均水平。加强感控,避免流行株在病区及患者之间的传播仍是控制XDR菌株发生的重要举措。
现有的临床实践均证实替加环素联合其他抗菌药物对XDR鲍曼不动杆菌感染具有良好的临床疗效[8-10]。舒巴坦为青霉烷砜酸结构的β内酰胺酶抑制剂,对不动杆菌属细菌具有抗菌作用,大剂量的舒巴坦(6.0~8.0 g/d)复合制剂甚至可用于治疗XDR鲍曼不动杆菌感染[11],其联合替加环素治疗XDR菌感染已写进了专家共识[1]。
细菌耐药性仍呈增长趋势,MDR和XDR株检出率的增加对临床抗感染治疗构成严重威胁,需及时采取有效的感控措施。

表9 (续)Table 9(continued)(%)
[1] 黄勋, 邓子德, 倪语星,等. 多重耐药菌医院感染预防与控制中国专家共识[J]. 中国感染控制杂志, 2015, 14(1):1-9.
[2] Clinical and Laboratory Standards Institute. Performance standards for antimicrobial susceptibility testing[S]. Twenty- fi fth informational supplement ,2015, M100-S25.
[3] JONES RN, BARRY AL, PACKER RR, et al.In vitroantimicrobial spectrum, occurrence of synergy,and recommendations for dilution susceptibility testing concentrations of the cefoperazone-sulbactam combination.[J]. J Clin Microbiol, 1987, 25(9):1725-1729.
[4] FALAGAS ME, KARAGEORGOPOULOS DE. Pandrug resistance (PDR), extensive drug resistance (XDR), and multidrug resistance (MDR) among Gram-negative bacilli:need for international harmonization in terminology[J]. Clin Infect Dis, 2008, 46(7):1121-1122.
[5] 胡付品, 朱德妹, 汪复,等. 2014年CHINET中国细菌耐药性监测[J]. 中国感染与化疗杂志, 2015,15(5):401-410.
[6] 王爱华, 徐安, 肖书念,等. 广东省细菌耐药监测网2014年细菌耐药性监测[J]. 中国抗生素杂志, 2016, 41(4):289-295.
[7] VAN DUIN D, KAYE KS, NEUNER EA,et al. CarbapenemresistantEnterobacteriaceae: a review of treatment and outcomes.[J]. Diagn Microbiol Infect Dis, 2013, 75(2):115-120.
[8] 林孟相, 郭蕾, 郭献阳,等. 替加环素联合头孢哌酮/舒巴坦治疗泛耐药鲍氏不动杆菌感染临床疗效观察[J]. 中华医院感染学杂志, 2013, 23(8):1906-1907.
[9] FISHBAIN J, PELEG AY. Treatment ofAcinetobacterinfections[J]. Clin Infect Dis, 2010, 51(1):79-84.
[10] 亓梅, 韩其政, 贾曰林. 替加环素治疗泛耐药鲍曼不动杆菌肺部感染1例[J]. 中国感染与化疗杂志, 2013, 13(3):224-225.
[11] GARNACHO-MONTERO J, AMAYA-VILLAR R.MultiresistantAcinetobacter baumanniiinfections:epidemiology and management.[J]. Curr Opin Infect Dis, 2010,23(4):332-339.
Report of bacterial resistance surveillance in Zhujiang Hospital in 2015
FU Liang, JIANG Lingxiao, LONG Jun, JIANG Changhong, LIN Lijuan, FANG Yanping, ZENG Nianyi, YU Nan. (Department of Laboratory Medicine, Zhujiang Hospital, Southern Medical University, Guangzhou 510282, China)
R378
A
1009-7708 ( 2017 ) 05-0568-08
10.16718/j.1009-7708.2017.05.016
2016-12-19
2017-06-08
“十二五”国家科技重大专项项目(2014ZX10004005)。
南方医科大学珠江医院检验医学部,广东省突发传染病病原微生物重点实验室,广州 510282。
付亮(1986—),男,本科,主管技师,主要从事细菌耐药性及耐药机制研究。
余楠,E-mail:yunanzhujiang@163.com.。
