体外研究机械通气流速触发与压力触发对持续喷射雾化器的影响
2017-10-12周全唐丽玲杨柳鲍娟鲁卫华
周全,唐丽玲,杨柳,鲍娟,鲁卫华
(皖南医学院附属弋矶山医院,安徽 芜湖 241000)
体外研究机械通气流速触发与压力触发对持续喷射雾化器的影响
周全,唐丽玲,杨柳,鲍娟,鲁卫华
(皖南医学院附属弋矶山医院,安徽 芜湖 241000)
目的:比较压力触发与流速触发在体外模拟机械通气患者非同步持续喷射雾化吸入影响的效果。方法:本研究分流速触发和压力触发两组,每组15例。雾化时长30min,雾化动力源为中心供氧8L/min,模式为容量控制V-A/C模式,潮气量设置为500mL,送气流速为方波,吸气时间1s,PEEP(positive end expiratory pressure) 5cmH2O,呼吸频率20次/min。结果:压力触发组和流速触发组在雾化吸入完毕后,死腔容量、管道损耗、雾化后雾化器重量无明显差异(P>0.05)。但压力触发组在模拟肺前后差和过滤器前后差方面体现出差异性,压力触发组在模拟肺沉积量多于流速触发组,在呼出端浪费的气溶胶少于流速组。结论:压力触发组在模拟肺内沉积量和呼出端过滤器截流量优于流速触发组(P<0.01),在提高雾化效率和降低因雾化吸入带来呼吸机的损害风险方面有明显的优势。
流速触发;压力触发;非同步机械通气;雾化吸入;连续喷射
雾化吸入疗法取决于足够的药物在肺部的沉积,提高机械通气患者雾化吸入效果需要考虑多种因素[1,2]。目前临床机械通气雾化吸入装置有小容量雾化器(small-volume nebulizer)和加压定量吸入器(pMDI)[3]。小容量雾化器包括喷射雾化器、超声雾化器和震动筛孔雾化器。相较超声雾化和震动筛孔雾化方法,喷射雾化使用成本低,简单易得,在基层医院被广泛使用。临床将呼吸机配备雾化装置称为同步喷射雾化,而如PB840、Simens等呼吸机未配备雾化装置,非同步持续喷射雾化吸入(JN)就成为机械通气患者的首选。在设置机械通气参数方面,流速触发有别于压力触发就是存在基础气流,有研究显示管路内存在基础气流导致患者触发不良,影响雾化效果[4,5],降低或关闭基础流速以达到增加气溶胶在下呼吸道的沉积。但Ji YR等研究表明有基础气流的流速触发在改善患者自主触发能力方面优于没有基础流速压力触发[6,7],本研究通过体外模拟机械通气探讨两种触发方式对非同步持续喷射雾化吸入效果的影响。
1 资料与方法
1.1一般资料
采用美国泰科PB840呼吸机(未配备同步雾化功能)及原厂模拟肺(#0612),台湾VADI成人呼吸管路(G-328000),管路呼出端接VADI过滤器(#800-51900)吸附呼出气溶胶[4],雾化器为德国PARI公司LCV雾化器(有效容积6ml),雾化试剂为0.9%生理盐水。使用乐祺实验室电子天平秤(精确0.01g)。本研究分流速触发和压力触发两组,每组15例。两组雾化器重量、药液重量、模拟肺重量和过滤器重量等一般资料均无统计学差异(P>0.05)。比较两组雾化吸入前、雾化吸入后各部分重量变化。
1.2方法
1)雾化基础参数 雾化时长30min,雾化动力源为中心供氧8L/min,模式为容量控制V-A/C模式,潮气量设置为500ml,送气流速为方波,吸气时间1s,PEEP(positive end expiratory pressure) 5cmH2O,呼吸频率20次/min(I∶E=1∶2)[8]。根据触发类型放置于距Y型管15cm处或于加热湿化器进气口处[9](如图1、2)。由于雾化本身对湿化罐加温效果有干扰,本实验只监测湿化罐温度并维持温度在36~37℃。

图1 流速触发 图2 压力触发
2)观察指标 主要观察指标:模拟肺前后差(雾化后重量-雾化前重量),差值越大说明气溶胶沉积率越高。过滤器前后差(雾化后重量-雾化前重量),差值越大说明气溶胶损耗率越高;次要观察指标:雾化器容量死腔(雾化后雾化器重量-雾化前雾化器重量),差值越大说明雾化效率越高。呼吸机管道损耗量(药液重量-模拟肺前后差-过滤器前后差-雾化器容量死腔)。
1.3统计学分析
2 结果
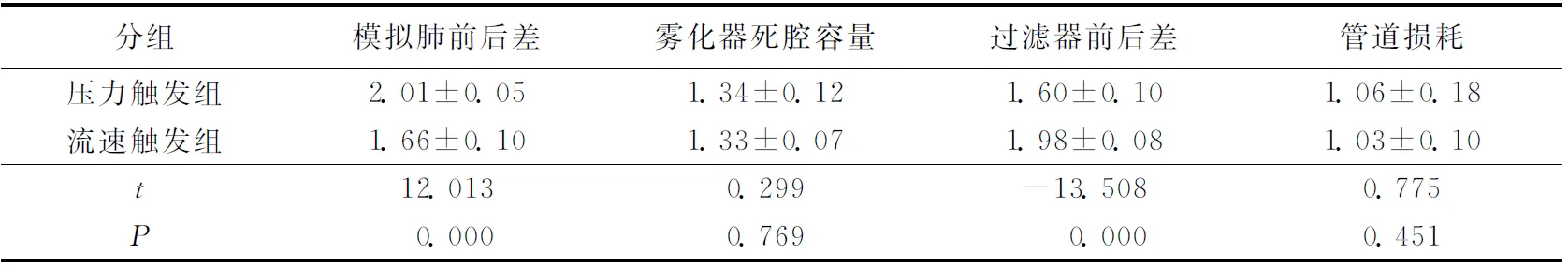
两组实验在雾化吸入完毕后,死腔容量、管道损耗无明显差异(P>0.05)。但压力触发组在模拟肺前后差和过滤器前后差方面体现出差异性,压力触发组在模拟肺沉积量多于流速触发组,比较过滤器前后差证明在呼出端浪费的气溶胶少于流速组(见表1)。
表1压力触发组和流速触发组气溶胶沉积量对比
3 讨论
目前临床上机械通气患者进行雾化吸入的方法有持续喷射雾化(JN)、MDI储雾罐、震动筛孔雾化等。持续喷射雾化因其简单的使用方法和低廉的价格而被临床广泛使用。但在临床大部分呼吸机未装配同步雾化装置,这使得大量的气溶胶在患者呼气相被浪费,降低气道给药效率。同时持续产生的雾化气流额外增加患者自主呼吸做功,大量浪费的气溶胶随管道内存在的基础气流进入呼气端,对呼吸机呼出端过滤器甚至主机造成损坏。如何降低雾化吸入损耗,提高雾化效率,减轻气溶胶对呼吸机的损害压力成为亟待解决的问题。近年来临床研究,患者个体解剖比例差异、气道半径、潮气量大小等因素已被证明会影响雾化吸入疗效[10~13]。Fink JN等通过Bench模型[14]明确了雾化器在机械通气循环中的位置、潮气量的大小、湿化罐的温度等一系列影响因素。Ari A研究建议机械通气设置基础流速≤2L/min[15]。本实验通过对有基础气流的流速触发组和无基础气流的压力触发组进行研究,压力触发组在模拟肺内沉积量和呼出端过滤器前后差即截留量优于流速触发组(P<0.01),在提高雾化效率和降低因雾化吸入带来呼吸机的损害风险方面有明显的优势。考虑到8L/min的雾化驱动偏流远高于2L/min的基础流速,实验初期我们并没有预测到两组在沉积量有差异性。实验结果可能是流速触发时,雾化颗粒更多的随基础流速向呼气端流动,而压力触发时,管路两端成密闭状态,起到储存气溶胶作用。而且当呼吸机处于呼气相时,基础气流会加速气溶胶的运动,加大管道损耗。
本实验旨在研究体外模拟完全控制通气,患者无自主呼吸干扰状态下两种触发形式对雾化吸入的影响。我们比较压力触发组模拟肺气溶胶沉积量相对于流速触发组的差异有统计学意义,从而得出压力触发相对于流速触发在雾化效率方面有优势。同时减少了雾化吸入在呼气相的浪费,减轻了气溶胶对呼吸机呼出端过滤器的压力,降低了气溶胶损坏呼吸机的风险。有研究显示流速触发相对于压力触发节约了呼吸功,缩短了吸气触发延迟[16]。本研究注意到持续雾化吸入提供8L/min的驱动气流远大于流速触发状态下呼吸机管路内存在的基础气流,可能影响患者自主呼吸触发,流速触发相对于压力触发在降低触发功耗方面的优势有可能被掩盖。
综上所述,压力触发相对于流速触发对机械通气患者非同步持续喷射雾化吸入效果有积极影响。但本实验样本量较小,且并未将患者个体差异(潮气量、呼吸频率、气道半径等)因素加以考虑。一项最新研究结果显示,改进为流线型的管路可使输送至下呼吸道的药量明显增加[17],体外实验只能模拟患者无自主呼吸状态下有无基础流速对雾化吸入的影响。当患者有自主呼吸存在,需要我们考虑患者呼吸形态和自主触发功耗时,实验结果可能会存在偏差。希望在未来的临床研究中可以加入呼吸功和膈肌超声的临床资料比对,并进一步扩大患者样本量。
[1]Duarte A G, Fink J B, Dhand R. Inhalation therapy during mechanical ventilation[J]. Respir Care Clin N Am,2001,7(2):233~260.
[2]Dhand R, Tobin M J. Inhaled bronchodilator therapy in mechanically ventilated patients[J]. Am J Respir Crit Care Med,1997,156(1):3~10.
[3] 中华医学会呼吸病学分会呼吸治疗学组.机械通气时雾化吸入专家共识(草案)[J].中华结核和呼吸杂志,2014,37(11):812~815.
[4] Fink J,Ari A.Aerosol delivery to intubated patients[J].Expert Opin Dru g Deliv,2013(10):1077~1093.
[5] Ari A,Fink J B,Dhand R.Inhalation therapy in patients receiving mechanical ventilation:an update[J].J Aerosol Med Pulm Drug Deliv,2012(25):319~332.
[6] Kim H S,Park J H.Instillation of normal saline before suctioning in patients with pneumonia[J].Yonsei Med J,2002,43(5):607~612.
[7] Raymond S J. Normal saline instillation before suctioning: helpful or harmful? A review of the literature[J].Am J Crit Care.,1995,4(4):267~71.
[8] Ari A,Atalay O T,Harwood R,et al.Influence of nebulizer type,position,and bias flow on aerosol drug delivery in simulated pediatric and adult lung models during mechanical ventilation[J].Respir Care,2010(55):845~851.
[9] Ari A,Areabi H,Fink JB.Evaluation of aerosol generator devices at 3 locations in humidified and non-humidified circuits during adult mechanicalventilation[J].Respir Care,2010(55):837~844.
[10] Everard M L. Inhaler devices in infants and children: challenges and solutions[J]. J Aerosol Med,2004,17(2):186~195.
[11] Everard M L. Aerosol delivery to children[J]. Pediatr Ann,2006,35(9):630~636.
[12] Everard M L. Inhalation therapy for infants[J]. Adv Drug Deliv Rev, 2003,55(7):869~878.
[13] Ahrens R C. The role of the MDI and DPI in pediatric patients: “children are not just miniature adults”[J]. Respir Care,2005,50(10): 1323~1328.
[14] Fink J N,Tobin M J,Dhand R. Bronchodilat or therapy in mechanically ventilated patients[J]. Respir Care,1999,44(1):53~69.
[15] Ari A, Atalay O T, Harwood R,et al.Aljamhan EA,and Fink JB: Influence of nebulizer type, position, and bias flow on aerosol drug delivery in simulated pediatric and adult lung models during mechanical ventilation[J]. Respir Care,2010(55):845~851.
[16] 郑吉锋,白玫. NPB840呼吸机吸气压力触发与吸气流量触发比较[J].中国医疗设备,2016(1):51~54.
[17] Longest P W,Azimi M,Golshahi L,et al.Improving aerosol drugdelivery during invasive mechanical ventilation with redesignedcomponents[J].Respir Care,2014(59):686~698.
[编辑] 何勇
R459.6;R473.5
A
1673-1409(2017)16-0048-03
2017-02-27
皖南医学院校中青年科研基金项目(WK2016F31);全国高等医学教育学会护理教育分会第二轮科学研究项目(GJHLQZ160018)。
周全(1984-),男,护师,主要从事呼吸治疗和研究工作;通信作者:唐丽玲,Tllwrl @163.com。
[引著格式]周全,唐丽玲,杨柳,等.体外研究机械通气流速触发与压力触发对持续喷射雾化器的影响[J].长江大学学报(自科版),2017,14(16):48~50.
