会阴侧切初产妇产后6~8周盆底功能和盆底器官脱垂观察
2017-10-10胡孟彩郑雪芹赵冰陈璐璐樊荣高雅
胡孟彩,郑雪芹,赵冰,陈璐璐,樊荣,高雅
( 郑州大学第三附属医院,郑州450052)
会阴侧切初产妇产后6~8周盆底功能和盆底器官脱垂观察
胡孟彩,郑雪芹,赵冰,陈璐璐,樊荣,高雅
(郑州大学第三附属医院,郑州450052)
目的观察会阴侧切初产妇产后6~8周盆底功能和盆底器官脱垂情况。方法选取2015年1月~2016年12月顺产分娩并于产后6~8周复查的初产妇1 351例,其中接受会阴侧切的593例为观察组,未行会阴侧切的758例为对照组。复查时均行盆底功能检查,检测内容包括盆底肌肌力、盆底动态压、 盆底肌疲劳度;采用盆腔器官脱垂定量分度法统计阴道前壁膨出、阴道后壁膨出、子宫脱垂发生情况。结果产后6~8周观察组Ⅰ类肌肌力异常585例(98.65%)、Ⅱ类肌肌力异常585例(98.65%)、盆底动态压力异常538例(90.71%)、Ⅰ类肌疲劳度异常400例(67.45%)、Ⅱ类肌疲劳度异常399例(67.27%),对照组分别为753例(99.34%)、752例(99.20%)、680例(89.67%)、537例(70.83%)、534例(70.51%)。两组Ⅰ类肌肌力、Ⅱ类肌肌力、盆底动态压力、Ⅰ类肌疲劳度、Ⅱ类肌疲劳度异常率相比P均>0.05。两组Ⅰ类肌肌力、Ⅱ类肌肌力、盆底动态压力、Ⅰ类肌疲劳度、Ⅱ类肌疲劳度异常率相比P均>0.05。观察组发生阴道前壁膨出557例(93.93%)、阴道后壁膨出 402例(67.79%)、子宫脱垂233例(39.29%),对照组分别为719例(94.85%)、477例(62.93%)、314例(41.42%)。校正母亲年龄、分娩时胎儿体质量、孕周、头围、第二产程长度、缩宫素使用率和裂伤率后,Logistic回归分析结果显示会阴侧切是Ⅰ类肌疲劳度异常的保护性因素(P<0.05),但与Ⅱ类肌疲劳度、Ⅰ类肌肌力、Ⅱ类肌肌力、盆底动态压力异常及阴道前壁膨出、阴道后壁膨出、子宫脱垂无相关性(P均>0.05)。结论与未行会阴侧切者相比,会阴侧切初产妇产生6~8周盆底Ⅰ类肌疲劳度异常率较低,但其他盆底功能指标和盆底器官脱垂情况无差异。
会阴侧切;盆底肌;盆底功能;阴道前壁膨出;阴道后壁膨出;子宫脱垂;初产妇;阴道分娩
盆底肌肉如一张“吊网”,作为盆底的支持组织将尿道、膀胱、阴道、子宫、直肠等脏器紧紧吊住,进而维持盆底器官于正常位置以便其行使功能。一旦这张“吊网”力量不足,“吊网”内器官无法维持于正常位置,就会出现相应的盆底功能障碍。一般认为,会阴侧切可以预防阴道分娩过程中会阴过度损伤,保护盆底肌肉,减少盆低肌松弛,且容易修补和愈合[1],但近年来研究中发现会阴侧切对盆底功能的影响存在很大的争议,部分研究认为会阴侧切不能降低盆底功能损伤率和盆底功能障碍性疾病发生率[2~4]。本研究比较了接受会阴侧切和未接受会阴侧切的阴道分娩初产妇产后6~8周的盆底功能和盆底器官脱垂发生情况,旨在明确会阴侧切对阴道分娩初产妇盆底功能和盆底器官脱垂的影响。现报告如下。
1 资料与方法
1.1 临床资料 选取2015年1月~2016年12月于郑州大学第三附属医院阴道分娩并于产后6~8周来我院盆底筛查中心复查的1 351例初产妇。入选标准:①初孕、初产、单胎、头位顺产妇;②复查时恶露干净;③排除妊娠;④既往无泌尿生殖系统手术史及泌尿生殖畸形、神经系统疾病病史。纳入本研究的1 351名产妇年龄18~40(27.59±3.10)岁,孕前BMI(20.84±2.99)kg/m2。593例(43.9%)采用了会阴侧切,为观察组,其余758例(56.1%)为对照组。母婴一般情况中观察组母亲年龄、分娩时胎儿体质量、孕周、头围、第二产程长度、缩宫素使用率均明显高于对照组(P均<0.05),裂伤率低于对照组(P<0.05)。
1.2 两组患者盆底功能检查方法 采用广州杉山公司PHENIXU8 盆底功能检测治疗仪表示,检测内容包括:①盆底肌肌力:包括Ⅰ类肌肌力和Ⅱ类肌肌力,分0~5级,2级以下为肌力异常。②盆底动态压。80~150 mmHg为正常,其余为异常。③盆底肌疲劳度:包括Ⅰ类肌疲劳度和Ⅱ类肌疲劳度。正常为0,负值为异常。
1.3 两组患者盆底器官脱垂情况观察方法 由同一医师采用盆腔器官脱垂定量分度法(POP-Q)[7]记录两组患者阴道前壁膨出、阴道后壁膨出、子宫脱垂发生情况。
1.4 统计学方法 采用SPSS21.0统计软件。计数资料组间比较采用χ2检验。用Logistic回归分析校正母亲年龄、分娩时胎儿体质量、孕周、头围、第二产程长度、缩宫素使用率和裂伤率后计算会阴侧切与盆底功能、盆底器官脱垂的相关性。P<0.05为差异有统计学意义。
2 结果
2.1 两组产后盆底功能的比较 产后6~8周观察组Ⅰ类肌肌力异常585例(98.65%)、Ⅱ类肌肌力异常585例(98.65%)、盆底动态压力异常538例(90.71%)、Ⅰ类肌疲劳度异常400例(67.45%)、Ⅱ类肌疲劳度异常399例(67.27%),对照组分别为753例(99.34%)、752例(99.20%)、680例(89.67%)、537例(70.83%)、534例(70.51%)。两组Ⅰ类肌肌力、Ⅱ类肌肌力、盆底动态压力、Ⅰ类肌疲劳度、Ⅱ类肌疲劳度异常率相比P均>0.05。两组Ⅰ类肌肌力、Ⅱ类肌肌力、盆底动态压力、Ⅰ类肌疲劳度、Ⅱ类肌疲劳度异常率相比P均>0.05。用Logistic回归分析校正母亲年龄、分娩时胎儿体质量、孕周、头围、第二产程长度、缩宫素使用率和裂伤率计算会阴侧切和I类肌肌力、Ⅱ类肌肌力、盆底动态压力、Ⅰ类肌疲劳度、Ⅱ类肌疲劳度异常的相关性,结果见表1。会阴侧切是Ⅰ类肌疲劳度异常的保护性因素(P<0.05),但与Ⅱ类肌疲劳度、Ⅰ类肌肌力、Ⅱ类肌肌力、盆底动态压力异常无相关性(P均>0.05)。
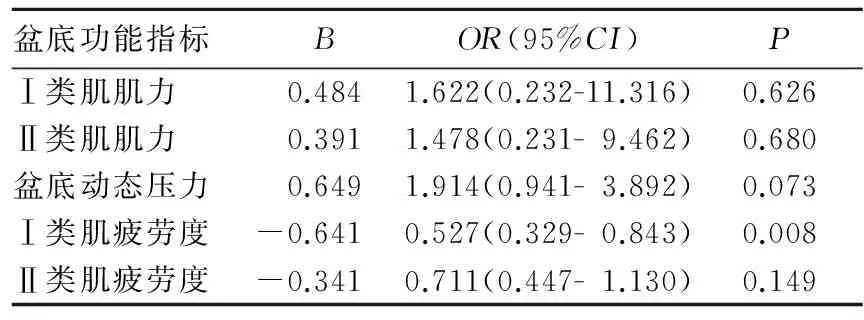
表1 会阴侧切和盆底功能指标相关性的Logistic回归分析结果
2.2 两组产后盆底器官脱垂情况比较 产后6~8周观察组发生阴道前壁膨出557例(93.93%)、阴道后壁膨出 402例(67.79%)、子宫脱垂233例(39.29%),对照组分别为719例(94.85%)、477例(62.93%)、314例(41.42%)。两组阴道前壁膨出、阴道后壁膨出、子宫脱垂发生率相比P均>0.05。用Logistic回归分析校正母亲年龄、分娩时胎儿体质量、孕周、头围、第二产程长度、缩宫素使用率和裂伤率计算会阴侧切和阴道前壁膨出、阴道后壁膨出、子宫脱垂的相关性,结果见表2。会阴侧切和阴道前壁膨出、阴道后壁膨出、子宫脱垂均无相关性(P均>0.05)。

表2 会阴侧切和盆底器官脱垂相关性的Logistic回归分析结果
3 讨论
会阴侧切是为了使胎儿顺利娩出而采取的一种手术方式,滥用情况比较严重,台湾地区的侧切率甚至达到了100%,且发展中国家的侧切率高于发达国家[8]。Yang等[9]研究表明国内的侧切率高达65%-95%。传统观点认为会阴侧切术可以保护盆底肌,避免盆底肌松弛,但越来越多证据表明侧切对盆底肌功能无保护作用[2~4],反而增加了会阴水肿、感染、性交障碍等并发症。近年来,越来越多的国家倡导有指征的行使侧切术[9],降低侧切率。本研究采用会阴侧切的观察组和未采用会阴侧切的对照组母亲年龄、分娩时胎儿体质量、孕周、头围、第二产程长度、裂伤率及缩宫素使用情况有统计学差异。考虑到侧切需要满足一定的指征的情况下才可实施,所以这些因素会和侧切有一定的相关性,但本研究重点不在于这些因素,而在于会阴侧切对盆底功能及盆底器官脱垂的影响,但这些差异会影响结果评价,因此用Logistic回归分析校正了这些混杂因素。
本研究发现产后早期盆底功能异常率极高且观察组与对照组间盆底功能差异无统计学意义,这相关研究[11,12]结果一致,另外研究表明会阴侧切不能完全保护盆底功能,只对I类肌疲劳度有保护功能,这与Hilde等[3]的观点不完全一致。Hilde等[3]认为侧切对盆底功能无保护功能,主要原因可能是国内外检测盆底功能指标有差异所致。李海英等[10]认为会阴侧切对盆底功能的损伤较重,本研究结果也与之不符,可能与两个研究样本量的差异有关。本研究结果显示会阴侧切没有降低盆底器官脱垂的发生率。本研究结论同最初认为的侧切可以保护盆底肌肉,减少盆低肌松弛[1]的观点不一致,可能与早期检测方案落后,病例数较少有关。
本研究优势的研究对象为初孕初产妇,避免了既往妊娠、分娩对结果的影响,且本研究通过Logistic回归分析校正了两组间具有差异的影响因素,使结果更加可靠。综上所述,阴道分娩会不同程度的影响盆底肌功能,会阴侧切不能完全保护盆底肌、对盆底器官脱垂的发生率无影响。因此,我们应该结合会阴情况,严格掌握会阴切开指征,避免指征外、不必要的会阴侧切,且应该延长随访时间,进一步明确侧切对盆底功能及盆底器官脱垂的影响。
[1] Delancey JO. Structural support of the urethra as it relates to stress incontinence: the hammock hypothesis[J]. Am J Obstet Gynecol, 1994, 170(6): 1713-1720.
[2]Klein MC, Kaczorowski J, Robbins JM, et al. Physicians′ beliefs and behaviour during a randomized controlled trial of episiotomy: consequences for women in their care[J]. Can Med Assoc J, 1995, 153(6):769-779.
[3]Sartore A, Seta F. The Effects of mediolateral episiotomy on pelvic floor function after vaginal delivery[J]. Obstet Gynecol, 2004,103(4): 669-673.
[4] Bo K, Hilde G, Tennfjord MK, et al. Does episiotomy influence vaginal resting pressure, pelvic floor muscle strength and endurance, and prevalence of urinary incontinence 6 weeks postpartum[J]. Neurourol Urodyn,2017, 36(3): 683-686.
[5] Handa VL, Blomquist JL, McDermott KC, et al. Pelvic floor disorders after vaginal birth: effect of episiotomy, perineal laceration, and operative birth[J]. Obstet Gynecol, 2012, 119(2): 233-239.
[6] 朱兰、郎景和.女性盆底学[M].北京:人民卫生出版社,2008:87.
[7] Bump RC,Mattiason A,Bo K,et al.The standardization of terminology of female pelvic organ prolapse and pelvic floor dysfunction[J].Am J Obstet Gynecol,1996,175(1):10-17.
[8] Graham ID, Carroli G, Davies CJ, et al. Episiotomy rates around the world: An update[J]. Birth, 2005.32(3):219-223.
[9] Yang X,Zang HX,Yu HY,et al.The prevalence of fecal incontinence and urinary incontinence in primiparous postpartum Chinese women[J].Eur J Obstet Gynecol Repred Biol,2010,152(2):214-217.
[10] American College of Obstetricians and Gynecologists. ACOG practice bulletin number 71 episiotomy clinical management guidelines for obstetrician-gynecologists[J]. Obstet Gynecol, 2006,107(4):957-962.
[11] 王忠民,石冲.会阴侧切对盆底功能的近期影响[C].大连医科大学,2013.
[12] 李洪伟.初产妇分娩时会阴侧切和会阴自然裂伤对盆底功能的影响[J].世界最新医学信息文摘,2015,15(2):47-48.
[13] 张月,张洁,韩萍,等.会阴侧切对产后女性盆底功能的近期影响[J].现代妇产科进展,2015,24(6):456-458.
[14] Sarore A,Seta F,Maso G,et al.The effects of mediolateral episiotomy on pelvic floor function after vaginal delivery[J].Gynecol Obstet,2004,103(4):669-673.
[15] 李海英、王忠民、吴晓爽等.会阴侧切对女性盆底功能的近期影响[J].中国实用妇科与产科杂志,2013,29(5):377-380.
10.3969/j.issn.1002-266X.2017.35.017
R711.5
B
1002-266X(2017)35-0053-03
2017-05-24)
国家自然科学基金青年项目(81300469)。
