儿科中心静脉导管移除的最佳证据应用
2017-09-20,,,
, , ,
儿科中心静脉导管移除的最佳证据应用
傅唯佳,金芸,顾莺,张慧文
[目的]建立切实有效的儿童中心静脉导管维护的培训方案,提高护士依据证据进行中心静脉维护的执行力及相关知识知晓率,避免因导管移除不当导致的相关并发症的发生。[方法]遵循JBI循证护理中心的临床证据实践应用系统(JBI-PACES)的标准程序,包括证据应用前基线审查、证据的临床应用和证据应用后的再审查,在JBI在线临床治疗及护理证据网络(COnNECT+)数据库中获取中心静脉置管移除的相关证据并制定相应审查标准,分析每条证据应用存在的障碍因素并拟定可获得的解决方法。以护士对每条审查标准的执行率评价证据应用的有效性。[结果]证据应用前后纳入192例次接受中心静脉导管的患儿,参与质量审查的护士30人。第1轮质量审查后,基线审查中第1条体位的标准执行率由证据应用前的12.5%升至75.0%;第2条查看血小板计数在证据应用后护士执行率达到33.0%;第3条Valsalva呼吸指导在证据应用后护士执行率达到40.0%;第4条检查导管完整性执行率由基线审查84.3%上升至93.0%,第5条应用闭合性敷料和第6条细菌培养执行率均为100.0%。第2轮质量审查后,第2条查看血小板计数在证据应用后护士执行率达到95.0%;第3条Valsalva呼吸指导在证据应用后护士执行率达到93.0%,其余4条执行率均达到100.0%。[结论]儿科中心静脉置管移除最佳证据的临床应用,可规范护士移除中心静脉导管的护理行为,并提高临床护理质量。
儿科;循证护理;最佳证据;中心静脉导管;拔管;空气栓塞;并发症
随着临床医学的不断发展,中心静脉导管(central venous catheter,CVC)在临床得到了广泛应用,已成为重症监护病房最常见的用药途径,但随之而来的风险也不容忽视,导管移除相关的并发症虽然罕见,但却致命。Kim等[1]提出了中心静脉拔管综合征这个概念,一些病人在移除中心静脉导管后出现了难以用病情解释的心律失常、昏迷、呼吸衰竭和休克等症状,并认为导管移除后的空气栓塞为主要原因。国内也有学者报道了6例中心静脉导管移除后导致的空气栓塞[2]。在移除中心静脉导管时病人的体位不当会造成空气栓塞,且较多发生在病人取坐位或半卧位时,可能是因为当静脉穿刺的位置高于心脏水平时,导管拔出致穿刺点开放,空气便会夹带入静脉导管内,形成空气栓塞,导致病人心肺功能障碍甚至死亡[3]。另外,导管移除时深吸气,拔管后立即咳嗽、打喷嚏、穿刺点使用非密闭性敷料覆盖也是发生空气栓塞的因素。中心静脉导管移除不当的另一些并发症包括拔除时的导管断裂、凝血功能异常导致拔管后出血不止形成血肿以及静脉血栓等。尽管陆续有文献报道因中心静脉导管移除不当引起的相应并发症,但临床对此并未引起足够的重视[4]。在现行的许多操作性的指南和实践标准中较多见的是关于中心静脉留置和留置完毕后维护的标准,许多临床的医护人员也认为拔除导管是一个很简单的动作,它的重要性往往被忽视。事实证明正是这样一个简单的动作,由于缺少相应的证据推广和对临床医护人员的培训,越来越多的因导管移除不当产生的一系列并发症已经在临床显现,并严重危及到了病人的生命。因此,有学者提出希望在现行的中心静脉实践指南中加入中心静脉导管移除的步骤,使之更完善[5]。本研究将中心静脉导管移除的最佳证据应用于儿科临床护理工作,旨在促进护士依据循证护理实践进行护理实践的行为,提高中心静脉导管移除的护理质量。
1 对象与方法
1.1 对象 本次证据应用的临床场景为上海市某三级甲等综合性儿童医院心脏监护室,证据应用前后分别纳入接受中心静脉导管穿刺的心胸外科疾病患儿192例次和临床责任护士30名。
1.2 研究方法 遵循澳大利亚Joanna Briggs Institute(JBI)的最佳证据临床应用程序,于2016年4月—2016年11月,使用JBI在线工具“临床证据实践应用系统(Practical Application of Clinical Evidence System,PACES)”及“临床转化系统 (Getting Researchinto Practice,GRIP)”进行审查,分为证据应用前的基线审查、证据临床应用和证据应用后再审查3个阶段。本研究进行了两轮证据应用后再审查,充分强化护士对审查标准的执行率。
1.2.1 证据应用前的基线审查
1.2.1.1 确定临床问题 基于循证的中心静脉导管移除的最佳证据是否与现行的临床实践相符合。
1.2.1.2 组建证据应用项目小组 小组成员共6人,来自JBI循证护理中心的导师1人,项目质量控制及协调;接受过临床实证应用项目系统培训的组长1人,项目协作者、查找证据、书写计划、设计审查、教育实施、设计调查表、数据分析及撰写报告;证据实施所在病区的护士4人,包括护士长、专科护士、科研护士及骨干护士各1人,分别负责相关部门及人员沟通、项目实施及反馈、护士培训和数据收集等。
1.2.1.3 获取证据 检索JBI在线临床治疗及护理证据网络(Clinical Online Network of Evidence for Care and Therapeutics,JBI COnNECT+)数据库,并获得关于中心静脉导管移除的证据总结及最佳实践推荐意见[5-6]。推荐意见汇总如下:①拔管时病人应平卧以免发生空气栓塞(B级推荐);②拔管之前应监测病人血小板计数,保证血小板计数>50×109/L且凝血酶原时间的国际标准化比值(INR)<1.5(B级推荐);③移除导管时病人应做Valsalva动作或屏住呼吸防止空气进入(B级推荐);④拔管后应仔细检查以确保移除的导管完整(B级推荐);⑤拔管后应在静脉切开处施加压力并置闭合性敷料以避免空气栓塞(B级推荐);⑥如果因疑似感染而拔管,导管尖端应剪下并送细菌培养(B级推荐)。
1.2.1.4 确定基于证据的审查标准 根据JBI证据推荐级别(2010版)[7],A级推荐为证据有力支持可以应用,B级推荐为证据中度支持考虑应用,C级推荐为证据不支持。采纳上述证据中所有B级推荐的证据,并转化为审查标准共6条:标准1为每次操作前安置中心静脉拔管病人于平卧位;标准2为每次操作前确认病人血小板计数>50×109/L且INR<1.5;标准3为每次移除导管时病人应做Valsalva动作或屏住呼吸防止空气进入;标准4为每次拔管后仔细检查导管完整性;标准5为每次拔管后在静脉切开处施加压力并置闭合性敷料以避免空气栓塞;标准6为疑似导管相关性血流感染病人拔管后,导管尖端细菌培养。
1.2.1.5 确定适合审查标准的数据收集方法 根据每条审查标准的特点,选择科学、可行的数据收集方法。①现场观察法:采用单盲法由质量审查小组中的固定人员观察护士行为,包括是否取平卧位(标准1)、是否确认血小板计数(标准2)、是否给予Valsalva呼吸指导(标准3)、是否检查导管完整性(标准4)、是否用闭合性敷料(标准5)、是否给疑似感染者做培养(标准6)。②结果质量审核:由病区专科护士和护士长每天审查护士对中心静脉导管移除行为的结果质量,包括上述6个标准。③护士访谈:补充收集护士是否执行了6个标准。
1.2.1.6 实施证据应用前的基线审查 2016年5月16日—6月16日,复旦大学附属儿科医院心脏监护室的30名护士及64例次接受中心静脉导管移除的患儿纳入基线审查。按上述资料收集方法由课题组专人逐条进行质量审查。将审查结果输入JBI临床证据实践应用系统(JBI-PACES)。
1.2.2 证据的临床应用 2016年6月17日—7月27日,根据JBI临床证据实践应用系统,将证据融入实践程序,包括以下步骤:①根据证据应用前的审查结果,了解护士中心静脉导管移除行为对基于证据审查标准的依从性;②分析依从性不佳的原因和障碍;③寻求可获取的资源如政策支持和培训资源等;④将现有的护理证据融入实践变革过程中,促进护士行为的转变。护士对证据应用依从性不佳的原因及实践变革的对策包括以下几个方面。
1.2.2.1 流程不健全 现行的《中心静脉导管维护护理常规》中缺乏“中心静脉导管移除”的相关规定。采取的对策为以所获证据为标准,在《中心静脉导管维护护理常规》中增加“中心静脉导管移除”的相关内容,并对护士进行培训,使用培训后测试和晨间提问的方法来确认培训效果并持续督查护士对新常规的依从性。
1.2.2.2 护士缺乏相关知识 ①护士不知晓在移除导管前需要评估的血小板确切计数。采取的对策为移除导管前需有明确的医嘱,并与专科医生共同查阅患儿血常规及凝血指标。②护士不知晓Valsalva动作指导。采取的对策为通过相应文献介绍的Valsalva方法对护士施以培训,对于无法呼吸配合的新生儿及婴儿则在患儿呼气相时移除导管;对于婴幼儿则在移除导管时给予吹风车、吹卷口哨游戏;对于学龄前、学龄儿童则给予Valsalva呼吸指导。
1.2.2.3 硬件设施不完备 在治疗车上添置分隔明显的闭合性敷料储纳盒,并在病房定点放置风车和吹卷口哨等物品,强化并便于护士取用。
1.2.2.4 医护沟通不良 先由护士长和专科护士与科室医生进行沟通,推进医生开具导管移除相关医嘱,以及同责任护士共同查看病人的血常规和凝血指标。
1.2.3 证据应用后的再审查
1.2.3.1 第1轮证据应用后的再审查 经过5周的证据应用与实践变革,于2016年7月27日—8月27日,纳入与证据应用前审查相同的样本量(病区的30名护士及64例次接受中心静脉导管移除的患儿),使用同样的工具,以同样的方法收集资料,并将审查结果输入JBI-PACES系统。
1.2.3.2 护士行为转变障碍因素分析及措施改良 第1轮的质量审查结果显示,护士对标准2和标准3的执行率仍然较低,分析原因如下:①审查标准2不适用于临床情境,基于心脏专科疾病的特殊性,研究小组对审查标准进行修改,将审查标准2改为“评估病人有无穿刺处渗血和全身有无出血点”;②培训不到位,护士虽然知晓审查标准3的理论知识,却无法正确对患儿进行Valsalva呼吸指导,少部分护士无法判断新生儿及婴儿的呼气相,研究组采用床旁及视频示教的方法进一步强化护士培训;③操作时信息遗漏,护士反映临床工作繁忙时,会遗漏1条或2条审查标准,为减少护士工作负担和压力,研究组制作形象简易的提示牌,并将其置于科室醒目位置,便于强化护士记忆。
1.2.3.3 第2轮证据应用后的再审查 于2016年10月9日—2016年11月9日开始第2轮证据应用后的再审查,纳入与证据应用前审查相同的样本量(病区的30名护士及64例次接受中心静脉导管移除的患儿),使用同样的工具,以同样的方法收集资料,并将审查结果输入JBI-PACES系统。
1.3 评价方法 护士对基于循证的中心静脉导管移除证据的依从性:以每例中心静脉导管移除操作为1个样本,审查护士执行中心静脉导管移除时每条标准的执行情况,符合审查标准计为“是”,不符合计为“否”,计算护士行为符合标准的百分比。
1.4 统计学方法 以频数和例数对资料进行描述性分析护士在证据应用前后对审查标准的依从性。
2 结果
第1轮护士在各项审查指标的执行率均有提高,但护士在“标准2”和“标准3”的执行率仍然较低,均不超过50%;第2轮护士在各项审查指标的执行率均有明显提高,护士在各标准的执行率均超过90%。见表1。所有患儿均未出现穿刺点渗血、空气栓塞、中心静脉导管不完整现象,导管尖端培养显示患儿无导管相关性感染发生。
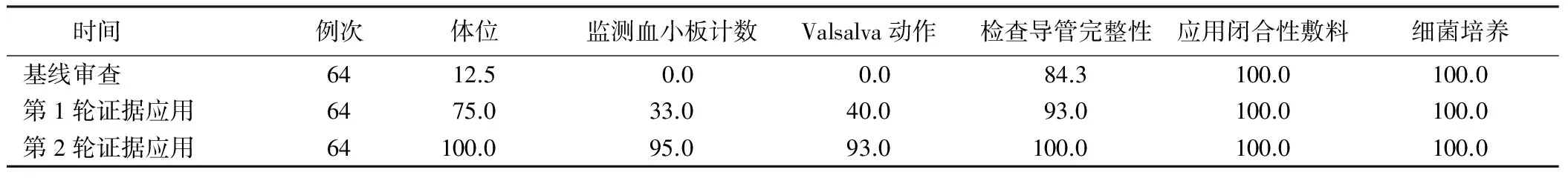
表1 证据应用前后护士对中心静脉导管移除证据的执行率 %
3 讨论
3.1 证据应用的临床意义、可行性和适宜性 本次证据应用项目共纳入JBI关于中心静脉导管移除实践标准6条,在利益相关人群对6个实践标准讨论后一致认为具有很高的临床意义,能有效避免中心静脉导管移除后患儿所面临的并发症风险。儿科心血管监护室需要商榷。通过基线调查后,对执行情况较差的3条标准“每次操作时安置中心静脉拔管病人于平卧位”“每次操作前确认病人血小板计数>50×109/L,INR<1.5”“护士接受Valsalva动作的相关培训/指导病人行Valsalva动作,或屏气时移除导管”进行了详细的障碍因素分析,将证据本土化,经过1轮评价,取得了良好的效果。因此6条实施标准其可行性和适宜性均能符合儿科心血管监护室临床情景。
3.2 护士依从性及病人结局改变 护士在培训过程中逐渐明确各项审查指标的概念和临床意义,并逐渐熟练应用于中心静脉导管拔管的实际操作中。本研究结果显示:实施证据应用前12.5%护士在拔管前置患儿予平卧位,至两轮审查后,护士在体位改变方面的执行率达到100.0%;实施证据应用前,护士在拔除中心静脉导管前不查看患儿的血小板计数情况,第1轮审查后,33.0%的护士在拔管前会关注患儿的凝血情况;实施证据应用前,护士在拔管前不指导患儿进行Valsalva呼吸训练,护士明确Valsalva呼吸训练的方法和意义后,第1轮审查结果中40.0%的护士开始执行该项指标。整体而言,护士在证据应用过程中的依从性逐渐提高。在第1轮的证据应用过程中,护士初次接触循证证据活动以及证据应用的概念,对于整个证据应用过程比较陌生,初次被告知移除中心静脉导管的注意点,护士对拔除中心静脉导管前的患儿体位改变、查看血小板计数以及Valsalva呼吸训练方面缺乏认识,通过知识培训,护士对拔管的安全性知识有了深刻的认知,但是在行为方面仍然缺乏训练,尤其对Valsalva呼吸训练不熟悉。大量信息的冲击及行为的改变给护士带来心理上的压力,使护士存在排斥心理,加上工作忙碌,也使护士改变行为的意识比较薄弱。同时,在最初实施证据应用时,我科主要通过业务学习、纸质信息和早会传达的方式对护士进行理论培训;操作培训采用先培训各组组长,再由组长培训组员的方式,这样的培训方式可能会导致信息传达不到位以及操作的不规范,使护士在执行过程中的信息获得不一致。虽然已经制定了中心静脉导管拔除的标准流程,但第1轮的审查结果中护士的依从性并不理想,提示需要进一步改善流程细节。进一步征询护士的意见及建议后,在第2轮的审查过程中将拔除中心静脉导管的流程放置于护士易看到的地方,并制作形象的卡片,以提示护士拔除中心静脉导管的注意点,同时拍摄操作视频并通过微信平台传达给大家,让护士更直观地去学习。同时,经过第1个阶段的培训,护士们已经认识到规范拔除中心静脉导管的重要性,并在长时间的行为适应下,以及专科护士随时抽检的监督下,很快适应了行为模式的改变。因此,第2轮的审查结果显示护士的依从性较高,操作的执行率均达到90%以上。在证据应用的整个过程中,所有患儿均未出现穿刺点渗血、空气栓塞、中心静脉导管不完整,所有导管尖端培养也均显示患儿无导管相关性感染发生。规范的拔管流程可以预防和遏制致命并发症的发生,避免医源性不良事件的发生。同时,患儿在游戏中完成导管移除,减少孩子的恐惧感,提高了满意度。
3.3 护理系统的改变 为了使证据应用的结果具有可持续性,本研究进一步将审查指标进行流程化和系统化,将导管移除步骤加入中心静脉护理流程中,使整套护理流程更明确和完整,同时将导管移除整合入中心静脉维护培训体系。为了确保护士的操作执行率,建立导管移除提示卡,不需要护士背诵,所要掌握的流程可以在提示卡中获得,使证据应用更加清晰和便捷;完善了静脉治疗车内的相关物品如无菌敷料等,使护士取用更加便捷。
3.4 证据、情景因素之间的裁剪和调试 本研究共获得6项审查指标,依据目前临床情况,对所有中心静脉置管的患儿均进行导管尖端的培养,所有护士在拔除中心静脉置管后均会用无菌纱布按压穿刺点,至穿刺点无出血时用无菌敷料覆盖,因此这两项指标的执行率在证据应用前均为100%,故不是此项目的实施重点。由于专科的特殊性,大部分患儿均为半卧位状态,这就要求护士在拔除静脉导管前主动改变患儿的体位于平卧位,该操作简单易行,可以完全实施。对于拔除静脉导管前病人的血小板计数>50×109/L、INR<1.5这条标准,进行了适当的调整,主要因为因专科疾病需求可能使用肝素钠等抗凝药物,可能使患儿凝血相关指标不能达到要求,但是只要患儿无凝血功能障碍,无全身出血点,仍可以移除中心静脉,因此,将该项指标调整为拔除中心静脉导管前观察患儿有无全身散在出血点,这样的调整更加符合临床情景,也更具有可操作性。针对移除导管时病人应做Valsalva动作或屏住呼吸防止空气进入这条标准,因为Valsalva动作或屏住呼吸这样的行为需要患儿的配合,但是临床中有很多患儿因为年龄较小无法配合操作,因此进行如下调整及细化:对于新生儿及小婴儿,要求护士观察患儿呼吸状况,并在呼气时移除导管;对于幼儿,指导其吹风车或吹哨子使其处于呼气状态,易于护士抓准时机移除导管;对于较大可以沟通的患儿,指导进行吸气、呼气、屏气训练,护士可在患儿屏气状态下移除导管,这样的调整可以明确护士的具体操作行为,利于方案的实施。
4 小结
第1轮证据应用后,护士对基于循证的中心静脉导管移除证据的执行率均有所提高,但仍然没有达到预期目标,进一步改善流程细节,开展第2轮审查。该证据应用项目的实施,使护士认识了解了证据应用,从无到有,从有到精,带领团队真正进入循证领域,使临床操作流程更加规范化和科学化,使患儿在接受治疗中更加安全。同时,该项目的实施训练了护士的临床评判性思维,促进了团队合作精神,拓展了知识领域。但是,由于团队初次接触循证应用项目,经验不足,在证据的理解方面把控度不够,证据源于成人领域相关研究,在儿科专科临床实施过程中存在一定局限。在今后的工作中可以将循证思维引入临床各项实践操作中,以达到护理操作行为的科学化。
[1] Kim DK,Gottesman MH,Forero A,etal.The CVC removal distress syndrome:an unappreciated complication of central venous catheter removal[J].American Surgeon,1998,64(4):344-347.
[2] 李怀兰.颈内静脉置管拔管后致脑空气栓塞患者的护理[J].护理学杂志(外科版),2009,24(12):38-39.
[3] Debra A,Carol S.Preventing air embolism when removing CVCs:an evidence-based approach to changing practice[J].Med Surg Nursing,2003,12(4):223-228.
[4] 李金林,曹权.深静脉导管拔除意外综合征病例报道及文献复习[J].临床肺科杂志,2010,15(2):281-282.
[5] Mark T,Keegan,M.Removal of central venous catheters[J].Anesthesiology,2012,117:911-925.
[6] Kylie P.Evidence summary:Central Venous Access Device (CVAD):removal[J].The Joanna Briggs Institute EBP Database,2016,1:1-6.
[7] 胡雁.循证护理学[M].北京:人民卫生出版社,2012:160-161.
(本文编辑苏琳)
Applicationofbestevidenceofpediatriccentralvenouscathetersremoval
FuWeijia,JinYun,GuYing,etal
(Children’s Hospital of Fudan University,Shanghai 200233 China)
Objective:To establish the training program for effective maintenance in children with central venous catheter,so as to improve nurses’implementation on central venous maintenance based on evidences and their awareness rate of related knowledge,so as to avoid related complications caused by incorrect catheter removal.Methods:The standard practice of Practical Application Clinical Evidence System(PACES) in JBI evidence-based care center was followed,including the baseline review before evidence application,clinical application of evidences,and reexamination after the application of evidences.The relevant evidences of the central venous catheter removal were obtained,and to formulate the corresponding examination standards in the JBI Clinical Online Network of Evidence for Care and Therapeutics(COnNECT+) database,to analyze the existing obstacle factors in each evidence apply and drawing up the available solutions.The effectiveness of the evidence application was evaluated in terms of the rate of implementation of each review standard by the nurses.Results:Before and after the application of the evidences,a total of 192 children with central venous catheterization were enrolled,and 30 nurses participated in the quality examination.After the first round of quality reviews in baseline review,first,the execution rate of position standard increased to 75.0% from 12.5% before the evidences were applied.Second,the executive rate of checking platelet count after the application of evidences reached 33.0%.Third,the executive rate of Valsalva breathing instructions after the application of evidences reached 40.0%.Fourth,the executive rate of checking catheters integrity increased from 84.3% to 93.0%.Both fifth and sixth,the execution rate of both closed dressings application and bacterial cultures was 100.0%.After the second round of quality review,the execution rate of checking platelet count reached to 95.0%.Third,the execution rate of Valsalva breathing instructions reached 93.0%.The execution rate of the remaining 4 items reached 100.0%.Conclusions:The clinical application of the best evidences for best evidence of pediatric central venous catheters removal could regulate nurses’care behaviors of central venous catheter removal and improve the quality of clinical care.
pediatrics;evidence-based nursing;best evidences;central venous catheter;extubation;air embolism;complications
2016年复旦大学临床护理特色专科建设项目,编号:FNSF201601。
傅唯佳,护师,本科,单位:200233,复旦大学附属儿科医院;金芸、顾莺(通讯作者)、张慧文单位:200233,复旦大学附属儿科医院。
信息傅唯佳,金芸,顾莺,等.儿科中心静脉导管移除的最佳证据应用[J].护理研究,2017,31(27):3388-3392.
R473.72
:Adoi:10.3969/j.issn.1009-6493.2017.27.011
:1009-6493(2017)27-3388-05
2017-02-06;
2017-08-21)
