结肠癌术后肝转移危险因素回顾性分析
2017-09-18余玲玲奉林许丽华
余玲玲 奉林 许丽华
结肠癌术后肝转移危险因素回顾性分析
余玲玲 奉林 许丽华
目的对结肠癌术后肝转移的危险因素进行分析。方法回顾性分析我院2014年1月—2016年12月行结肠癌术的患者120例的临床资料。采用多因素Logistic回归分析结肠癌术后肝转移的危险因素。结果本组术后发生肝转移的结肠癌患者共36例,经单因素及多因素Logistic回归分析后,显示病程、侵犯脉管、乳头状腺癌、淋巴结转移、淋巴结清除数目与术后肝转移密切相关(P<0.05)。结论结肠癌术后肝转移的危险因素较多,应重点关注相关危险因素,并采取针对性措施进行干预,以此提高患者的生存质量。
结肠癌;术后肝转移;危险因素
结肠癌是临床常见的消化道恶性肿瘤,其发病率逐渐升高,仅次于肺癌和胃癌,占恶性肿瘤的第3位[1]。临床上,根治性切除术是治疗结肠癌的有效方法,但术后容易发生肝转移,发生率占20%~25%,可对患者的生存质量造成严重影响[2]。因此,针对术后肝转移的危险因素,能够有效进行术后肝转移的预防和治疗。本次研究以我院2014年1月—2016年12月行结肠癌术的患者作为研究对象,对术后肝转移的危险因素进行回顾性分析,旨在为术后肝转移的防治提供依据,现将结果报道如下。
1 资料与方法
1.1 一般资料
回顾性分析我院2014年1月—2016年12月行结肠癌术的患者120例的临床资料。其中,男68例、女52例;年龄为40~78岁,平均年龄为(64.8±5.6)岁。其中,术后肝转移者36例,未发生肝转移者84例,将其分别纳入转移组和无转移组。所有研究对象均签署知情同意书,并符合如下标准:病理诊断明确为I~III期结肠癌;手术治疗前无远处转移,未行新辅助化疗;行结肠癌根治术的相关手术资料完整。
1.2 方法
收集120例研究对象的手术资料,包括性别、年龄、瘤灶部位、分化程度、术前血清癌胚抗原(CEA)水平、有无淋巴结转移、清除淋巴结数目等,对其进行回顾性调查分析。术后实施随访,全组无一例病例失访;术后随访主要进行腹部CT检查,有症状者做进一步相关检查。
1.3 统计学方法
采用SPSS 19.0软件对数据进行分析处理,计数资料以率表示,采用χ2检验,多因素Logistic回归分析术后肝转移的危险因素,以P<0.05表示差异具有统计学意义。
2 结果
2.1 单因素分析
对转移组和无转移组患者的相关临床资料进行检验,结果显示:两组患者的病程≥6个月、分化程度、组织学分型、淋巴结转移、侵犯脉管、清除淋巴结数目<12枚、术前CEA水平>5 mmol/L比较,差异均具有统计学意义(P<0.05),说明上述7项是影响结肠癌术后肝转移的重要因素,见表1。
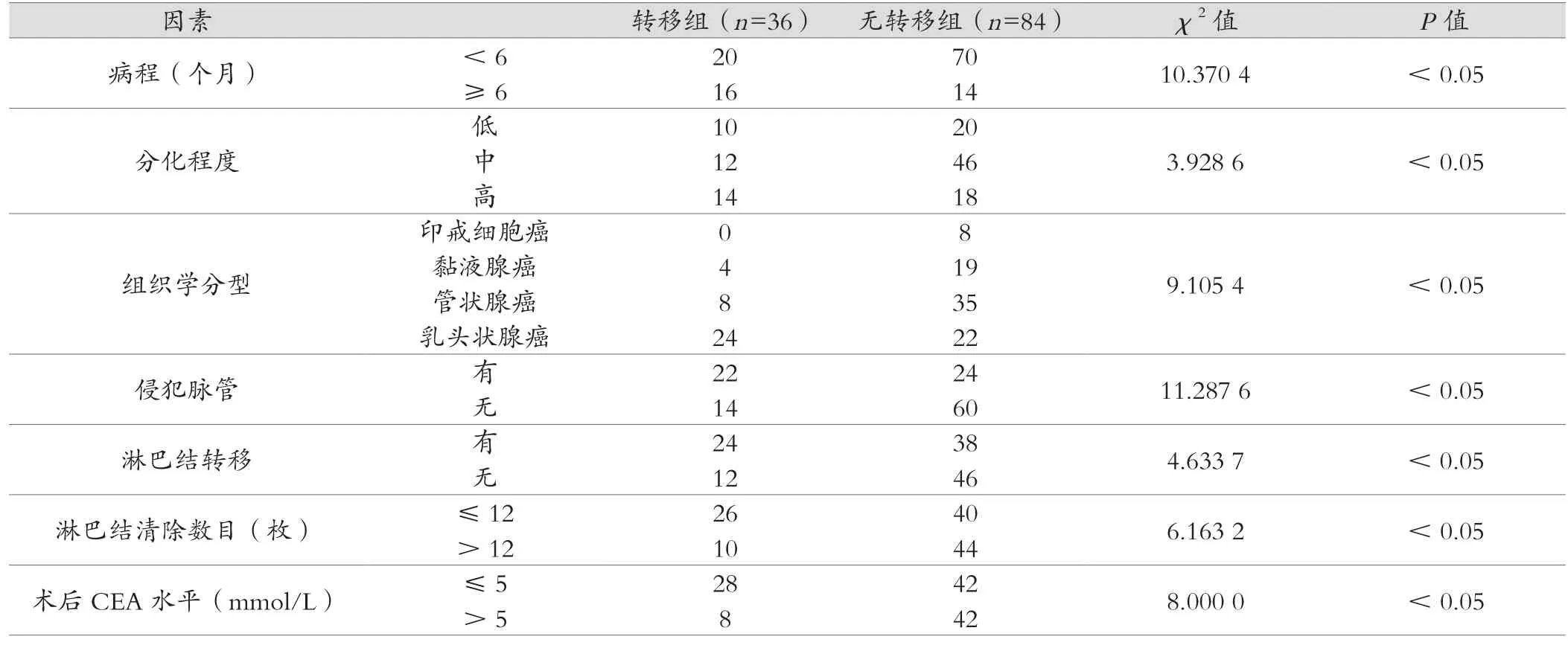
表1 单因素分析结果
2.2 多因素Logistic回归分析
多因素Logistic回归分析结果显示:病程、淋巴结转移、侵犯脉管、淋巴结清除数目、组织学分型是结肠癌术后肝转移的危险因素(P<0.05),见表2。
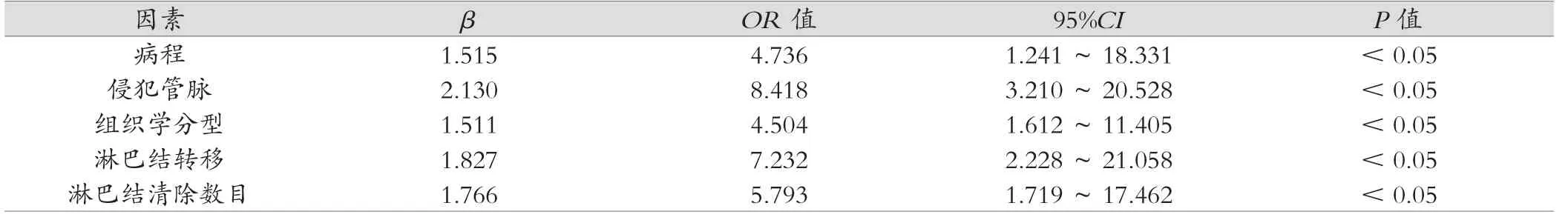
表2 多因素Logistic回归分析
3 讨论
了解结肠癌术后肝转移的危险因素,针对相关因素进行有效干预,对防治术后肝转移、提高患者生存质量具有重要意义[3]。本次研究发现,病程、淋巴结转移、侵犯脉管、淋巴结清除数目、组织学分型与结肠癌术后肝转移有显著的相关性(P<0.05),提示术后肝转移发生的危险因素为病程≥6个月、淋巴结出现转移、淋巴结清除数目<12枚、侵犯脉管及乳头状腺癌。本研究发现,病程≥6个月患者术后肝转移的风险较高,发病至手术的时间越长,瘤灶进展程度就越大,结肠癌术后部分肿瘤细胞仍可以形成肝脏微小转移灶,因而术后容易导致肝转移发生。目前,临床公认淋巴结取检数目≥12枚是反映淋巴结转移情况的重要标准[4]。取检数目不足12枚的患者术后容易发生肝转移,因此淋巴结清除数目也是术后肝转移发生的危险因素之一,说明尽可能增加淋巴结清除数目,一定程度上可以减少术后肝转移的发生。淋巴结转移和侵犯脉管是术后肝转移的影响因素,淋巴结转移和侵犯脉管阳性者术后肝转移的概率较大,主要是肿瘤细胞多侵犯淋巴结、淋巴管等结构,形成癌栓或微转移后可发展为远处转移。大量研究报道指出[5],肿瘤侵犯血管与微转移密切相关,可对患者的预后产生一定影响;淋巴结转移者肿瘤细胞的克隆能力强,其在血液循环及淋巴系统中的传播,是术后发生肝转移的重要原因。另外,研究还发现,肝脏的Kupffer细胞不容易吞噬乳头状腺癌细胞,肝脏中残存的乳头状腺癌会促使术后发生肝转移[6-10],且乳头状腺癌术后肝转移的几率与非乳头状腺癌相比更高,由此说明乳头状腺癌也是结肠癌术后肝转移的危险因素。
综上所述,针对结肠癌术后肝转移的危险因素,应采取有效措施积极进行预防和治疗,以便改善结肠癌手术患者的生活质量。
[1] 黄河,罗恩. 青年结肠癌患者术后肝转移的危险因素分析[J]. 中国医药导报,2015,12(24):26-29.
[2] 陈红卫. 晚期结直肠癌肝转移临床介入治疗体会[J]. 中国卫生标准管理,2016,7(10):26-27.
[3] 缪巍. 结肠癌伴同时性肝转移手术治疗及预后调查[J]. 现代预防医学,2011,38(7):1394-1395,1397.
[4] 谭军塘. 结肠癌伴肝转移同期切除影响预后相关因素分析[J]. 医学信息,2015,28(26):81.
[5] 梁良,罗树春,赵煜,等. 结肠癌术后肝转移危险因素回顾性分析[J]. 中华肿瘤防治杂志,2015,22(10):792-795.
[6] 袁合林,唐帆,黄桂林. 结肠癌根治术后肝转移的相关因素分析[J]. 临床和实验医学杂志,2013,12(20):1667-1668,1670.
[7] 林琳,王伟,钱小军,等. 结肠癌肝转移靶向治疗的临床观察[J].肝胆外科杂志,2016,24(6):458-461.
[8] 葛宝健,张健飞,蔡琳,等. 结肠癌肝转移的腔隙学研究[J]. 医学与哲学,2015,36(20):75-77.
[9] 朱巍莹,张学利,陈宗祐,等. 小鼠结肠癌肝转移模型的建立及其活化肝星状细胞的表达[J]. 复旦学报(医学版),2010,37(3):274-277.
[10] 付蕾,李潜,温一阳,等. 多烯紫杉醇与TACE方案联合化疗治疗结直肠癌肝转移疗效观察[J]. 中国继续医学教育,2016,8(30):141-142.
Retrospective Analysis of Risk Factors for Postoperative Liver Metastasis of Colon Cancer
YU Lingling FENG Lin XU Lihua Department of Medical Oncology, Suzhou Science & Technology Town Hospital, Suzhou Jiangsu 215163, China
ObjectiveTo analyze the risk factors of postoperative liver metastasis in colon cancer.MethodsThe clinical data of 120 patients with colon cancer from January 2014 to December 2016 in our hospital were analyzed retrospectively. Multivariate Logistic regression analysis was used to analyze the risk factors of liver metastasis after colon cancer surgery.ResultsThere were 36 cases of colon cancer with liver metastasis after operation. Univariate and multivariate Logistic regression analysis showed that the course of disease, the invasion of vascular, papillary adenocarcinoma, lymph node metastasis and the number of lymph node clearance were closely related to postoperative liver metastasis (P< 0.05).ConclusionThere are many risk factors for postoperative liver metastasis of colorectal cancer, and the relevant risk factors should be focused on and the targeted measures should be taken to improve the quality of life.
colon cancer; postoperative liver metastasis; risk factors
R734
A
1674-9316(2017)18-0046-03
10.3969/j.issn.1674-9316.2017.18.021
苏州科技城医院肿瘤内科,江苏 苏州 215163
余玲玲
