我国老年人医疗服务利用的影响因素
2017-09-15李云蕾
李 云 蕾
(中国社会科学院 人口与劳动经济所,北京 100000)
我国老年人医疗服务利用的影响因素
李 云 蕾
(中国社会科学院 人口与劳动经济所,北京 100000)
利用CHARLS 2011年全国基线调查数据,借鉴Andersen的医疗服务利用模型,实证分析我国60岁以上老年人医疗服务利用的影响因素,分别考察城镇和农村老年人在门诊和住院服务利用的不同行为模式。结果表明,在门诊利用上,健康状况和城乡差异是影响就诊概率和门诊支出的显著因素;在住院利用上,个人收入和地区差异显著影响老年人住院概率和支出。因此,医疗卫生政策应致力于提高老年人疾病认知和慢性病防治能力;关注城乡以及地区之间的医疗资源分布;以低收入高龄老人作为政策主要作用对象,对符合政策规定的低收入老年人给予补贴。
老年人; 医疗服务; 两部门模型
一、引言
2010年第六次人口普查数据显示,我国60岁及以上老年人口占总人口的13.3%,到2015年的全国1%人口抽样调查时,这一比例上升至16.2%,老年人口规模超过2.2亿。根据联合国标准,我国进入了快速老龄化时期。在经济尚不发达、社会保障尚不完善的背景下,快速老龄化带来了健康、养老、医疗等一系列问题。根据2003年、2008年和2013年的国家卫生服务调查数据,65岁及以上老年人两周患病率逐步上升,分别为33.8%、46.6%、62.2%,为全体居民两周患病率的2.3~2.5倍。随着老年人医疗服务需求的增加,研究老年人医疗服务利用的影响因素,将有助于更好地满足老年人的医疗需求,进一步推动医疗体制改革。
Andersen[1]于1968年提出医疗服务利用的行为模型,研究影响家庭或个人使用医疗服务的因素,将其归纳为三类:先决变量、使能变量以及需要变量。先决变量是影响人们使用医疗服务的前提条件,包括年龄、性别、职业、种族、婚姻及受教育情况等;使能变量是保证人们得到医疗服务的必要因素,包括个人或家庭收入、有无医疗保险、到达医疗机构的时间和费用等;需要变量是衡量个人医疗服务需求的健康指标,包括自评健康、慢性病状况、疾病严重程度等变量。
此后,有关医疗服务利用的实证研究越来越多。关于先决变量的研究,kunkel[2](1994)把年龄效应分为两种,一种是健康风险效应,即随着年龄增加,患病概率增加,对医疗卫生服务的利用也会增加;另一种是生命周期效应,即相对于年轻人,老年人的健康资本投资回报率较低,对医疗服务的需求和利用会减少。受教育程度提高会增加收入从而增加医疗服务需求和利用,但教育也会通过提高消费者对健康知识的了解从而增加健康投入品的产出效率(kunkel[3],1991a),可能会减少医疗服务利用率和医疗支出。
关于使能变量的研究,有些研究认为收入对医疗服务利用率的影响很大,Newhouse[4](1977)的研究发现,在13个国家的人均医疗支出变化中,90%均由收入来解释;也有研究发现,收入和医疗服务利用之间没有显著联系(Magnus Lindelow[5],2003)。医疗保险可以有效降低医疗服务利用的金额及自付比例,有助于增加对医疗卫生服务的利用(Michael[6],1997),但如果没有有效的费用控制机制,医保就会导致医疗支出的上涨(Newhouse[7],2001)。Sahn[8](2003)认为医疗服务质量、医疗服务价格及其可获性是农村居民医疗服务利用类型选择的影响因素。
关于需要变量研究,健康状况是医疗服务需求的决定因素(Deb&Triverdi[9],1997),几乎所有研究发现疾病严重程度与医疗服务利用之间存在显著正向相关关系。
近年来,国内学者对我国医疗服务利用进行了研究。(2015)封进[10]在老龄化背景下,考察城乡居民的年龄效应,发现城市居民年龄增加显著影响着人均医疗支出的增加,但这一趋势在农村并不明显。收入对医疗消费的影响存在直接效应和间接效应,直接效应表现为随着收入水平提高,医疗支出也随之增加;间接效应表现为收入下降导致健康水平下降,使得医疗支出增加,低收入农民面临双重效应时,结果可能是健康状况进一步恶化(封进[11],2006)。医保制度增加了中国老年人的就医程度和及时就医率,减轻了老年人的医疗负担(刘国恩等[12],2011),享受医保的城镇老年人总医疗支出比无医保的老年人高28%~37%(黄枫、甘梨[13],2010)。有关贫困地区农户的医疗服务需求(李晓敏等[14],2009)的研究发现,农户家庭成员健康状况、是否有家庭成员患大病等健康因素对其医疗服务利用的决策起到关键作用。
总的来说,国内外学者对医疗服务利用的研究给予了很多关注,现有文献一般采用医疗利用率和医疗支出作为考察居民医疗服务需求的指标,通过分析不同群体对不同医疗服务类型的利用,为满足居民医疗服务需求、制定公共卫生政策提供依据。本文在现有文献基础上,分析影响老年人医疗服务利用的经济和非经济因素,考察老年人患病后是否进入医疗服务市场以及进入医疗市场后医疗支出的决策因素,得到老年人医疗服务利用的行为模型,为老年人医疗改革和健康发展提供政策建议。
二、研究方法
在分析老年人的医疗服务利用模型时,由于存在大量零医疗支出,传统的线性回归方法不再适用,因为不符合模型的残差项服从正态分布这一假设,容易出现样本选择偏差。因此对医疗支出的估计往往采用beckman两阶段法和两部门模型,在经过大量实证分析后发现,使用两部模型法来处理零医疗支出问题优于使用beckman两阶段法(Duan et al.,1983,1984;Manning et al.,1987;Leung and Yu,1996)。两部门模型将个体的医疗服务利用行为分成两个阶段,第一阶段分析个体是否就医,一般采用概率模型;第二阶段分析在有医疗支出的前提下,医疗支出水平的决定因素,一般采用线性模型。由于老年人的门诊服务和住院服务利用行为差异较大,本文采用两部门模型分别对老年人门诊和住院服务利用进行分析。具体模型如下。
模型一:门诊概率模型。该模型反映的是个体在既定时间内发生门诊支出的概率,假设xi为第i个个体的特征变量,方程表示为:
I1i=xiδ1+ε1i
(1)
如果I1i>0,则表示门诊支出为正,反之,门诊支出等于0,ε1i~N(0,1)。该部分以全部样本为研究对象,考察老年人是否接受门诊治疗的影响因素,因变量为0-1变量,采用二元Probit模型回归。
模型二:门诊支出模型。该模型是在门诊支出非零的情况下,考察影响老年人门诊支出水平的因素,方程表示为:
ln(MED1iI1i>0)=xiδ2+ε2i
(2)

模型三:住院概率模型。该模型反映个体在既定时间内发生住院支出的概率,研究老年人是否接受住院治疗的影响因素,表达式为:
I2i=xiδ3+ε3i
(3)
ε3i~N(0,1),因变量为0-1变量,采用Probit进行回归。
模型四:住院支出模型。该模型反映的是在有正住院支出的情况下,影响支出水平的决定因素,是对住院支出的对数线性回归:
ln(MED2iI2i>0)=xiδ4+ε4i
(4)

三、数据和变量描述性分析
本文研究数据来源于北京大学“中国健康与养老追踪调查(CHARLS)”2011年全国基线调查,该调查采取多阶段抽样,从全国30个省级行政单位内随机抽取150个区县,450个村和社区,覆盖10000户家庭,包含17587个有效样本。本文研究的是老年人医疗服务利用情况,对主要变量进行筛选后,获得60岁以上的居民样本7087个。
本文被解释变量为门诊服务利用率,定义为“最近一月是否看过门诊”,门诊支出是指“最近一月门诊的费用支出”,住院服务利用率是指“过去一年是否住过院”,住院费用支出为“过去一年住院支出的总费用”。在全部样本中,有20.2%的老年人在最近一月前往医疗机构看过门诊,接受门诊服务的患者平均医疗支出为162.15元,而在过去一年中有12.7%的老年人住过院,且住院的平均医疗费用为1072.47元。
根据Andersen的医疗服务利用模型,结合本文所采用数据特点以及微观老年人的特征,本文选择的先决变量包括年龄、性别、婚姻状况、城乡、受教育程度。虽然本文以60岁以上的老年人为研究对象,但根据Grossman模型,可以认为年龄是健康的折旧,在老年阶段这种折旧会更加明显,年龄越大往往对医疗服务需求和利用也越多,但年龄的影响通常是非线性的,所以将年龄分成60—69、70—79、80及以上三组,63.57%的老年人分布在60—69岁年龄组;由于生理上和家庭角色上的差异,性别也可能影响医疗服务的利用,样本中男女比例接近1∶1;目前中国家庭和配偶是老年人重要的生活依托,所以考察婚姻状况,将其分为有配偶和无配偶两种,其中有77.1%的老年人有配偶;中国存在明显的城乡二元经济结构,所以区分城乡对医疗服务的影响,有74.4%的老年人分布在农村;同时受教育情况作为控制变量加入模型,见表1。
使能变量包括个人年收入对数、是否有保险。收入增加意味着支付能力提高,对健康资本的投入增加,从而会增加对医疗服务的需求。医疗保障是影响医疗支出的重要变量,有医保的老年人占93.6%。需要变量包括自评健康、是否患有慢性病,对医疗服务的需求直接源于对疾病治疗的需求,主观和客观的健康状况影响患者是否需要门诊和住院服务。本文用3级自评健康状况和慢性病患病情况来衡量健康存量,其中43.26%老年人自评健康状况一般,40.41%的老年人自评健康状况不好,有75.3%的老年人患有慢性疾病。同时考虑到我国各地经济和卫生事业发展差异较大,在模型中加入地区虚拟变量。

表1 医疗服务利用模型变量选择及描述
(一)城乡不同年龄段的医疗利用
由于城乡在经济发展水平和医疗资源分布上存在巨大差异,通过区分城乡和不同年龄组来考察老年人在医疗服务利用上的差异,分别计算各组老年人门诊和住院就诊率及医疗支出,发现在门诊利用上,农村就诊率在60—69岁和70-79岁两组均高于城市,只有80岁及以上这一组比城市低。这与不同地区老年人的健康状况有关,农村整体健康状况不如城市,导致其对门诊服务的需求更大。但在门诊支出上,则呈现出相反的结果,如图1所示。不论哪个年龄组,城市的门诊支出明显高于农村,且年龄越大,差距越大,80岁以上城市老年人门诊支出达到723.98元,是农村老年人的6.5倍。可能的原因是农村的经济发展水平及人均收入均低于城市,医疗保障制度也没有城市完善,导致在患病时,农村老年人的需求并未转化为现实需求,且在使用门诊服务时,农村老年人倾向于选择价格更低的服务和药品,如图2所示。

图1 城乡分年龄组的门诊率
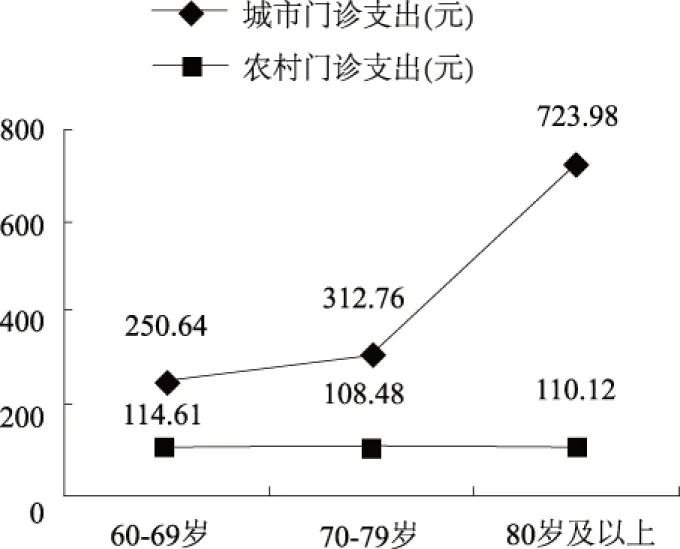
图2 城乡分年龄组的门诊支出
在住院利用上,随着年龄的增加,城乡住院率都是不断增加的,但城市高于农村且增幅更大,80岁以上的城市老年人住院率达到27.92%。城市的住院费用支出随着年龄不断增加,远高于农村,但农村的住院支出随着年龄的增加呈下降趋势。与城市相比,农村老人的医疗需求未得到同等程度的满足。城乡住院支出差异主要源于医疗服务供给、医保覆盖和报销制度以及人均收入水平不平衡的发展,如图3所示。

图3 城乡分年龄组的住院率
(二)健康状况与医疗利用
健康状况是老年人利用医疗服务的直接影响因素。本文使用的健康指标分为主观的自评健康和客观的慢性病情况。自评健康是受访者对自身健康状况的主观评价,将自评健康分为很好、一般、不好三级。发现城乡居民不同年龄段的自评健康存在差异,农村居民感觉很好和一般的比例为15.21%、41.61%,均低于城市,感觉不好的比例为43.17%,则高于城市,说明农村居民的健康情况比城市居民差,而城乡居民是否患有慢性病没有明显差异。将样本按照不同自评健康等级分为三类,发现随着自评健康状况的恶化,门诊率和住院率均有所提高,门诊支出和住院支出也随之增加。同样的,相对于无慢性病的老年人,有慢性病的老年人在医疗就诊率和医疗支出上更高,如图4、图5、图6所示。

图4 城乡分年龄组的住院支出
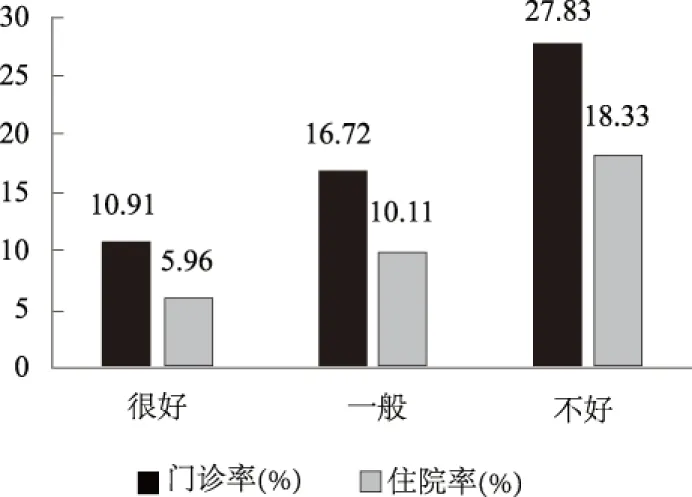
图5 不同自评健康状况的门诊率和住院率

图6 不同自评健康状况的门诊支出和住院支出
(三) 医疗保险与医疗利用
随着医保制度的完善,政府主办的医疗保险覆盖面不断扩大,农村样本中新农合的覆盖率达到88%,城镇样本中城职保覆盖率为39%,城居保占比为15%,新农合占比24%,还有10%的居民参加了公费医疗。根据已有文献,医疗保险对居民健康和医疗利用具有重要作用。进一步将样本按照是否有医保分为两组,分别考察医疗利用情况,如图7和图8显示,有保险的居民就诊率和医疗支出均高于没有保险的居民,且由于医保的保险制度和分摊机制,有无医保的老年人住院支出的差异更大。
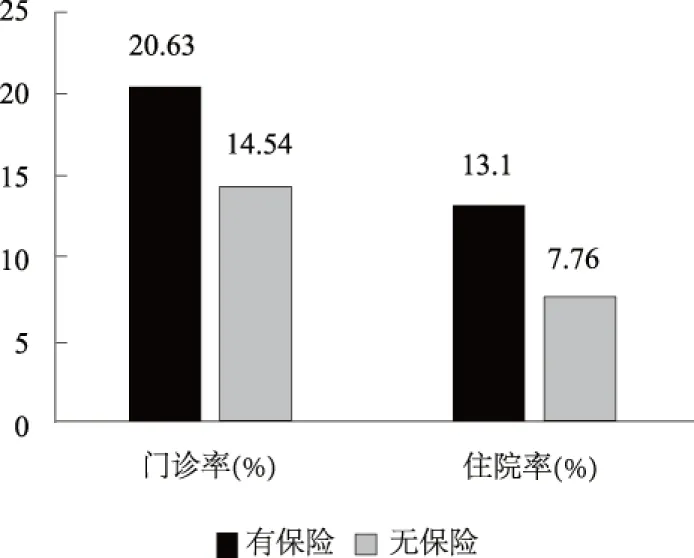
图7 有无保险的门诊率和住院率

图8 有无保险的门诊支出和住院支出
四、实证结果分析
由于我国特有的城乡二元结构,有必要在考察老年人医疗服务利用行为时区分城乡样本来分析影响门诊和住院服务因素的异同,为此将样本分为全部样本、城镇和农村样本分别进行验证。
(一)门诊概率模型
门诊概率模型进行了异方差调整,Wald统计量为 269.43,对应的p值为0.00,通过了联合性检验。回归结果显示,年龄、性别、城乡、保险、自评健康和是否患有慢性病通过了显著性检验。
先决变量中,年龄在全部样本中不显著,但在农村和城镇样本中,80岁及以上的年龄组在10%的水平上显著。在农村,相比60—69岁的老年人,80岁及以上的老年人寻求门诊服务的概率低于14.9%,而城镇中80岁及以上老年人比60—69岁老年人利用门诊服务的概率高出22.4%,这可能与城乡老年人看病成本差异较大有关。性别在三个样本中全部显著为负,即女性比男性的就诊概率高,且城镇的性别就诊差异更明显,这与男女生理差异和健康状况有关。中国城镇和乡村老人医疗服务利用状况存在着显著差异,相比城市,农村人口就诊概率高出17.9%。
在使能变量中,个人年收入对门诊利用的影响并不显著,可能如Grossman模型所预测,收入较高的老年人身体状况较好,患病概率和就诊概率低;而收入较低的老年人支付能力不足,就诊概率也低。是否参加医保显著影响居民对门诊服务的利用,参加医保可以降低医疗服务价格,促进老年人对门诊服务的利用。全部样本中参加医保的居民比未参加医保的居民选择利用门诊服务的概率高出21.6%,这一比例在城市样本中高达40.5%。
在需要变量中,自评健康和是否患有慢性病都通过了显著性检验,且具有正向影响,表明健康状况越差的患者,其就诊概率越高。相比于健康状况很好的老年人,健康状况很不好的老年人就诊概率高出53.6%,患有慢性疾病的居民就诊概率比未患慢性病的居民高35.9%。
(二)门诊支出模型
是否就诊是考察老年人门诊服务利用行为的第一步,在进入门诊服务市场后,门诊支出费用是医疗服务利用的又一重要方面。门诊支出模型的回归结果表示,年龄、婚姻、城乡、受教育程度、自评健康和是否患有慢性病是影响门诊支出费用的显著因素。模型整体是显著的(F=13.33,P=0.000),方差膨胀因子在1.02-3.63,可以认为不存在多重共线性。
在先决变量中,年龄在三个样本中都具有正向影响。在进入医疗服务市场后,随着年龄的增加,医疗支出费用是随之增加的。婚姻状况在全部样本和农村样本中显著为正,有配偶的老年人比没有配偶的老年人医疗支出更多。在其他因素不变条件下,农村老年人比城市老年人的门诊支出更少,这与农村的医疗服务价格以及老年人支付能力有关。在三个样本中,相对于小学及以下教育水平的居民,初中毕业的居民门诊支出较高,这可能是因为受教育程度高的居民对疾病的预防意识强、重视程度高,在门诊治疗时偏向于资质较好的医生和价格较高的药物,这一点分别在城镇和农村样本中体现更明显。
对于医疗支出模型,收入和保险这两个使能变量不再是显著变量,而健康状况仍然影响支出费用,在全部样本和农村样本中,患有慢性病的老年群体的门诊支出显著高于其他居民,这与慢性病患者需要长期服药、进行多次多项身体检查有关,见表2。

表2 老年人门诊医疗服务利用模型
注:*、**、***分别表示变量在0.1、0.05、0.01水平上显著。
(三)住院概率模型
在住院概率模型中,Wald统计量为270.40,对应的p值为0.00,联合显著性很高。年龄、婚姻、受教育程度、保险、收入、自评健康和是否患有慢性病以及地区都是影响是否住院的显著因素。
在有关先决变量的三个样本中,老年人年龄越大,选择住院的概率越高。这可能是年纪越大,老年人健康状况越差,对住院服务的需求也越大。在全部样本和农村样本中,婚姻状况在5%显著性水平上通过检验,有配偶的老年人住院概率要高于没有配偶的老年人。在三个样本中,受教育程度均显著为正,相比小学及以下学历的老年人,初中毕业以及高中毕业的老年人住院概率更高。
在使能变量中,医保在三个样本中是具有显著正向作用的。在全部样本中,有保险的老年人相比没有保险的老年人选择住院的概率增加26.8%。医保会增加居民医疗消费意愿,从而提高对医疗服务的利用。个人年收入也通过了显著性检验,年收入对数每增加1元,选择住院的概率增加2.1%。这点在城镇和农村样本中有类似结果,说明经济状况仍是影响老年人选择住院服务的重要因素。
健康因素是影响老年人是否住院的重要因素。在其他因素不变的情况下,老年人自评健康状况越差,过去一年选择住院的概率越高。在全部样本中,自评健康状况一般的老年人选择住院的概率比健康状况很好的老年人增加21.4%;自评健康状况很不好的老年人比自评健康状况很好的老年人选择住院的概率更是高出55%。在三个样本中,慢性病均具有显著的正向影响,全部样本中患有慢性病的老年人选择住院的概率比未患慢性病的老年人高出43.4%。
从地区分布来看,东中西部地区在选择住院医疗服务的概率上具有显著差异。在全部样本中,相比于西部地区,中部地区住院的概率低16.4%,东部地区则比西部地区低20%。这可能是由于健康效应的存在(Grossman),相较于东中部地区,西部地区经济发展水平落后,健康状况也更差,利用住院服务的概率更高,见表3。

表3 老年人住院医疗服务利用模型
注:*、**、***分别表示变量在0.1、0.05、0.01水平上显著。
(四)住院支出模型
在住院过程中获得的医疗服务是考察医疗服务利用差距的又一重要方面。住院支出反映的是住院过程中所获得的服务数量及质量。根据住院支出模型,性别、婚姻、城乡、受教育程度、个人年收入、自评健康和所在地区通过了显著性检验,是影响老年人住院支出大小的因素。
考察先决变量时,在全部样本和农村样本中,男性比女性的住院费用支出更多,这可能与男女由于生理差异导致的所患疾病种类不同有关,也可能与家庭卫生资源分布差异有关,在农村更可能由于女性地位较低导致其住院花费较少。在全部样本和城镇样本中,有配偶的老年人比没有配偶的老年人住院支出高。相对于城市,农村的住院支出更低,这与城乡经济差异以及医疗资源差异密切相关。在三个样本中,受教育程度均具有正向影响,全部样本中学历为高中毕业的老年人住院支出费用比小学毕业的老年人高出50.9%。
考察使能变量时,在全部样本和城市样本中,个人年收入越高,住院支出越高,原因是收入高的人有更高的支付能力,也倾向于选择更好的治疗和药物。医疗保险仅对住院概率具有显著影响,但在住院支出模型中表现不明显。
而进入住院服务市场后健康状况不再是显著的影响因素,这可能是由于住院的老年人自评健康状况大多较差。只有全部样本中健康状况很不好的老年人医疗支出高于健康状况很好的老年人。
从地区分布来看,东部地区和中部地区老年人的住院费用显著高于西部地区,这可能是不同经济发展水平导致不同地区医疗服务价格不同,或者老年人医疗支付能力不同。
五、政策启示
本文利用2011年CHARLS调查数据,采用两部门模型法分别考察了60岁以上老年人门诊医疗服务和住院医疗服务的利用行为。发现在门诊利用上,健康状况和城乡差异是影响利用门诊服务的显著因素;在住院利用上,收入和地区是影响利用住院服务的显著因素,同时,是否有医保既影响门诊概率也影响住院概率。上述研究结果,对于更好地满足老年人的医疗需求,更好的完善公共卫生政策具有一定启示。
(一)健康状况与患病概率和医疗卫生支出具有较大关系,改善健康状况可显著降低老年人门诊和住院的概率以及门诊医疗支出
老年人的身体机能减弱,健康状况相对较差,因此需要加强对慢性病的筛查、预防和治疗,提高老年人对疾病的自我防范意识,降低患病的概率,鼓励患病老年人尽早治疗,以免延误病情;同时要加大卫生宣传力度,在社区举办健康知识讲座,宣传健康的生活方式,鼓励加强体育锻炼,鼓励老年人定期体检。
(二)收入对门诊服务利用的影响不显著,但对住院概率和支出都具有正向影响,说明经济因素对老年人住院医疗服务利用的影响力较大
公共卫生政策应更关注低收入的老年群体。低收入往往与年迈、健康状况差以及患病率高相联系。对不同年龄和不同收入的老年人进行补贴、对老年人参加医保实行补贴来降低医疗服务价格,有助于促进老年人对医疗服务的需求和利用,进而改善老年人的健康水平。因此卫生政策应重点关注并作用于低收入老年人,这对实现医疗公平、改善居民健康具有重大意义。
(三)除了健康状况受损,有无医疗保险是影响城镇和农村老年人是否接受门诊服务和住院服务的显著变量
医保制度的影响主要在于是否选择就医的行为方面,特别是对于健康状况较差的高龄老人而言,医保制度能显著增加就医率,这一现象在城镇地区尤为明显。因此要进一步完善医保制度改革,完善大病医保,整合城乡居民的医疗保险,特别是提高“新农合”的报销比例和保障水平,提高农村老年患者对重大疾病的应对能力。针对老年人健康状况较差、花费较多,可以实施差异化的补贴政策,提高老年患者报销比例,降低低收入老年人参加医保的门槛。
(四)城乡差异严重影响老年人利用门诊医疗服务的概率和支出
相对于城镇,农村居民利用医疗服务的概率要低,且支出较少,农村老年人的医疗需求并未真正转化为现实需求,仍然存在有病不医的现象。这与城乡经济发展差异、城乡医疗资源分布、医疗服务质量有关。要解决医疗资源过分集中于城镇,致使农村老年人看病难、看病成本高等问题,医疗改革的目标需要以更好满足需求为导向,进一步完善农村三级卫生网络,重视乡镇卫生院的发展,推动县级公立医院改革,降低基本药物价格,同时发展分级诊疗,提高基层医疗机构的数量和质量。
(五)地区在老年人住院医疗服务利用上存在显著差异
相比于西部地区,东中部地区选择住院服务的概率更低,但支出更高。这与东中西部地区经济发展、卫生资源分布以及居民健康状况和收入水平有关,呈现出东部优于中部,中部优于西部的阶梯状特征。因此,卫生政策更应向中西部倾斜,对中西部地区实施医疗财政补贴政策,积极引入卫生人员和卫生供给设施,减小地区间医疗卫生差距,提高中西部地区医疗卫生发展水平。
伴随着加速老龄化的趋势,我国老年人的医疗服务需求问题日益凸显,本文的实证研究表明,健康状况、医保制度、收入以及城乡和地区差异等因素显著影响老年人的医疗服务利用行为。我国的卫生服务政策应着重关注低收入高龄老人;提高对慢性病的筛查和预防;完善医保覆盖范围和报销比例,完善大病医保;关注城乡和地区卫生资源分布不均的问题,进一步构建农村和基层卫生网络,对中西部地区实施医疗补贴。只有这样,才能全面提高老年人医疗卫生服务利用水平,才能真正使老年人病有所医、老有所养。
[1]ANDERSEN R.A. A Behavioral Model of Families’ Use of Health Sevices[M].Chicago: Center for Health Administration Studies, University of Chicago,1968.
[2]KENKEL D.S.The demand for preventive medical care[J].Applied Economics, 1994(4):313-325.
[3]KENKEL D.S.Health behavior,Health knowledge,and schooling[J].Journal of Political Economy, 1991(2):287-305.
[4]NEWHOUSE J.P. Medical care expenditure: a cross-national survey[J].Journal of Human Resources,1997(1):115.
[5]LINDELOW M. The Utilisation of Curative Healthcare in Mozambique: Does Income Matter?[J].Journal of African Economies, 2004, 14(14):435-482.
[6]MICHAEL D.HURD, KATHLEEN MCGARRY. Medical Insurance and the Use of Health Care Services by the Elderly[J].Journal of Health Economics, 1997(2):129-154.
[7]NEWHOUSE J P. Medicare Policy in the 1990s[J]. Social Science Electronic Publishing, 2001.
[8]SAHN, D.E.,YOUNGER, S.D.,GENICOT, G.The Demand for Health Care Services in Rural Tanzania[J].Oxford Bulletion of Economics and Statistics,2003(2):241-260.
[9]DEB P., P.K. TRIVERDI. Demand for medical care by the elderly:A finite mixture approach [J].Journal of Applied Econometrics,1997(12).
[10]封进,余央央,楼平易.医疗需求与中国医疗费用增长[J].中国社会科学,2015(3):85-103.
[11]封进,秦蓓.中国农村医疗消费行为变化及其政策含义[J].世界经济文汇,2006(1):75-88.
[12]刘国恩,蔡春光,李林.中国老人医疗保障与医疗服务需求的实证分析[J].经济研究,2011(3):95-107.
[13]黄枫,甘犁.过度需求还是有效需求—城镇老人健康与医疗保险的实证分析[J].经济研究,2010(6):105-119.
[14]李晓敏,丁士军,陈玉萍.贫困地区农户医疗服务需求影响因素分析[J].农业技术经济,2009(2):17-25.
[责任编辑:杨金玉]
TheInfluenceFactorsofMedicalServiceUtilizationamongtheElderlyinChina
LI Yun-lei
(Institute of Population and Labor Economics, Chinese Academy of Social Sciences, Beijing 100000, China)
Based on the data of CHARLS 2011 Wave1, using Andersen’s model of medical service utilization, and after investigating old people’s different behavior patterns of medical service utilization in urban and rural areas, this paper does an empirical analysis of influence factors of medical service utilization among people over 60 in China. The research results show that, in clinic use, health status and the differences between urban and rural areas have significant impacts on medical service utilization among elderly residents; in hospital use, personal income and area differences are significant factors influencing hospitalization probability and expenditure. Therefore, health policy should be made to improve the cognition of diseases and the ability of prevention and control of chronic disease, pay attention to the distribution of medical resources in urban and rural areas and give subsidy to low-income elderly people.
elderly people; medical service; two sector model
2017-05-19
李云蕾(1989— ),女,河南省信阳市人,博士生,研究方向为劳动经济学、健康经济学。
F224.5
:A
:1002-6320(2017)05-0106-09
