产后压力性尿失禁的危险因素及盆底功能锻炼的改善效果分析
2017-09-08郁金芬李海燕
郁金芬 李海燕 许 洁
江苏省张家港市中医医院妇产科(215600)
产后压力性尿失禁的危险因素及盆底功能锻炼的改善效果分析
郁金芬 李海燕 许 洁
江苏省张家港市中医医院妇产科(215600)
目的:探讨产后压力性尿失禁(SUI)的危险因素及盆底功能锻炼的改善效果。方法:回顾性分析88例产后SUI产妇(失禁组)和同期分娩未发生SUI的80例健康产妇(对照组)临床资料。比较其年龄、孕龄、孕次、流产次数、体重指数(BMI)、经产情况、胎数、分娩方式、孕前或孕期合并尿失禁情况、吸烟情况、产后增加腹压、新生儿体重、产后盆底功能锻炼情况、孕期运动量、孕期泌尿系感染情况、新生儿喂养方式、母乳喂养时间等因素差异,经非条件logistic多元逐步回归分析影响产妇产后SUI的独立危险因素。按照实际治疗情况将88例失禁组产妇分为盆底功能锻炼组(38例)和未接受盆底功能锻炼组(50例),比较两组产妇治疗前后尿动力学指标,即最大尿道压(MUP)、最大尿流率(Qmax)、尿流时间(VT)等。结果:两组产妇年龄、孕龄、孕次、BMI、吸烟情况、孕期泌尿系感染情况、新生儿喂养方式、母乳喂养时间等一般资料比较均无统计学差异(P>0.05)。多元逐步回归分析显示,阴道分娩、孕前或孕期合并尿失禁、产后未予以盆底功能锻炼及新生儿体重≥4000g是影响产妇产后SUI发生的独立危险因素(P<0.05)。治疗后6、12个月时,失禁组中锻炼组产妇Qmax、MUP水平均较治疗前明显提高,且高于同期非锻炼组产妇(P<0.05);VT水平则较治疗前明显降低,且低于同期非锻炼组产妇(P均<0.05)。结论:阴道分娩、产后未行盆底功能锻炼、巨大儿及孕前或孕期合并尿失禁均同产后SUI的发生关系密切,建议产妇产后尽早接受盆底功能锻炼,以促进排尿功能恢复。
产后;压力性尿失禁;危险因素;盆底功能锻炼;改善效果
临床将腹压增高时出现不自主的尿液渗漏情况称为压力性尿失禁(SUI),作为盆底功能障碍的一种表现发病机制较为复杂,妊娠及分娩均同其发生关系密切[1],是引起女性SUI的主要原因。相关研究认为,产后及早进行盆底功能锻炼是紧致盆底肌肉、促进盆底功能恢复的有效途径[2],对提高女性产后控尿能力、降低SUI发生率具有积极影响。本文回顾性分析产后SUI产妇及健康产妇临床资料,探讨产后SUI的危险因素及盆底功能锻炼的改善效果。
1 资料与方法
1.1 临床资料来源
回顾性分析2013年1月-2016年1月于本院就诊的产后SUI产妇(失禁组)88例和同期分娩未发生SUI的健康产妇(对照组)80例临床资料。纳入标准:①18~40岁妊娠;②于本院建档行定期产前检查并分娩;③失禁组符合《妇产科学》[3]中产后SUI相关诊断标准;④临床资料完整者。排除标准:①合并严重脏器功能障碍、精神疾病、意识障碍、自身免疫性疾病、重要脏器功能不全或恶性肿瘤者;②未成年或年龄>40岁;③临床资料不全;④中途转院或失访。
1.2 盆底功能锻炼
失禁组88例产妇中有38例进行了盆底功能锻炼(锻炼组),50例未接受盆底功能锻炼(非锻炼组)。锻炼组产后予以盆底功能锻炼:指导产妇取平卧位,双腿自然屈曲并分开,呼气时深而缓,收缩肛门、尿道,产生盆底上提之感,持续5s后缓慢呼气,呼气时放松;提肛是需纠正大腿、臀部参与收缩,以吸、呼1次为一组,呼气时放松10s后再收缩,每次反复练习15min,每日3次;待产妇逐渐熟练掌握锻炼要点后,可调整坐位、站位训练。以4周为1个疗程。
1.3 尿动力学指标检测
失禁组产妇均于治疗前、治疗后6个月、12个月时予以尿动力学指标监测,最大尿流率(Qmax)检测前需充盈膀胱,在最大膀胱容量下使用wi18876型智能尿流率测定仪(东西仪(北京)科技有限公司)检测Qmax水平;记录排尿开始至尿液排尽的总耗时(尿流时间VT);待膀胱排尽后经恒速尿道灌注(2ml/min)及恒速牵引(0.2cm/s)下测定最大尿道压(MUP)水平。
1.4 观察指标
分析两组产妇临床资料,比较其年龄、孕龄、孕次、流产次数、体重指数(BMI)、经产情况、胎次、分娩方式、孕前或孕期合并尿失禁情况、吸烟情况、产后增加腹压、新生儿体重、产后盆底功能锻炼情况、孕期运动量、孕期泌尿系感染情况、新生儿喂养方式、母乳喂养时间等因素差异,经非条件logistic多元逐步回归分析影响产妇产后SUI的独立危险因素。比较失禁组中两亚组产妇治疗前后尿动力学指标(Qmax、VT、MUP)。
1.5 统计学方法
相关数据采用统计学软件SPSS19.0进行分析,计数资料采用(%)表示,行χ2检验;计量资料采用(珚x±s)表示,行t检验;经非条件logistic多元逐步回归分析影响产妇产后SUI的独立危险因素;以P<0.05为有统计学意义。
2 结果
2.1 影响产妇产后SUI发生的单因素分析
两组产妇年龄、孕龄、孕次、BMI、吸烟情况、孕期泌尿系感染情况、新生儿喂养方式、母乳喂养时间等一般资料比较无差异(P>0.05);流产次数、经产、胎数、阴道分娩、孕前或孕期合并尿失禁、产后增加腹压、产后未予以盆底功能锻炼、新生儿体重≥4000g及孕期运动量是影响产妇产后SUI发生的单因素(P<0.05)。见表1。
2.2 影响产妇产后SUI发生的独立危险因素分析
经非条件logistic多元逐步回归分析显示:阴道分娩、孕前或孕期合并尿失禁、产后未予以盆底功能锻炼及新生儿体重≥4000g是影响产妇产后SUI发生的独立危险因素(P<0.05)。见表2。

表1 影响产妇产后SUI发生的单因素分析
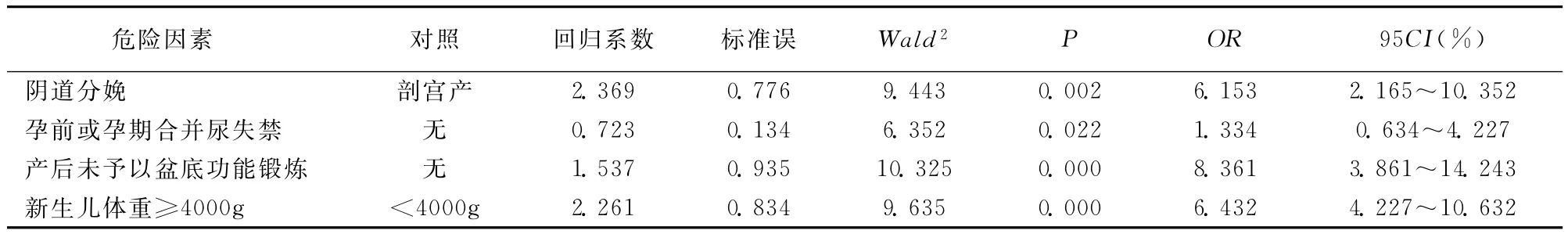
表2 影响产妇产后SUI发生的独立危险因素分析
2.3 失禁组中两亚组产妇治疗前后尿动力学指标比较
治疗前,两亚组产妇各尿动力学指标比较差异均无统计学意义(P>0.05);治疗后6、12个月时,锻炼组产妇Qmax、MUP水平均较治疗前明显提高,且高于同期非锻炼组产妇(P<0.05);VT水平则较治疗前明显降低,且低于同期非锻炼组产妇(P<0.05)。见表3。

表3 失禁组两亚组产妇治疗前后尿动力学指标比较(珚x±s)
3 讨论
临床研究认为,妊娠及分娩过程致盆底肌肉松弛是导致女性出现产后SUI的主要原因[4]。受产后盆底组织肌源性改变、胶原组织结构变化、神经性损伤等因素影响[5],产妇盆底功能易紊乱、影响机体控尿能力致SUI发生。本研究针对女性产后SUI发生风险展开分析发现,采用阴道分娩方案、新生儿为巨大儿(体重≥4000g)、产后因依从性不足或其他原因未接受系统盆底功能锻炼及孕前、孕期合并尿失禁的产妇发生产后SUI的风险较高,是致其发病的主要因素,需引起重视。姜丽等[6]学者也在报道中得到类似结论,其认为会阴侧切、第二产程延长、使用产钳助产、难产等阴道分娩易发生的特殊情况均可能增加盆底组织损伤风险,致产后SUI发生。我国当前仍以初产产妇所占比例较大,其受会阴紧、阴道口伸展性较差等因素影响,必须通过会阴侧切的方式减轻胎头对产道的扩张、避免会阴撕裂[7]。而会阴侧切则可对盆底肌肉的肌力及疲劳度造成影响,从而致盆底功能紊乱、引起SUI。另外,由于孕妇在妊娠期间,随着胎儿的增大,胎儿及子宫重量不断增加,其对盆底肌肉的压迫也不断加强,可引起盆底支持组织松弛[8],增加产后SUI的发生风险。巨大儿较一般体重的新生儿对母体子宫及盆底支持组织的压迫更大,可增加其盆底周围脏器组织位移、对盆底组织造成机械性损伤,影响产妇产后尿道关闭效果致SUI发生。
除上述因素外,冯艳霞等[9]学者还认为多次流产可增加产后SUI发生风险。本研究发现流产次数是影响产妇产后SUI的单因素但非独立危险因素,分析认为,可能两研究样本量、入组产妇个体差异等存在差异相关。另外,孕期运动量也是影响产妇产后SUI的单因素但非独立危险因素,可能同孕期运动量较大的产妇可降低体重增长过度风险、减少巨大儿发生机率、避免会阴侧切相关,需引起重视。除不可调控的因素外,本研究还发现产后未接受盆底功能锻炼也是影响产妇产后SUI发生的独立危险因素,但由于其具有可调控性,故医师可将其作为改善产妇盆底功能的有效途径,为其获得理想的预后创造条件。本次出现SUI的失禁组产妇中,接受产后盆底功能锻炼组产妇在治疗干预6、12个月时,Qmax、MUP、VT等尿动力学指标改善效果明显优于未锻炼组,同权会丽等[10]报道结论基本一致。证实积极有效的产后盆底功能锻炼对紧致盆底肌肉、改善产后控尿能力、促进病情转归具有积极意义。
本研究虽发现产后SUI的发生同多种因素相关,积极有效的早期盆底功能锻炼对改善产妇产后盆底肌肉松弛状态、促进其控尿功能恢复有利,但由于缺乏长期、大样本、多中心、随机性的临床试验研究资料,故仍存在深入探究空间,可扩大样本量并尽可能排除相关干扰因素后将其作为后续研究课题展开深入探究。综上所述,阴道分娩、产后未行盆底功能锻炼、巨大儿及孕前或孕期合并尿失禁均是影响产妇产后SUI发生的危险因素,需引起重视;及早接受盆底功能锻炼对提高产妇控尿能力、降低SUI发生风险、提高其预后恢复效果等具有积极作用。
[1] 王京晨,袁苗,刘广丽,等.妊娠和分娩对女性盆底支持组织的影响[J].山东大学学报(医学版),2012,50(12):82-86.
[2] 孙梅芳,母华欣.盆底肌电刺激联合盆底肌肉锻炼治疗产后盆底器官功能障碍的疗效观察[J].中国计划生育学杂志,2015,23(1):29-31.
[3] 谢幸,苟文丽.妇产科学[M].北京:人民卫生出版社,2014:224-226.
[4] 吴龙英,韦雯雯,陶丽,等.妊娠和分娩及产科相关因素对产后压力性尿失禁的影响[J].安徽医药,2015,19(5):879-882.
[5] 于迎春,宋俊华,于凤,等.产科因素对产后早期盆底功能障碍性疾病发生的影响[J].中国妇产科临床杂志,2011,12(2):88-91.
[6] 姜丽,吴氢凯,奚杰,等.初次妊娠分娩方式对再次妊娠期间压力性尿失禁发生率的影响[J].上海交通大学学报(医学版),2012,32(4):416-418.
[7] 张宏玉,胡春霞,李亚洁,等.会阴侧切对母儿结局的影响及相关因素分析[J].中国妇幼保健,2011,26(23):3642-3644.
[8] 刘晖,叶真,陈树强,等.孕妇压力性尿失禁发生情况及影响因素分析[J].福建医科大学学报,2016,50(5):342-344.
[9] 冯艳霞,王艳华,李雪凤,等.妊娠和分娩对产后盆底功能影响的相关因素分析[J].中国综合临床,2014,30(6):655-657.
[10] 权会丽,孟丽婵,郑翠霞,等.孕期夫妻体操配合盆底功能锻炼对产后康复的影响[J].现代中西医结合杂志,2012,21(17):1918-1919.
[责任编辑:董 琳]
Analysis of the risk factors of postpartum stress urinary incontinence and the clinical effectiveness of pelvic floor functional exercise for postpartum stress urinary incontinence
YU Jinfen,LI Haiyan,XU Jie
Department of Gynecology and Obstetrics,Zhangjiagang City Traditional Chinese Medicine Hospital,215600
Objective:To investigate the risk factors of postpartum stress urinary incontinence(SUI)and the clinical effectiveness of pelvic floor functional exercise for improvement of SUI.Methods:The clinical data of 80women with postpartum SUI(SUI group)and 88healthy women(control group)were analyzed retrospectively.Age,gestational age,gravidity,the number of abortion,body mass index(BMI),parity,embryo number,mode of delivery,urinary incontinence before or during pregnancy,smoking,postpartum increased abdominal pressure,neonatal weight,postpartum pelvic floor functional exercise,exercise during pregnancy,urinary tract infection during pregnancy,neonatal feeding pattern,breastfeeding time and other factors of included women were compared between the two groups.The independent risk factors of maternal postpartum SUI were analyzed by non conditional Logistic multiple stepwise regression analysis.According to the actual treatment,88women in SUI group were divided into the pelvic floor functional exercise group(group A,8cases)and non pelvic floor functional exercise group(group B,50cases).The maternal urodynamic indexes[maximum urethral pressure(MUP),maximum urinary flow rate(Qmax),voiding time(VT)]were compared between the two groups before and after treatment.Results:Age,gestational age,gravidity,BMI,smoking,urinary tract infection during pregnancy,neonatal feeding pattern,breastfeeding time and other factors showed no significant difference between the two groups(P>0.05).The non conditional Logistic multivariateregression analysis showed that vaginal delivery,urinary incontinence before or during pregnancy,no pelvic floor functional exercise and neonatal weight≥4000g were the independent risk factors for postpartum SUI(P<0.05).In 6 and 12months after the treatment,Qmax and MUP levels of women in group A increased,and were significant higher than those of women in group B(P<0.05),while VT level of women in group A was significant lower than that of women before treatment,and was also lower than that of women in group B at the same time(P<0.05).Conclusion:Vaginal delivery,no postpartum pelvic floor functional exercise,macrosomia,and urinary incontinence before or during pregnancy are closely associated with postpartum SUI.It is recommended that women receive postpartum pelvic floor functional exercise as soon as delivery to promote the recovery of urinary function.
Postpartum;Stress urinary incontinence;Risk factors;Pelvic floor functional exercise;Improvement effect
10.3969/j.issn.1004-8189.2017.05.009
2016-12-12
2016-12-27
