Primary leiomyosarcoma of inferior vena cava: Case report
2017-09-03于淼,战爽,刘珊珊等
Primary leiomyosarcoma of inferior vena cava: Case report
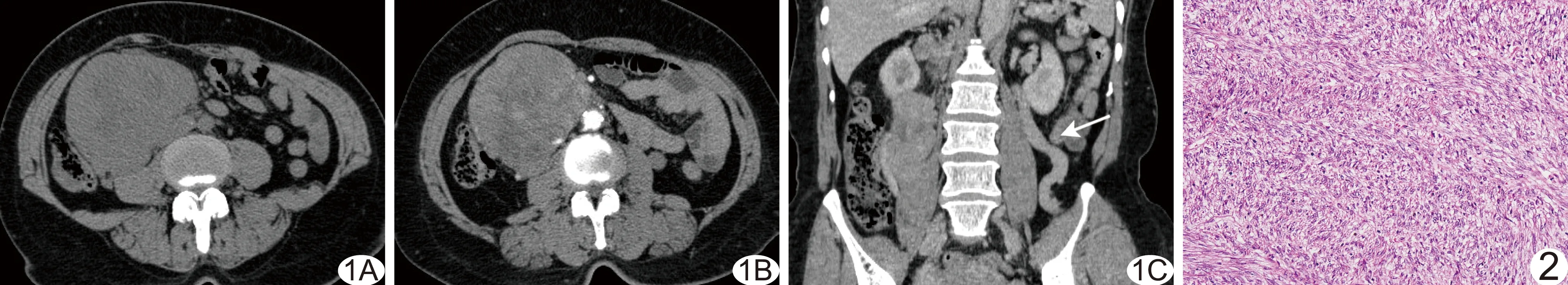
图1 原发性下腔静脉平滑肌肉瘤CT图像 A.平扫图像; B.动脉期增强图像; C.静脉期增强冠状位图像(箭示开放的侧支血管) 图2 病理图(HE,×200)
患者女,55岁,因“无明显诱因出现腹部包块2年余”入院。查体:下腹部触及约15 cm×15 cm×20 cm肿物,活动性欠佳,无明显压痛、反跳痛及肌紧张。CT:右侧腹膜后见团块状浅分叶型软组织密度影,约18.1 cm×10.4 cm×8.6 cm,CT值约9~70 HU,边缘尚清,增强扫描病灶呈不均匀延迟强化,内见无强化坏死区,病灶与下腔静脉分界不清,下腔静脉自双肾静脉水平以下未见显示,侧支循环开放,肾静脉未见充盈缺损,邻近十二指肠、右侧腰大肌受压移位(图1)。肿瘤切除术中见肿瘤来源于下腔静脉(肾静脉以下)。HE染色见肿瘤组织由大小不一的梭形细胞构成,呈编织状排列,核居中、深染。免疫组化:H-caldesmon(+),Desmin(部分+),SMA(灶状+),Vim(+),Ki-67(阳性细胞约60%),CD117(-),Dog-1(-),S-100(-),CD34(-),ER(-),PR(-)。术后病理诊断:(下腔静脉)平滑肌肉瘤(图2),伴玻璃样变性及梗死。
讨论 原发性下腔静脉平滑肌肉瘤是起源于静脉壁平滑肌细胞的一种少见的恶性肿瘤,好发于中老年女性,预后较差,复发率高。其生长部位多见于下腔静脉的肾静脉段至肝静脉入口水平。本例发生于肾静脉以下,相对少见。原发性下腔静脉平滑肌肉瘤临床症状无特异性,患者常因腹部包块伴不适、疼痛,或下肢水肿就诊。CT可清楚显示肿瘤大小、形态、侵及范围及与邻近血管及器官的关系。病灶主要沿下腔静脉走行纵向生长,CT平扫呈软组织密度,增强扫描多呈不均匀强化,病灶巨大者中央可出现坏死区,腔静脉可见充盈缺损或局部不显影。本例影像表现较为典型。原发性下腔静脉平滑肌肉瘤的病因可能与雌激素和孕激素有关,雌激素受体、孕激素受体阳性可提示本病可能,但非特异性肿瘤标志物。根治性肿瘤切除术是目前最佳的治疗方法,无侧支循环建立时,需重建下腔静脉。本例侧支循环开放充分,未重建下腔静脉。本病需与以下疾病鉴别:①下腔静脉血栓,常表现为管腔内的充盈缺损,与管壁分界清晰,少见强化;②下腔静脉癌栓,有恶性肿瘤病史,肝癌及肾癌患者多见,管腔内瘤栓可见强化;③下腔静脉平滑肌瘤,多伴子宫肌瘤,由子宫肌层中的平滑肌瘤细胞侵及血管并沿盆腔静脉生长而来,但对管壁无恶性浸润;④腹膜后肿瘤,推挤下腔静脉生长,下腔静脉管壁与肿瘤间有潜在间隙。
原发性下腔静脉平滑肌肉瘤1例
于 淼,战 爽,刘珊珊,张飞飞
(吉林大学第一医院放射线科,吉林 长春 130026)
Leiomyosarcoma; Vena cava, inferior; Tomography, X-ray computed
平滑肌肉瘤;腔静脉,下;体层摄影术,X线计算机
R732.22; R814.42
B
1672-8475(2017)08-0493-01
10.13929/j.1672-8475.201703050
猜你喜欢
杂志排行
中国介入影像与治疗学的其它文章
- Sequential treatment of arterial infusion with arsenious acid and lobaplatin for lymph node metastases in hepatocellular carcinoma: Case report
- Ultrasound diagnosis of adrenal mature teratoma: Case report
- Acoustic radiation force impulse imaging in differential diagnosis of small solid thyroid nodules coexisting with Hashimoto's thyroiditis
- 动脉微泵灌注奥沙利铂治疗结直肠癌术后肝转移
- MRI diagnosis of inflammatory myofibroblastic tumor of thigh: Case report
- Abernethy malformation with abdominal pain as initial symptom: Case report
