血糖水平及血糖变异度与脓毒血症患者死亡率的关系
2017-09-03刘娟周倩
刘娟 周倩
(重庆市巴南区第二人民医院 重症医学科,400054)
血糖水平及血糖变异度与脓毒血症患者死亡率的关系
刘娟 周倩
(重庆市巴南区第二人民医院 重症医学科,400054)
目的:分析血糖水平与脓毒血症患者死亡率的关系,为脓毒血症患者预后质量的预测及治疗策略的调整提供参考。方法:204例成年脓毒血症患者,按照患者转归分为病死组、生存组,比较两组患者一般临床资料及血糖水平、胰岛素抵抗状态、血糖变异度的差异,将存在统计学差异的因素纳入Logistic多因素回归分析,探讨血糖水平对脓毒血症患者死亡率的影响。结果:204例患者中,病死81例,死亡率为39.71%。两组患者年龄、性别、原发疾病比较,差异无统计学意义(P>0.05)。多因素Logistic回归分析示,FPG、FINS、HOMA-IR、血糖变异度是影响脓毒症患者死亡率的独立危险因素,HOMA-β为保护因素(P<0.05)。结论:血糖水平与血糖变异度的升高可造成脓毒血症患者死亡风险增加,注重患者血糖水平的监测并适时给予胰岛素降糖治疗有望改善患者预后质量。
血糖;脓毒血症;死亡率;预后;相关性
严重细菌感染造成的脓毒血症是导致重症监护室(ICU)患者死亡的主要原因,尽管近年来各类综合治疗策略不断改进,脓毒血症患者死亡率仍高达35%~70%,生存质量不够理想[1]。无法早期判别患者疾病严重度与预后是造成临床诊治贻误的主要原因,但目前临床尚不存在一种公认的、特异性及灵敏度均较高的指标用于反映脓毒血症恶化及预后[2]。大量研究发现,脓毒血症患者处于炎症介质和细胞因子大量失控释放状态,而这一状态可诱发代谢紊乱,造成患者血糖水平出现明显变化[3],因此,监测脓毒血症患者血糖水平,有望为患者预后的判断及干预措施的制定提供参考。本研究就204例脓毒血症患者血糖水平进行了回顾性分析,旨在明确其死亡率与血糖水平的关系,现报道如下。
1 资料与方法
整理2013年7月至2016年7月符合美国危重病医学会(SCCM)等制定的脓毒血症诊断标准[4]脓毒血症患者病历资料,排除年龄<18岁后对204例患者进行回顾性分析。按照患者转归将其分别纳入病死组、生存组,计算脓毒血症患者死亡率,并比较两组患者一般临床资料及入院时血糖水平、胰岛素抵抗状态、血糖变异度的差异。其中,血糖水平指标包括空腹血糖(FPG)、空腹胰岛素(FINS)及糖化血红蛋白(HbA1c);胰岛素抵抗状态指标为胰岛素分泌指数(HOMA-β)、胰岛素抵抗指数(HOMA-IR);血糖变异度为入院后72 h内FPG最高值与最低值之差[5-6]。
计数资料以(n/%)表示,并采用χ2检验,计量资料以表示,满足方差齐性则采用独立样本t检验,若方差不齐,则采用校正t检验,对影响脓毒血症患者死亡率的危险因素使用Logistic多因素回归分析,以P<0.05为差异有统计学意义。
2 结果
204例患者中,病死81例,死亡率为39.71%。两组患者年龄、性别、原发疾病比较,差异无统计学意义(P>0.05),见表1。

表1 两组患者一般临床资料比较(n/%)
2.2 血糖水平对比
病死组FPG、FINS、HOMA-IR及血糖变异度均高于生存组,其HOMA-β低于生存组,差异有统计学意义(P<0.05),见表2。
表2 两组患者血糖水平比较
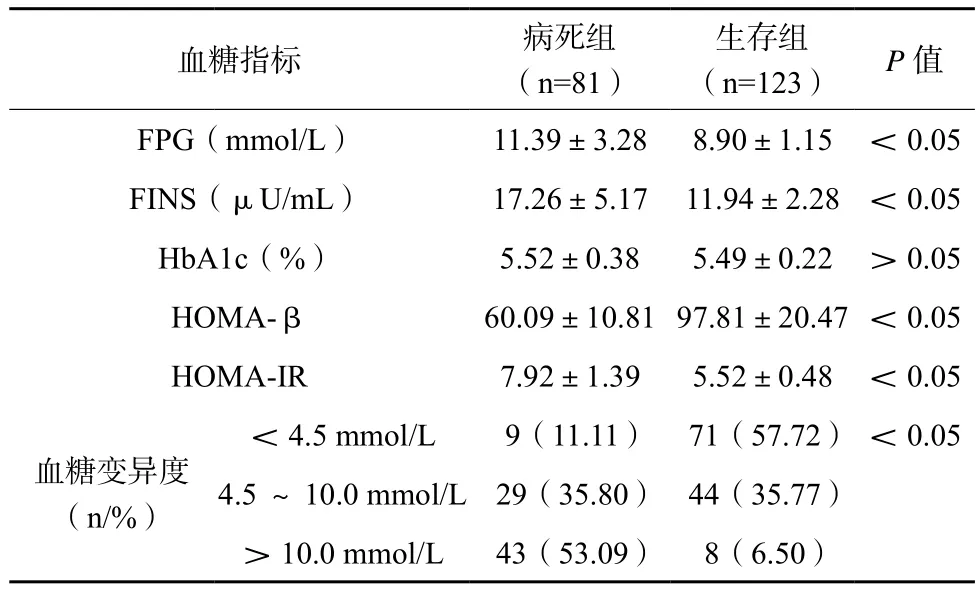
表2 两组患者血糖水平比较
注:与术前比较,*P<0.05;与观察组比较,#P<0.05
血糖指标病死组(n=81)生存组(n=123)P值FPG(mmol/L)11.39±3.288.90±1.15<0.05 FINS(μU/mL)17.26±5.1711.94±2.28<0.05 HbA1c(%)5.52±0.385.49±0.22>0.05 HOMA-β60.09±10.81 97.81±20.47<0.05 HOMA-IR7.92±1.395.52±0.48<0.05血糖变异度(n/%)<4.5 mmol/L9(11.11)71(57.72)<0.05 4.5~10.0 mmol/L29(35.80)44(35.77)>10.0 mmol/L43(53.09)8(6.50)
2.3 多因素Logistic回归分析
以病死(y=1)、生存(y=0)为因变量,FPG、FINS、HOMA-IR、血糖变异度是影响脓毒症患者死亡率的独立危险因素,HOMA-β为保护因素(P<0.05),见表3。

表3 血糖水平对脓毒血症患者死亡率影响的多因素回归分析结果
3 讨论
脓毒血症是由化脓性病原菌自感染灶入侵血液并大量繁殖导致的危重疾病,随着病情进展,患者可出现脓毒性休克、重症脓毒血症甚至多器官功能障碍,生存质量受到严重威胁[7]。患者往往处于体内有效循环血容量急剧减少、全身组织器官低灌注状态,而这一状态是导致微循环灌注不足、组织氧供需失衡、代谢产物堆积,最终引发多器官功能损伤的主要原因[8-9]。因此,积极恢复循环血容量、改善组织器官灌注,是临床治疗脓毒血症的重点环节。
然而,虽然近年来支持治疗、抗菌药物的应用在脓毒血症的治疗中得到了重视,但患者生存质量仍不够理想,急性肾衰竭发生率及病死率仍处于较高水平[10]。最新研究发现,脓毒血症患者受感染及创伤的影响,其神经—内分泌系统明显激活并伴有炎症介质的过度释放,此时患者往往出现以高分解状态及胰岛素抵抗为代表的体内代谢紊乱,继而导致血糖水平升高[11],且Cawcutt等[12]发现,随着脓毒血症患者血糖水平升高,其凝血障碍进一步加剧,伤口愈合、中性粒细胞功能亦受到一定影响,易因感染加剧造成生存质量下降。上述研究表明,血糖水平对脓毒血症患者预后可能存在一定影响,故如何通过血糖水平的监测判断患者预后成为了临床亟待解决的问题。
本研究就204例脓毒血症患者预后质量进行了回顾性分析,结果表明,患者病死率高达39.71%,与Equils等[13]报道一致,印证了脓毒血症的凶险性。与此同时,通过多因素回归分析,可以发现,FPG、FINS、HOMA-IR、血糖变异度是影响脓毒症患者死亡率的独立危险因素,HOMA-β为保护因素,说明上述血糖指标对患者生存质量均存在明显影响,其原因主要包括:1)随着患者FPG与FINS的升高,其组织器官葡萄糖利用率下降并出现缺血缺氧,此时糖酵解反应逐渐占据主导,其代谢产物可造成乳酸堆积甚至酸中毒,加剧组织器官损伤[14-15];2)血糖变异度的升高可造成白细胞粘附、趋化及细菌吞噬能力下降,进而造成全身免疫功能下降,为患者感染的纠正带来了较大阻碍[16];3)血糖水平的升高可造成炎症反应加剧,二者形成恶性循环,并对内皮细胞功能造成不良影响,最终导致广泛微血管内环境失调与感染症状加重[17]。此外,伴随着患者病情的进展,其HOMA-β呈下降趋势,说明危重状态下,机体应激反应可下调HOMA-β分泌,进一步导致胰岛素利用能力下降,并造成血糖水平上升[18]。因此,对于血糖水平较高的脓毒血症患者而言,适时适量的胰岛素强化治疗有望改善其血糖水平,促进其生存率的提高。
综上所述,血糖水平升高是导致脓毒血症患者死亡率上升的危险因素,密切监测患者血糖水平对其预后的评估具有重要意义。此外,对于严重应激性血糖升高患者而言,及时实施胰岛素降糖治疗有望延缓病情进展、改善生存质量,值得进一步关注。
[1] SACHWANI G R, JAEHNE A K, JAYAPRAKASH N, et al. The association between blood glucose levels and matrixmetalloproteinase-9 in early severe sepsis and septic shock[J]. J Inflamm, 2016, 13(1): 1.
[2] 姚咏明. 现代脓毒症理论与实践[M]. 北京:科学出版社, 2005.
[3] BAYER O, SCHWARZKOPF D, STUMME C, et al. An early warning scoring system to identify septic patients in the prehospital setting: the PRESEP score[J]. Acad Emerg Med, 2015, 22(7): 868-871.
[4] LEVY MM, FINK MP, MARSHALL JC,et al. International Sepsis Definitions Conference. 2001 SCCM/ESICM/ACCP/ATS/ SIS International Sepsis Definitions Conference.[J]. Critical Care Medicine, 2003, 31(4):530-538.
[5] 娄然. 血糖变异度与危重症患者病死率的相关性分析[D]. 北京:首都医科大学, 2012.
[6] KING E G, BAUZÁ G J, MELLA J R, et al. Pathophysiologic mechanisms in septic shock[J]. Lab Invest, 2014, 94(1): 4-12.
[7] GAMS K, FREEMAN P. Temporomandibular Joint Septic Arthritis and Mandibular Osteomyelitis Arising From an Odontogenic Infection: A Case Report and Review of the Literature[J]. J Oral Maxillofac Surg, 2016, 74(4): 754-763.
[8] 赵允召, 田涛. 外科感染病人血糖管理[J]. 中国实用外科杂志, 2016, 36(2): 153-155.
[9] QIAN Y, WONG C C, LAI S C, et al. Klebsiella pneumoniae invasive liver abscess syndrome with purulent meningitis and septic shock: A case from mainland China[J]. World J Gastroenterol, 2016, 22(9): 2861.
[10] KAHLES F, MEYER C, MÖLLMANN J, et al. GLP-1 Secretion Is Increased by Inflammatory Stimuli in an IL-6–Dependent Manner, Leading to Hyperinsulinemia and Blood Glucose Lowering[J]. Diabetes, 2014, 63(10): 3221-3229.
[11] 李小悦, 沈利汉, 蔡立华. 血糖水平和血糖变异度预测成人复杂腹腔感染术后28天生存率的临床研究[J]. 中国急救医学, 2014, 34(8): 695-698.
[12] CAWCUTT K A, PETERS S G. Severe sepsis and septic shock: clinical overview and update on management[C]//Mayo Clinic Proceedings. Elsevier, 2014, 89(11): 1572-1578.
[13] EQUILS O, DA COSTA C, WIBLE M, et al. The effect of diabetes mellitus on outcomes of patients with nosocomial pneumonia caused by methicillin-resistant Staphylococcus aureus: data from a prospective double-blind clinical trial comparing treatment with linezolid versus vancomycin[J]. BMC Infect Dis, 2016, 16(1): 476.
[14] 曾建琼, 程青虹, 何永来, 等. 不同目标血糖管理对脓毒症大鼠肝脏损伤的影响[J]. 中国感染与化疗杂志, 2015, 15(5): 479-484.
[15] BLAHA J, BARTECZKO-GRAJEK B, BEREZOWICZ P, et al. Space GlucoseControl system for blood glucose control in intensive care patients-a European multicentre observational study[J]. BMC Anesthesiol, 2016, 16(1): 1.
[16] 蔡国龙, 严静. 危重病脓毒血症患者的强化胰岛素治疗--多中心、前瞻性、随机、对照研究(中期结果)[C]// 浙江省医学会危重病学术年会. 2007.
[17] LIANG F, CAO J, QIN W T, et al. Regulatory effect and mechanisms of carbon monoxide-releasing molecule II on hepatic energy metabolism in septic mice[J]. World J Gastroenterol, 2014, 20(12): 3301.
[18] PENACK O, BECKER C, BUCHHEIDT D, et al. Management of sepsis in neutropenic patients: 2014 updated guidelines from the Infectious Diseases Working Party of the German Society of Hematology and Medical Oncology (AGIHO)[J]. Ann Hematol, 2014, 93(7): 1083-1095.
R587.1
A
2095-5200(2017)04-073-03
10.11876/mimt201704030
刘娟,大专,副主任医师,研究方向:重症医学临床,Email:924433416@qq.com。
