肾癌伴下腔静脉瘤栓患者术后长期随访报告
2017-08-07柯鑫文胡志全曾星魏先唐华科沈源清甘家骅
柯鑫文 胡志全 曾星 魏先 唐华科 沈源清 甘家骅
·论著·
肾癌伴下腔静脉瘤栓患者术后长期随访报告
柯鑫文 胡志全 曾星 魏先 唐华科 沈源清 甘家骅
目的 分析肾癌伴下腔静脉瘤栓患者的手术治疗策略及长期预后。方法 行肾癌根治性切除及腔静脉瘤栓取出术患者107例,采用美国梅约医学中心的静脉瘤栓分级方法:Ⅰ级55例、Ⅱ级26例、Ⅲ级16例、Ⅳ级10例。采用Kaplan-Meier法进行生存分析,Log-rank检验法比较不同级别瘤栓生存时间差异,采用Cox比例风险模型分析影响肾癌伴腔静脉瘤栓患者生存预后的危险因素。结果 88例患者得到完整随访资料,中位随访时间59.8个月(3~143个月),中位生存期为50.1个月。Ⅰ~Ⅳ级瘤栓患者中位生存期分别为56.8、48.1、41.9及23.3个月,5年总体生存率及肿瘤特异性生存率分别为41.9%及47.7%,低级别瘤栓(Ⅰ~Ⅱ级瘤栓)患者5年肿瘤特异性生存时间明显长于高级别(Ⅲ~Ⅳ级瘤栓患者),P<0.05。在多因素回归分析中,瘤栓级别和Fuhrman分级是独立预后因素。结论 对于无远处转移的患者,肾癌根治性切除及腔静脉瘤栓取出术是治疗肾癌伴腔静脉瘤栓的有效方法。瘤栓级别和Fuhrman分级是影响患者预后的独立因素。
肾癌; 静脉瘤栓; 外科治疗; 预后因素
肾细胞癌(renal cell carcinoma,RCC)是泌尿系统常见的恶性肿瘤,其发病率在所有恶性肿瘤中占2.0%~3.0%[1]。RCC可经肾静脉侵入下腔静脉形成静脉瘤栓,其发生率为4.0%~10.0%[2]。虽然1913年Berg就报道了首例根治性肾切除并下腔静脉瘤栓取出术,但是直到1970年才广泛开展这项技术。RCC伴腔静脉瘤栓如果不及时治疗,预后极差,患者往往在短期内死亡[3]。外科手术是目前唯一可能治愈该病的有效手段,其中开放手术被公认为标准术式。近十年来我科共收治107例RCC伴腔静脉瘤栓患者,这些患者均接受了根治性肾切除并腔静脉瘤栓取出术,术后对患者进行了密切随访。现将随访结果报道如下。
对象与方法
一、对象
2003年6月~2015年12月我院接受根治性肾切除+腔静脉瘤栓取出术患者107例,其中男75例,女32例,年龄21~76岁,中位年龄51岁);右侧70例,左侧36例,双侧1例;首诊原因主要为血尿(50例)和腰痛(23例),双下肢水肿(4例),因其他疾病或体检发现者36例;所有患者术前均经彩色多普勒超声和(或)CT/MRI等检查明确诊断为“肾癌伴下腔静脉瘤栓”;采用美国梅约医学中心的静脉瘤栓分级方法[4]:Ⅰ级(瘤栓侵入下腔静脉内,瘤栓顶端距肾静脉开口处≤2 cm)55例,Ⅱ级(瘤栓侵入肝静脉水平以下的下腔静脉内,瘤栓顶端距肾静脉开口处>2cm)26例,Ⅲ级(瘤栓生长达肝内下腔静脉水平,膈肌以下)16例,Ⅳ级(瘤栓侵入膈肌以上下腔静脉内或进入右心房)10例;术前发生淋巴结或远处转移39例,未转移68例。
二、方法
1.术前准备:(1)明确诊断:术前行超声、CT及MRI等检查确定肿瘤及瘤栓的部位、大小及其与腔静脉壁的关系,了解肾门及腹膜后有无淋巴结转移,有无远处转移;(2)术前讨论:邀请放射科、超声科、肝脏外科、血管外科、麻醉科及手术室等相关科室会诊;(3)制定手术方案:手术方式和径路取决于瘤栓水平及是否侵犯下腔静脉壁。
2.体位和切口的选择:所有患者均采用全麻、平卧位,(1)右上腹肋下瓣形切口:适合右肾肿瘤伴瘤栓;(2)双侧肋缘下切口或人字形切口(Mercedes切口):适合于Ⅲ、Ⅳ级瘤栓及双肾肿瘤伴瘤栓;(3)腹正中切口:适合大部分瘤栓手术;(4)胸腹部联合切口:尤适合于Ⅳ级瘤栓。
3.手术要点:(1)探查腹腔脏器及肾门、下腔静脉及腹主动脉旁有无淋巴结转移;(2)结肠沟外侧剪开后腹膜,右侧将升结肠、结肠肝曲及十二指肠向内向下游离,左侧将降结肠、结肠脾曲及横结肠向内向下游离;(3)肝脏拉钩的应用可提供良好的暴露;(4)解剖下腔静脉与肾动脉:右肾肿瘤:在下腔静脉与腹主动脉之间找到右肾动脉并分离结扎;左肾肿瘤:在腹主动脉外侧左肾静脉后方解剖阻断左肾动脉;(5)术中B超的应用:可再次定位瘤栓及瘤栓是否完全取出;(6)腔静脉滤网的应用:术前1~3天经锁骨下静脉临时放置腔静脉滤网,完整取出瘤栓后拔出滤器,可降低术中瘤栓脱落风险,适用于Ⅰ~Ⅲ级瘤栓。
4.术后随访方案:2年内每3个月复查胸片、肝肾超声、肝肾功能等,必要时作腹部、颅脑CT、骨扫描,以后每6~12 个月复查1次。通过我院门诊病历系统查阅患者的随访信息,同时结合电话随访患者的生存状态,具体包括:术后辅助治疗情况、肿瘤复发转移情况、死亡时间及原因。
5.观察指标:生存时间(术后第1天至患者死亡日期)、5年总生存率(overall survival,OS)、5年肿瘤特异性生存率(cancer specific survival,CSS)
三、统计学处理
采用SPSS 20.0软件对数据进行分析。Kaplan-Meier法进行生存分析,Log-rank检验法比较不同级别瘤栓生存时间差异,采用Cox比例风险模型分析影响RCC伴下腔静脉瘤栓患者生存预后的危险因素。P<0.05为差异有统计学意义。
结 果
1.107例患者中103例均完整切除患肾,清扫周围淋巴脂肪组织,取出腔静脉内瘤栓,术中均未发生瘤栓脱落,其中102例行开放手术,1例为机器人辅助腹腔镜手术;4例无法切除肾脏,其中2例因腔静脉侵犯严重,肾蒂淋巴结肿大,2例因肾肿瘤与周围组织严重粘连。
2.手术时间130~355分钟;术中血流阻断时间12~27分钟,平均16分钟;出血量400~3200 ml,平均600 ml。术后腹膜后引流3~7天,引流量25~240 ml(中位引流量76.5 ml)。术后13例患者肾功能指标轻、中度升高,2例患者术后肝功能指标轻度升高,无术中及围手术期死亡,术后均无严重并发症。
3.病理类型:透明细胞癌72例(67.3%)、乳头状癌17例(15.9%)、嫌色细胞癌4例(3.7%)、集合管癌4例(3.7%)、XP11.2易位性肾癌8例(7.6%)、滑膜肉瘤1例(0.9%)、恶性外周神经鞘瘤1例(0.9%)。
4.88例患者获得完整随访资料,随访率为82.2%,中位随访时间59.8个月(3~143个月),末次随访时共54例死亡,其中48例死于肾癌,2例死于脑梗塞,2例死于心力衰竭,1例死于原发性肺癌,1例死于肺炎;34例存活患者中,30例无瘤生存,4例出现复发或转移。Kaplan-Meier生存分析显示:88例患者中位生存期为50.1个月,5年OS及CSS分别为41.9%及47.7%(图1)。肾癌伴腔静脉Ⅰ~Ⅳ级瘤栓患者中,中位生存期分别为56.8、48.1、41.9及23.3个月。采用Log-rank检验法比较不同级别瘤栓生存时间的差异。以肝静脉作为界限,将瘤栓分为低级别(Ⅰ~Ⅱ级)和高级别(Ⅲ~Ⅳ级),结果显示,低级别、高级别瘤栓之间肿瘤特异性生存情况比较,差异有统计学意义,分别为(54.8±4.9)、(28.7±5.2)个月,P<0.05(图2)。
5.Cox多因素回归分析中,瘤栓级别和Fuhrman分级是影响RCC伴腔静脉瘤栓患者生存的独立预后因素(表1)。

图1 所有患者肿瘤特异性生存曲线

图2 低级别与高级别瘤栓患者肿瘤特异性生存曲线比较
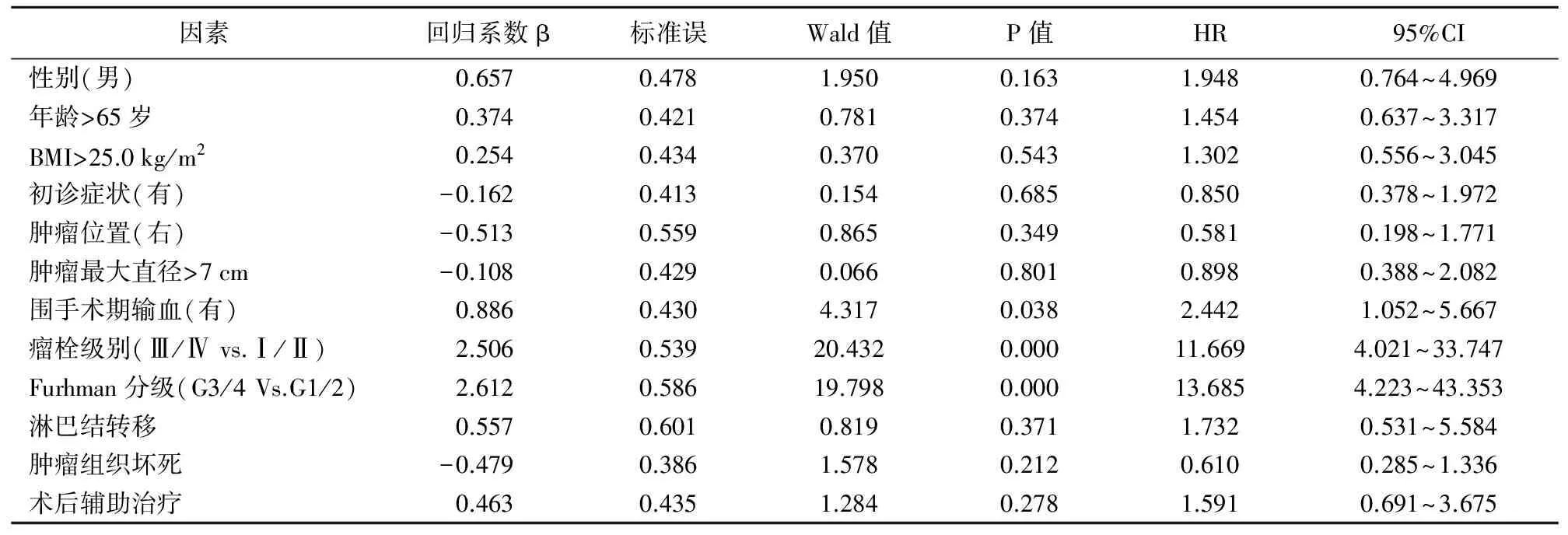
表1 影响肾癌伴腔静脉瘤栓患者生存因素的Cox回归分析
讨 论
RCC是一种具有血管侵袭性的恶性肿瘤,RCC伴下腔静脉瘤栓的发生率约为10.0%,约1.0%的瘤栓可侵及右心房[5]。近年来,随着横断面影像学检查的普及,早期RCC的检出率升高,但是RCC伴腔静脉瘤栓的比例并没有降低[6]。过去专家认为,肾癌伴下腔静脉瘤栓已经失去了手术治疗的机会,预后效果极差。随着医学研究的深入和医疗技术的不断提高,肾癌伴下腔静脉瘤栓可通过手术治疗,如果未发生淋巴结或远处转移,行根治性肾切除+腔静脉瘤栓取出术可以获得良好的预后效果[7]。手术目的包括:完整切除患肾和取出瘤栓,预防瘤栓脱落,减少术中失血量,保证重要脏器的功能。
根治性肾切除+腔静脉瘤栓取出术是泌尿外科难度和风险较大的手术之一,对围手术期各项技术要求很高。该手术需要进行详细周密的术前准备,其中最关键的是术前准确评估腔静脉内瘤栓的范围。我们常采用肾脏CT、MRI及彩色多普勒超声,与术后病理诊断基本相符。
目前,根治性肾切除+腔静脉瘤栓取出术标准的手术方式是开放手术,手术路径取决于瘤栓水平及是否侵犯腔静脉壁,难易程度还与瘤栓类型有关。术前多学科会诊讨论,术中密切配合协作。术中解剖层次应清楚,仔细分离相应各主要血管,操作轻柔,按顺序阻断血流(左右不同),切忌操之过急。缝合下腔静脉前,先开放远端下腔静脉,排除下腔静脉内的空气,防止气体栓塞形成。随着微创技术的发展,部分外科高手开始尝试采用腹腔镜及机器人辅助腹腔镜技术进行根治性肾切除+腔静脉瘤栓取出术。Romero等[8]报道了首例完全腹腔镜下根治性肾切除+腔静脉瘤栓取出术。唐琦[9]和王国良[10]首先报道了完全腹腔镜下根治性肾切除伴腔静脉瘤栓取出术。Abaza等[11]首次报道成功使用机器人辅助腹腔镜完成5例根治性肾切除+腔静脉瘤栓取出术。张旭等[12]成功采用机器人辅助腹腔镜治疗肾癌伴下腔静脉瘤栓,并在国际会议上进行了手术演示。但是这些瘤栓大多局限为Ⅰ级、Ⅱ级,且微创手术对术者的技术要求极高,所以目前首选的术式仍然是开放手术,尤其是对于Ⅲ~Ⅳ级瘤栓。
肾癌伴腔静脉瘤栓的手术危险性很大,术后并发症发生率和死亡率高,围手术期死亡率约为4.4%[13],且与瘤栓级别呈正相关。肝静脉水平以上的瘤栓患者围手术期并发症发生率和死亡率分别为34%、10%,最严重的并发症是瘤栓脱落致肺栓塞死亡[14]。另外,术中血流阻断时间较长,再灌注损伤导致多器官功能障碍也是常见的死亡原因。因此,避免瘤栓脱落栓塞、缩短血流阻断时间及保护肝肾功能是手术成功的关键,预防瘤栓脱落的关键措施是在瘤栓近端阻断腔静脉和切除全部瘤栓。腔静脉滤网的放置可有效地防止术中瘤栓脱落,同时也存在相关风险。有文献报道,滤网移位致死和血栓形成,目前大部分医学中心均不推荐常规放置滤网,但是如果术前放置滤网,术后应尽可能早期拔除[15]。
尽管肾癌伴下腔静脉瘤栓手术危险性大,但局限性肾癌伴腔静脉瘤栓仍可以根治性切除,预后明显得到改善。据报道,对于非转移性肾癌伴腔静脉瘤栓中位生存期为36~116个月,5年总生存率为40.0%~65.0%[16-17]。本组病例中非转移性肾癌伴腔静脉瘤栓患者的中位生存期为62.2个月,5年OS为50.3%,与文献报道相符。有观点认为,转移性肾癌伴下腔静脉瘤栓患者行减瘤性肾切除+下腔静脉瘤栓取出术结合系统治疗也能一定程度改善患者的预后,中位生存期约为15个月,如果不手术,则中位生存期为3.5~5个月[18]。本组病例术前发生转移的13例患者中有8例术后接受了免疫或靶向治疗,中位生存期为13.2个月。
关于RCC伴腔静脉瘤栓患者预后的影响因素,相关文献较少。Martinez-Salamanca等[19]报道了1122例肾癌伴静脉瘤栓患者,多因素回归分析显示瘤栓级别是影响肾癌伴静脉瘤栓患者预后独立危险因素。本研究获得随访的88例患者中,采用Log-rank检验法比较不同级别瘤栓生存时间的差异,结果显示低级别瘤栓患者中位生存期明显长于高级别瘤栓患者。多因素Cox回归分析发现,瘤栓级别和Fuhrman分级是影响肾癌伴腔静脉瘤栓患者生存的独立危险因素。因此,应加强术前对患者预后的评估及术后长期的随访,对预后不良的患者推荐进行临床试验,延缓疾病的进展,提高患者的远期生存。
本研究为单中心回顾性研究,不可避免地受到如下因素的影响:研究方式偏移、样本量较少、早期术者手术经验不足、手术路径的选择等,但是该研究是国内规模相对较大的单中心肾癌伴下腔静脉瘤栓长期随访的预后研究。
[1] Mager R,Daneshmand S,Evans CP,et al.Renal cell carcinoma with inferior vena cava involvement:Prognostic effect of tumor thrombus consistency on cancer specific survival[J].J Surg Oncol,2016,114(6):764-768.
[2] Fabre D,Houballah R,Fadel E,et al.Surgical management of malignant tumours invading the inferior vena cava[J].Eur J Cardiothorac Surg,2014,45(3):537-542; discussion 542-533.
[3] Whitson JM,Reese AC,Meng MV.Population based analysis of survival in patients with renal cell carcinoma and venous tumor thrombus[J].Urol Oncol,2013,31(2):259-263.
[4] Blute ML,Leibovich BC,Lohse CM,et al.The Mayo Clinic experience with surgical management,complications and outcome for patients with renal cell carcinoma and venous tumour thrombus[J].BJU Int,2004,94(1):33-41.
[5] Ali AS,Vasdev N,Shanmuganathan S,et al.The surgical management and prognosis of renal cell cancer with IVC tumor thrombus:15-years of experience using a multi-specialty approach at a single UK referral center[J].Urol Oncol,2013,31(7):1298-1304.
[6] Haddad AQ,Wood CG,Abel EJ,et al.Oncologic outcomes following surgical resection of renal cell carcinoma with inferior vena caval thrombus extending above the hepatic veins:a contemporary multicenter cohort[J].J Urol,2014,192(4):1050-1056.
[7] 秦超,邵鹏飞,李普,等.体外循环下腹腔镜、胸腔镜联合小切口治疗肾癌合并Ⅳ级癌栓的安全性和疗效分析[J].中华泌尿外科杂志,2014,35(6):414-417.
[8] Romero FR,Muntener M,Bagga HS,et al.Pure laparoscopic radical nephrectomy with level II vena caval thrombectomy[J].Urology,2006,68(5):1112-1114.
[9] 唐琦,王天昱,李学松,等.完全腹腔镜下根治性肾切除及静脉癌栓取出术的可行性及安全性分析[J].中华泌尿外科杂志,2015,36(9):648-652.
[10]王国良,马璐琳,毕海,等.完全腹腔镜手术治疗肾细胞癌合并下腔静脉癌栓的临床分析[J].中华泌尿外科杂志,2015,36(9):653-656.
[11]Abaza R.Initial series of robotic radical nephrectomy with vena caval tumor thrombectomy[J].Eur Urol,2011,59(4):652-656.
[12]张旭,王保军,马鑫,等.机器人辅助腹腔镜下根治性肾切除联合下腔静脉瘤栓取出术的临床研究[J].中华泌尿外科杂志,2015,36(5):321-324.
[13]王会龙,魏金星,冯留顺,等.经腹途径肾癌伴右心房下下腔静脉癌栓手术疗效观察[J].现代泌尿生殖肿瘤杂志,2013,5(2):67-70.
[14]王劲夫,王建业,万奔,等.肾癌合并静脉癌栓诊疗方式的探讨及疗效观察[J].临床泌尿外科杂志,2015,30(7):597-600.
[15]Woodruff DY,Van Veldhuizen P,Muehlebach G,et al.The perioperative management of an inferior vena caval tumor thrombus in patients with renal cell carcinoma[J].Urol Oncol,2013,31(5):517-521.
[16]胡鑫明,胡志全,古军,等.肾癌伴静脉瘤栓的外科诊疗进展[J].现代泌尿生殖肿瘤杂志,2013,5(2):105-108.
[17]沈柏华,谭付清,谢立平,等.左肾癌伴下腔静脉癌栓的手术治疗方法[J].中华泌尿外科杂志,2015,36(9):661-664.
[18]Westesson KE,Klink JC,Rabets JC,et al.Surgical outcomes after cytoreductive nephrectomy with inferior vena cava thrombectomy[J].Urology,2014,84(6):1414-1419.
[19]Martinez-Salamanca JI,Huang WC,Millan I,et al.Prognostic impact of the 2009 UICC/AJCC TNM staging system for renal cell carcinoma with venous extension[J].Eur Urol,2011,59(1):120-127.
(本文编辑:徐文聃)
Long-term follow-up outcomes following surgical resection of renal cell carcinoma patients with inferior vena cava thrombus
KEXinwen,HUZhiquan,ZENGXing,etal.
(DepartmentofUrology,TongjiHospital,TongjiMedicalCollege,HuazhongUniversityofScienceandTechnology,Wuhan430030,China)
Objective To explore the surgical methods and long-term prognosis of renal cell carcinoma(RCC)patients with inferior vena cava thrombus.Methods 107 patients underwent radical nephrectomy and inferior vena cava thrombectomy in our hospital,of which 55,26,16 and 10 patients had a level of Ⅰ,Ⅱ,Ⅲ and IV inferior vena cava tumor thrombus respectively according to American Mayo clinical clasification system.Survival was calculated by the Kaplan-Meier method,and comparison of different level of tumor bolt survival time was performed with Log-rank statistics.The prognostic risk factors of these patients were assessed by means of Cox regression models.Results Follow-up information was available in 88 patients.The median follow-up period and median survial time for all patients were 59.8 months(range from 3 to 143 months)and 50.1 months respectively.The median survial time for the patients with level Ⅰ to Ⅳ inferior vena cava thrombus were 56.8,48.1,41.9 and 23.3 months repectively.The 5 year overall survival(OS)and cancer specific survival(CSS)for all patients were 41.9% and 47.7%,respectively.The survival time of the patients with lower grade thrombus(level Ⅰand Ⅱ)was significantly longer than that of the patients with higher grade thrombus(level Ⅲ and Ⅳ),P<0.05.Multivariate Cox regression model identified the grade of tumor thrombus and Furhman rank of tumor as independent prognostic factors.Conclusion Radical nephrectomy and inferior vena cava thrombectomy is an effective therapy for RCC patients without distant metastasis,which can support promising long-term outcomes.The grade of tumor thrombus and Furhman rank of tumor were evaluated as independent prognostic factors.
renal cell carcinoma; venous tumor thrombus; surgery; prognostic factor
10.3969/j.issn.1005-6483.2017.02.013
430030 武汉,华中科技大学同济医学院附属同济医院泌尿外科
胡志全,Email:huzhiquan2000@163.com
2017-01-15)
