心脏再同步化治疗后出现超反应的预测因子分析
2017-07-31金汉华伟顾敏牛红霞王靖薛聪张澍
金汉,华伟,顾敏,牛红霞,王靖,薛聪,张澍
心脏再同步化治疗后出现超反应的预测因子分析
金汉,华伟,顾敏,牛红霞,王靖,薛聪,张澍
目的:分析不同病因患者接受心脏再同步化治疗(CRT)后超反应的预测因子及预后。
方法:纳入2012-01至2016-01期间接受CRT的181例患者,无反应组63例、有反应组62例及超反应组56例,在CRT后第6个月进行随访。
结果:CRT超反应发生率为30.9%(56/181)。与其他两组比较,超反应组患者纽约心脏协会(NYHA)心功能Ⅱ~Ⅲ级比例更高,Ⅳ级比例更低,左心房内径(LAD)、左心室收缩末期内径(LVESD)、左心室舒张末期内径(LVEDD) 更小,植入心脏再同步化除颤仪(CRT-D)患者人数更少。CRT后6个月,三组患者的心功能较基线状态都有明显改善。基线LVEDD、LVESD、CRT-D植入、非缺血性心肌病(NICM)以及NYHA心功能Ⅳ级是CRT超反应的独立预测因素。另外,相较于缺血性心肌病(ICM)患者,NICM患者超反应率高(37.6% vs 7.5%,P<0.001)。生存分析提示,NICM患者的全因死亡(HR=0.31,95% CI:0.14~0.80)、心原性死亡(HR=0.27,95% CI:0.09~0.48)、联合终点(HR=0.36,95% CI:0.27~0.78)事件发生风险均低于ICM患者。
结论:基线状态下左心重构程度轻、CRT-D植入、NICM以及NYHA心功能Ⅳ级患者CRT植入后更易发生超反应,NICM患者植入CRT后反应性及预后更佳。
心肌病;心脏再同步治疗;预测
(Chinese Circulation Journal, 2017,32:650.)
目前,心脏再同步化治疗(CRT)已成为治疗心室运动非同步的心力衰竭的重要手段,其在改善症状、提高运动耐力以及减少住院率及死亡率方面作用显著[1]。然而,有数据显示,仅23%的预计应用CRT有效的患者选择了CRT,而其中接近30%的患者对CRT无应答,即无反应者[2,3]。另一方面,小部分患者在CRT后出现明显的症状改善及左心室显著逆重构,这部分患者被称为超反应者。因此,选择合适的患者实施CRT,以达到有反应甚至超反应,成为临床CRT的目标[4]。目前,已有部分研究试图阐明CRT超反应的相关预测因素[5],但由于缺乏严格的超反应定义标准,加之样本量过小,超反应预测因素仍有待发现。除此以外,尽管超声心动图相关指标的改善与临床预后存在相关性已得到证实,针对不同病因患者接受CRT的反应率及远期预后的相关研究仍十分缺乏。本组研究旨在探寻CRT超反应的预测因素以及不同病因患者CRT反应性的差异。
1 资料与方法
1.1研究资料
本组为单中心回顾性研究,选取2012-01至2016-01期间于中国医学科学院阜外医院接受CRT且6个月随访资料完整的181例患者,男性患者118例(65.2%),心房颤动患者26例(14.4%),左束支传导阻滞(LBBB)患者166例(91.7%),术前纽约心脏协会(NYHA)心功能Ⅱ级患者46例(25.4%),NYHA 心功能Ⅲ~Ⅳ级患者135例(74.6%),植入心脏再同步化除颤仪(CRT-D)患者91例(50.3%),新装CRT患者173例(95.6%)。所有患者术前平均QRS波宽度为(162.9±18.0)mm,左心室舒张末期内径(LVEDD)为(70.4±9.3)mm,左心室收缩末期内径(LVESD)为(50.4±10.3)mm,左心房内径(LAD)为(43.5±6.9)mm,左心室射血分数(LVEF)为(28.9±7.9)%,功能性二尖瓣反流(FMR)分级为(1.5±0.8)级。
从病因角度,非缺血性心肌病(NICM)患者141例,缺血性心肌病(ICM)患者40例。NICM诊断依据患者出现不明原因的左心室收缩功能障碍且排除其他继发性因素(包括高血压性心肌病、酒精性心肌病及心动过速性心肌病等),包括特发性扩张型心肌病等[6];ICM诊断依据患者出现左心室收缩功能障碍且既往有心肌梗死、曾行经皮冠状动脉介入治疗(PCI)或冠状动脉旁路移植术(CABG)或者存在明确冠状动脉狭窄证据(冠状动脉狭窄超过75%)[7]。
所有入选患者基本符合2013年中华医学会心电生理和起搏分会修订的指南的CRT植入标准,即(1)优化药物治疗后,NYHA心功能Ⅲ~Ⅳ级;(2)LVEF≤35%;(3)QRS时限≥ 120 ms。CRT有反应定义为CRT术后6个月无临床事件发生,LVEF绝对值较基线提高至少5%且NYHA心功能分级降低至少一个级别。CRT超反应定义为在有反应的基础上,LVEF≥45%及LVEDD下降至少10 mm[8-10]。
随访6个月,63例患者无反应为无反应组,118例有反应患者中,56例患者为超反应(超反应组),62例有反应患者为有反应组。
针对患者预后情况设计终点事件,一级终点事件为全因死亡,二级终点事件为心原性死亡,包括了心脏移植以及左心室辅助装置的置入。联合终点事件则包括全因死亡及因心力衰竭入院治疗。
1.2CRT植入技术
常规采用经静脉途径植入右心房及左、右心室电极。在放置左心室电极导线之前,先将球囊造影导管延长导引鞘管送人冠状窦并逆行造影显示冠状窦及其分支。理想的靶静脉为侧静脉或侧后静脉,当放置于理想靶静脉有困难时,可将左心室电极导线置入其他分支。心房和右心室电极导线分别固定于右心耳和右心室心尖部。测试各项参数满意后用切割刀片切割并取出冠状窦导引长鞘。将脉冲发生器与导线连接并埋植入左胸前皮下囊袋,逐层缝合切口。
1.3超声心动图检查
LVEF于心尖四腔切面采用Simpson双平面法测定。LVEDD、LVESD于胸骨旁左心室长轴切面测定,根据心尖四腔切面二尖瓣反流束大小判断FMR严重程度,将其分为4个等级:0级=无反流,1级=轻度反流,2级=中度反流,3级=重度反流。
1.4统计学处理
所有数据均采用SPSS 22统计软件进行分析。连续变量均采用均数±标准差表示。分类变量采用计数或百分数表示。连续变量组间差异采用Mann-Whitney U检验,分类变量组间差异采用卡方检验或Fisher确切概率法。以Kaplan-Meier生存分析曲线描述各反应性分组结局,Log-rank检验生存分析曲线。以Logistic回归分析评估超反应相关预测因素,单因素分析中P<0.10纳入多因素回归分析模型。所有统计分析均采用双尾检验,P<0.05定义为差异有统计学意义。
2 结果
2.1三组患者基线资料的比较(表1)
与其他两组比较,超反应组患者NICM患者比例更高(94.6%),NYHA心功能Ⅳ级患者更少(3.6%),LAD、LVESD、LVEDD更 小, 植 入CRT-D患者更少(35.7%),服用血管紧张素转换酶抑制剂/血管紧张素Ⅱ受体拮抗剂(ACEI/ARB)类药物的患者更多(91.1%),服用地高辛的患者更少(53.6%)。

表1 三组患者基线资料比较(±s)
2.2三组患者随访6个月时的心功能指标与基线时比较(表2)
CRT后6个月时,三组患者的LVEF、LVESD、LVEDD、FMR以及NYHA心功能分级较基线均有明显改善。超反应组与其他两组相比变化更为显著,而有反应组与无反应组在NYHA分级以及FMR变化上的差异未见统计学意义(P值分别为0.490和0.130)。
2.3不同病因患者CRT反应率比较
所有181例患者中,CRT超反应发生率为30.9%(56/181)。141例NICM患者中,反应率为70.2%(99/141),超反应率为37.6%(53/141);40例ICM患者中,反应率为47.5%(19/40),超反应率为7.5%(3/40),差异均无统计学意义(P<0.001)。
2.4CRT超反应预测因子(表3)
多因 素Logistic回 归分析 提示,LVEDD、LVESD、NICM、CRT-D植入以及NYHA心功能Ⅳ级是CRT后超反应的独立预测因素。
2.5不同病因患者生存分析差异
Kaplan-Meier生存分析曲线提示,在排除了性别、心房颤动、LAD、LVESD、LVEDD、NYHA心功能分级等因素的影响后,NICM患者的全因死亡(HR=0.31,95% CI:0.14~0.80),心原性死亡(HR=0.27,95% CI:0.09~0.48)和联合终点(HR=0.36,95% CI:0.27~0.78)三组终点事件发生风险均低于ICM组,差异有统计学意义(P<0.05)。

表2 三组患者随访6个月时的心功能指标与基线时比较(±s)
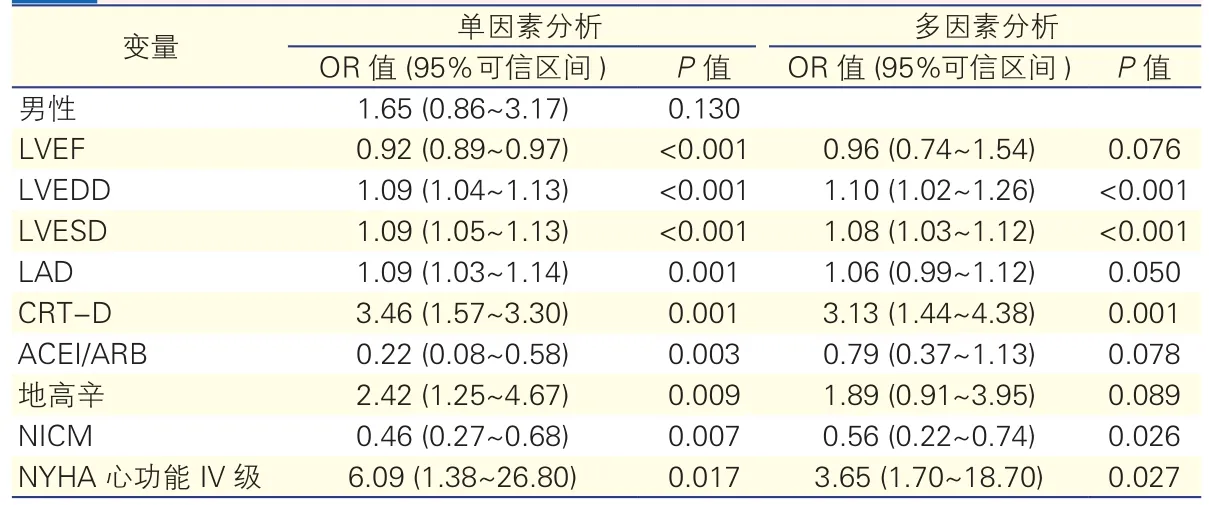
表3 心脏再同步化治疗超反应预测因素的单因素、多因素Logistic回归分析
3 讨论
CRT超反应的概念由Blanc等[11]首次提出的。他发现在29例非缺血性因素导致的心脏扩大患者中,5例(17%)在CRT后LVEF升至≥50%。MADIT-CRT研究中,752例植入CRT-D的患者中191例在12个月随访时表现为超反应[12]。在此之后,许多以研究从双心室起搏的角度评价CRT的疗效,提出了诸如女性、NICM、较短的心力衰竭时限、LBBB以及较小的左心房、左心室合并少量二尖瓣反流可作为CRT超反应的独立预测因素[10,13-17]。尽管相关研究众多,然而超反应的定义一直以来存在争议。本研究的超反应定义借鉴了MADIT-CRT、PROSPECT等大型临床研究,综合考虑了临床症状的改善以及超声心动图指标的变化,30.9%的超反应率也与国内外多项临床研究结果相类似[5,14,18,19],选取样本为单中心近五年内接受CRT的患者,技术和经验更加成熟,较早年CRT后的超反应率有明显升高[5]。
本组研究的超反应患者在基线上有着显著的特点:女性、NICM、左心房心室重构程度轻、较高比例的使用改善心肌重构的药物而地高辛等不改善预后但能改善临床症状的药物使用较少。这与之前提及的研究结果相符合。随着心力衰竭的进展,左心结构和功能都会发生明显的重构,表现为心房、心室扩大,心肌重构,FMR,射血分数降低,而CRT可明显改善左心室重构的程度,减缓甚至逆转疾病的自然进程[20]。在指南指导的药物治疗下的CRT的反应性更佳,则提示了规范的药物和器械治疗的协同作用能使患者的症状进一步改善,这是单一药物或者单一双心室起搏所难以达到的。至于为何女性CRT超反应比例较高,目前机制仍不清楚。
多因素回归分析中,较低比例的NYHA心功能Ⅳ级体现了心力衰竭失代偿患者或难以从CRT中获益太多,这也与许多研究中心力衰竭时限较短则CRT反应性更佳结果相符合。另一个独立预测因素为低比例的CRT-D,这与治疗前评估患者一般情况时较低比例的室性心律失常病史相关。既往有研究提示室性心律失常病史可表现为显著的左心室重构[21]。另有研究证实,较少的室性心律失常史以及较低比例的ICD治疗是CRT植入后NYHA心功能分级改善的有效预测因素[22,23]。或许是因为在存在室性心律失常病史的患者中,室性早搏、室性心动过速均可影响双心室起搏的同步性。室性心动过速的发生率和双室起搏之间的关系仍需要进一步的实验验证。除此以外,反映房室结构大小和心肌重构程度的LVESD、LVEDD以及LAD作为预测超反应的独立危险因素则在许多同类型临床研究中得到证实[17,24]。这是因为左心前后负荷的持续性增加会使得左心房、左心室增大,房室收缩失代偿,心力衰竭不断进展,相关的临床指标如B型利钠肽(BNP)、NYHA心功能分级等均有恶化趋势。左心重构失代偿后表现为左心房、左心室增大,射血分数降低,心脏功能失代偿,此类患者自然难以从CRT中获益太多。
在对不同病因的分组研究中,相较于ICM,NICM不仅为CRT超反应的独立预测因素,还显示了较高比例的超反应率和更好的临床预后,这在同类型研究中亦有证实[25]。ICM患者心肌因缺血所形成的疤痕组织较多,伴随而来的心肌纤维化和收缩失同步也更为严重和广泛,CRT植入后难以形成有效的双室同步化起搏,因为反应和治疗效果亦不佳。
本研究为单中心回顾性研究,因数据缺失无法对所有植入CRT患者进行评估,偏倚难以避免,另外由于随访时间较短,缺乏对远期CRT的反应性以及预后的进一步评价,还需要大规模临床试验对本文结论加以验证。
[1] Merkely B, Roka A, Kutyifa V, et al. Tracing the European course of cardiac resynchronization therapy from 2006 to 2008. Europace, 2010, 12: 692-701.
[2] Yancy CW, Jessup M, Bozkurt B, et al. 2013 ACCF/AHA guideline for the management of heart failure: a report of the American College of Cardiology Foundation/American Heart Association Task Force on practice guidelines. J Am Coll Cardiol, 2013, 62: e147-239.
[3] De Sutter J, Weytjens C, Van de Veire N, et al. Prevalence of potential cardiac resynchronization therapy candidates and actual use of cardiac resynchronization therapy in patients hospitalized for heart failure. Eur J Heart Fail, 2011, 13: 412-415.
[4] 杨玉春, 周晓欢, 木胡牙提, 等, 心脏再同步治疗对中重度慢性心力衰竭的疗效研究. 中国循环杂志, 2014. 29: 194-197.
[5] 华伟, 乔青, 丁立刚, 等. 心脏再同步治疗超反应的预测因素研究.中华心律失常学杂志, 2010, 14: 430-432.
[6] Richardson P, McKenna W, Bristow M, et al. Report of the 1995 World Health Organization/International Society and Federation of Cardiology Task Force on the definition and classification of cardiomyopathies. Circulation, 1996, 93: 841-842.
[7] Cleland JG, Daubert JC, Erdmann E, et al. The effect of cardiac resynchronization on morbidity and mortality in heart failure. N Engl J Med, 2005, 352: 1539-1549.
[8] Vignola PA, Bloch A, Kaplan AD, et al. Interobserver variability in echocardiography. J Clin Ultrasound, 1977, 5: 238-242.
[9] Dai S, Ayres NA, Harrist RB, et al. Validity of echocardiographic measurement in an epidemiological study. Project HeartBeat! Hypertension, 1999, 34: 236-241.
[10] Castellant P, Fatemi M, Bertault-Valls V, et al. Cardiac resynchronization therapy: "nonresponders" and "hyperresponders". Heart Rhythm, 2008, 5: 193-197.
[11] Blanc JJ, Fatemi M, Bertault V, et al. Evaluation of left bundle branch block as a reversible cause of non-ischaemic dilated cardiomyopathy with severe heart failure. A new concept of left ventricular dyssynchrony-induced cardiomyopathy. Europace, 2005, 7: 604-610.
[12] Cay S, Ozeke O, Ozcan F, et al. Mid-term clinical and echocardiographic evaluation of super responders with and without pacing: the preliminary results of a prospective, randomized, singlecentre study. Europace, 2016. 18: 842-850.
[13] Rickard J, Cheng A, Spragg D, et al. Durability of the survival effect of cardiac resynchronization therapy by level of left ventricular functional improvement: fate of "nonresponders". Heart Rhythm, 2014, 11: 412-416.
[14] Killu AM, Grupper A, Friedman PA, et al. Predictors and outcomes of "super-response" to cardiac resynchronization therapy. J Card Fail, 2014, 20: 379-386.
[15] Antonio N, Teixeira R, Coelho L, et al. Identification of 'superresponders' to cardiac resynchronization therapy: the importance of symptom duration and left ventricular geometry. Europace, 2009, 11: 343-349.
[16] Celebi O, Knaus T, Blaschke F, et al. Extraordinarily favorable left ventricular reverse remodeling through long-term cardiac resynchronization: super-response to cardiac resynchronization. Pacing Clin Electrophysiol, 2012, 35: 870-876.
[17] Stefan L, Sedlacek K, Cerna D, et al. Small left atrium and mild mitral regurgitation predict super-response to cardiac resynchronization therapy. Europace, 2012, 14: 1608-1614.
[18] Franke J, Keppler J, Abadei AK, et al. Long-term outcome of patients with and without super-response to CRT-D. Clin Res Cardiol, 2016. 105: 341-348.
[19] 孙国建, 沈法荣, 何浪, 等. 心脏再同步治疗超反应的预测因子分析. 中华心律失常学杂志, 2011, 15: 325-327.
[20] Rickard J, Kumbhan DJ, Popovic IZ, et al. Characterization of superresponse to cardiac resynchronization therapy. Heart Rhythm, 2010, 7: 885-889.
[21] van Bommel RJ, Bax JJ, Abraham WT, et al. Characteristics of heart failure patients associated with good and poor response to cardiac resynchronization therapy: a PROSPECT (Predictors of Response to CRT) sub-analysis. Eur Heart J, 2009, 30: 2470-2477.
[22] Lepillier A, Piot O, Gerritse B, et al. Relationship between New York Heart Association class change and ventricular tachyarrhythmia occurrence in patients treated with cardiac resynchronization plus defibrillator. Europace, 2009, 11: 80-85.
[23] Van Boven N, Bogaard K, Ruiter J, et al. Functional response to cardiac resynchronization therapy is associated with improved clinical outcome and absence of appropriate shocks. J Cardiovasc Electrophysiol, 2013, 24: 316-322.
[24] Reant P, Zaroui A, Donal E, et al. Identification and characterization of super-responders after cardiac resynchronization therapy. Am J Cardiol, 2010, 105: 1327-1335.
[25] Mangiavacchi M, Gasparini M, Faletra F, et al. Clinical predictors of marked improvement in left ventricular performance after cardiac resynchronization therapy in patients with chronic heart failure. Am Heart J, 2006, 151: 477.e1-477.e6.
Predictor Analysis for Super-response to Cardiac Resynchronization Therapy
JIN Han, HUA Wei, GU Min, NIU Hong-Xia, WANG Jing, XUE Cong, ZHANG Shu.
Center of Arrhythmia, Cardiovascular Institute and Fu Wai Hospital, CAMS and PUMC, Beijing (100037), China
HUA Wei, Email: drhua@vip.sina.com
Objective: To analyze the predictors and prognosis for super-response to cardiac resynchronization therapy (CRT) in patients with different etiology.
A total of 181 patients
CRT in our hospital from 2012-01 to 2016-01 were enrolled. The patients were divided into 3 groups: Non-response group, n=63, Response group, n=62 and Super-response group, n=56. The patients were followed-up at 6 months after CRT.
Results: There were 30.9% (56/181) patients having super-response. Compared with the other 2 groups, Super-response group had more patients with NYHA II-III and less NYHA IV, the patients were with the smaller LAD, LVESD, LVEDD andless patients had CRT-D implantation. The baseline cardiac function was obviously improved at 6 months after CRT in all 3 groups. The basic LVEDD, LVESD, CRT-D implantation, non-ischemic cardiomyopathy (NICM) and NYHA IV were the independent predictors for super-response occurrence. In addition, compared with ischemic cardiomyopathy (ICM), NICM patients had the higher ratio for super-response occurrence (37.6% vs 7.5%), P<0.001. Survival analysis indicated that NICM patients had the lower risk of all cause mortality (HR=0.31, 95% CI 0.14-0.80), cardiac death (HR=0.27, 95% CI 0.09-0.48) and combined endpoints (HR=0.36, 95% CI 0.27-0.78).
Conclusion: At baseline condition, the patients with less degree of left ventricular reconstruction, CRT-D implantation, NICM and NYHA IV had more chance to suffer from super-response after CRT. NICM patients had the better response and prognosis to CRT.
Cardiomyopathy; Cardiac resynchronization therapy; Prognosis
2016-10-20)
(编辑:许菁)
100037 北京市,中国医学科学院 北京协和医学院 国家心血管病中心 阜外医院 心律失常中心
金汉 主治医师 博士 主要从事心脏起搏与心电生理研究 Email: jinhan_0115@126.com 通讯作者: 华伟 Email: drhua@vip.sina.com
R54
A
1000-3614(2017)07-0650-05
10.3969/j.issn.1000-3614.2017.07.007
