超声与放射性核素显像诊断儿童梅克尔憩室的对比研究
2017-07-31朱好辉袁建军鲍俊涛河南省人民医院超声科小儿外科河南郑州450003
田 青,朱好辉,袁建军*,李 惠,鲍俊涛(.河南省人民医院超声科,.小儿外科,河南 郑州 450003)
超声与放射性核素显像诊断儿童梅克尔憩室的对比研究
田 青1,朱好辉1,袁建军1*,李 惠1,鲍俊涛2
(1.河南省人民医院超声科,2.小儿外科,河南 郑州 450003)
目的 对比超声与放射性核素诊断梅克尔憩室的效能。方法 收集46例临床怀疑为梅克尔憩室的患儿,分析其超声、核素显像资料,并与手术病理结果对照,计算并比较超声、核素显像诊断梅克尔憩室的效能。结果 46例患儿中,38例术中证实为梅克尔憩室;其中超声诊断33例,假阴性5例,未出现假阳性;放射性核素显像诊断24例,假阳性4例,假阴性18例。超声诊断准确率89.13%(41/46)、敏感度86.84%(33/38)、特异度100%(8/8);放射性核素显像诊断准确率52.17%(24/46)、敏感度52.63%(20/38)、特异度50.00%(4/8)。超声诊断梅克尔憩室的敏感度与核素显像比较差异有统计学意义(P<0.01)。结论 超声诊断梅克尔憩室具有无创、无辐射、价格易接受及敏感度高等优势。
超声检查;梅克尔憩室;放射性核素显像
梅克尔憩室(Meckel's diverticulum, MD)是引起儿童下消化道出血的主要原因之一,患儿常无明显诱因出现无痛性大量便血,严重者出现低血容量休克而危及生命,因此早期明确诊断对MD的治疗及预后非常重要[1]。目前,常见的术前检查方法是超声和99TcmO4-放射性核素显像。本研究收集在我院小儿外科住院、因可疑MD而接受腹腔探查术的患儿46例,分析其超声、核素显像结果,并与手术病理对照,现报道如下。
1 资料与方法
1.1一般资料 收集2014年9月—2016年8月因腹痛、大量便血在我院小儿外科就诊并接受腹腔探查术的患儿46例,其中男27例,女19例,年龄2~12岁,平均(7.6±1.3)岁。
1.2仪器与方法 超声检查:采用Philips EPIQ7G、EPIQ7C、EPIQ5以及Aloka-F-75超声诊断仪; 凸阵探头,频率3.5~5.5 MHz;高频线阵探头,频率5~10 MHz。99TcmO4-放射性核素显像:采用GE Discovery NM/CT670 SPECT/CT(以下简称SPECT/CT);99TcmO4-由郑州原子高科医药有限公司提供。
患儿检查前3天禁行消化道钡餐检查,检查当日禁饮食6 h以上;肠道准备:1~3岁儿童使用开塞露、3岁以上儿童使用甘露醇排便,必要时给予10%水合氯醛 0.25~0.50 ml/kg体质量镇静。行超声夜间急诊检查者未做肠道准备。超声检查以平卧位为主、侧卧位为辅,先以凸阵探头常规扫查肠道,辨认回盲部,观察回肠末端蠕动肠管旁有无相对静止的异常包块影,再以线阵探头多切面反复探查,在排除急性阑尾炎后重点观察异常回声包块的位置(距回盲部的距离)、大小、形态、壁的结构、内部回声、与邻近肠壁的关系、血供及周边组织情况,并存储图像。核素显像时患儿取仰卧位,静脉注射99TcmO4-后 5 min、10 min、20 min、30 min、1 h、2 h采集腹部正侧位延迟静态图像,对不确定的放射性聚集区加做断层扫描。放射性核素显像阳性诊断标准:静脉注射99TcmO4-后右下腹出现局部异常放射性聚集区且位置形态于1 h内无明显变化。病理组织学检查:局部肠管切除后送检,组织标本石蜡包埋后连续切片行HE染色。
1.3 统计学分析 采用SPSS 22.0统计分析软件,计量资料以±s表示。超声及SPECT/CT诊断MD的敏感度比较采用四格表配对χ2检验,P<0.05为差异有统计学意义。
2 结果
手术或手术病理证实MD阳性38例,其中23例存在异位胃黏膜、2例存在异位胰腺组织,MD阴性8例,其中4例存在异位胃黏膜。超声、SPECT/CT与病理结果的比较见表1、图1。超声诊断MD敏感度为86.84%(33/38)、特异度为100%(8/8)、准确率为89.13%(41/46);SPECT/CT诊断MD的敏感度为52.63%(20/38)、特异度为50.00%(4/8)、准确率为52.17%(24/46);超声诊断MD的敏感度与SPECT/CT比较差异有统计学意义(χ2=11.07,P<0.01)。
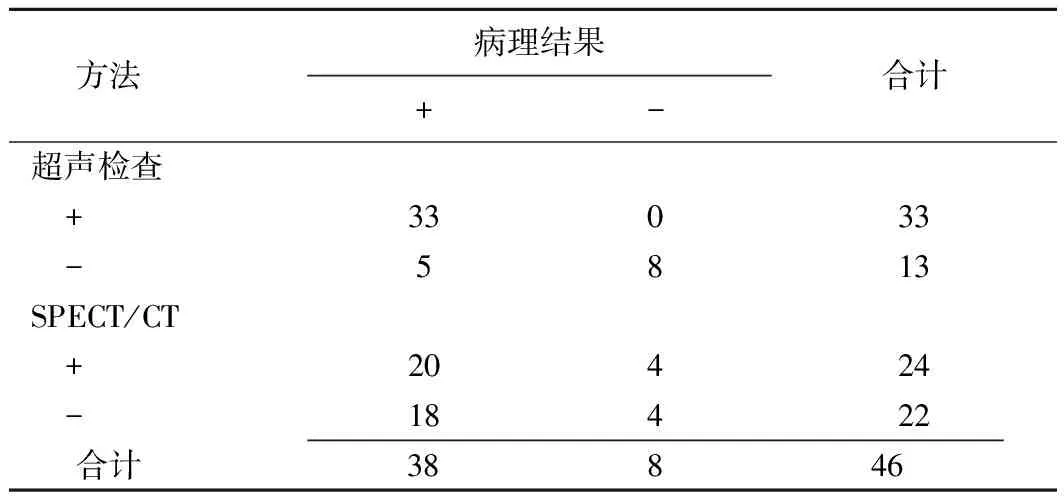
表1 46例患儿超声、核素显像与病理结果对照(例)
3 讨论
MD发病率约为2%,男女发病比约为(2.5~7.5)∶1[2-4]。MD源于卵黄管的胚胎学遗迹,由卵黄管肠端退化不全、脐端完全闭锁形成纤维条索或被吸收形成,是最常见的消化道先天性异常[5]。MD常发生于回肠末端、距回盲瓣50~60 mm处的系膜对侧缘,其内常含异位组织,最常见异位组织是胃黏膜,其次是胰腺组织[6]。在有症状的患儿中,约60%存在异位胃黏膜[7]。多数MD患儿终生无症状,多因并发炎症、出血、穿孔、梗阻等而就诊。异位胃黏膜具有分泌胃酸和胃蛋白酶的作用,可引起消化性溃疡而出血,临床表现为无痛性大量便血;MD所致肠梗阻包括束带、肠套叠引起的机械性梗阻及炎症引起的粘连性梗阻两大类,其临床表现多样,无特异性,故误诊率较高。MD并发炎症时,患儿体征与其他急腹症症状较难辨别,给临床诊疗带来一定困难,虽然手术是诊断MD的金标准,但术前仍需借助影像学检查辅助诊断。目前,临床常用的2种检查手段是超声和SPECT/CT。
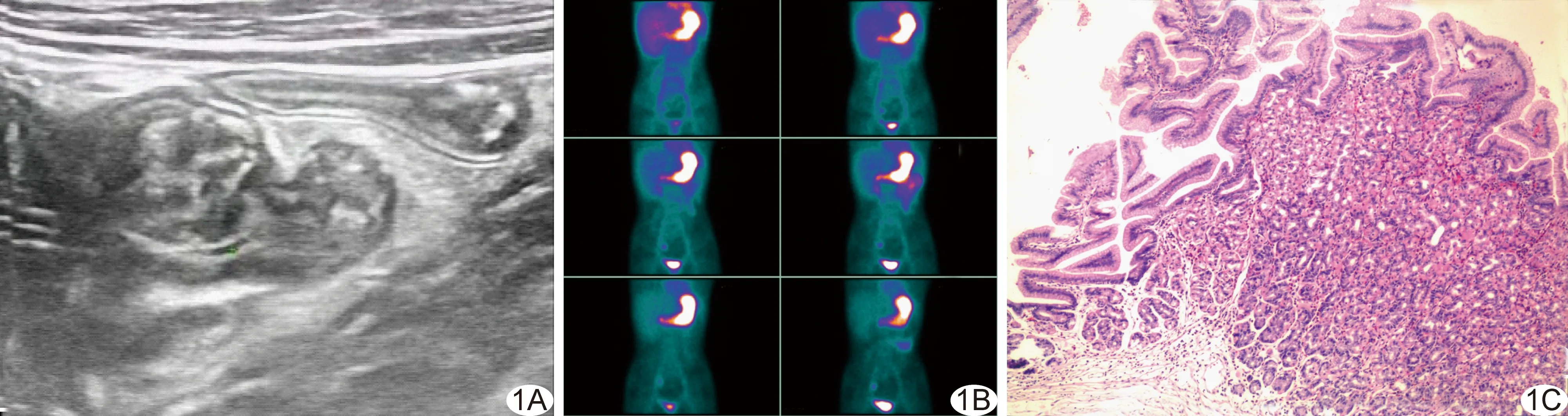
图1 患儿男,12岁,梅克尔憩室 A.超声表现; B.注射99TcmO4-后,右下腹出现异常放射性聚集区; C.术后病理示肠黏膜与胃黏膜交界(HE,×100)
99TcmO4-对胃黏膜壁细胞具有特殊亲和力,显像阳性多表现为右侧腹股沟区出现圆形或类圆形异常核素聚集灶,随时间变化其位置、形态、大小无明显改变。本研究46例患儿中,手术及病理证实38例为MD,其中20例核素显像阳性。近年来,超声在儿童腹部疾病诊断中的应用越来越广泛,对于典型的MD,超声表现为距回盲部50~60 mm处异常肠管团,位置相对固定,壁多增厚、壁间结构有时呈花瓣样凸向腔内,异常肠管壁与邻近肠管管壁相延续、肠腔相通,壁内可见较丰富的血流信号,多源自相邻肠壁的血供,可见血流信号起自肠间系膜经正常肠壁延伸至异常肠管壁内,偶见血供源自憩室系膜;如合并炎症或出血存在腔内积液时,透声变差,当积液量较大、张力较高时憩室似呈囊状,壁变薄,但仍可见低回声肌层;憩室如含有异位胃黏膜,憩室内壁常呈略强回声。本研究手术病理证实MD阳性38例中,超声诊断33例。
SPECT/CT诊断MD出现假阴性,可能与憩室过小、不含有异位胃黏膜、异位胃黏膜少或炎症水肿影响核素摄取、憩室影和膀胱影叠加等有关。研究[8]表明,异位胃黏膜均起始于憩室顶部,并向基底部延伸,如异位胃黏膜仅少量存在于憩室顶部则易造成核素显像的假阴性。本组SPECT/CT诊断MD假阴性18例,其中13例超声提示为MD,11例MD具有典型声像图特征,但病理提示未见异位胃黏膜,其中2例为异位胰腺,SPECT/CT阴性考虑与此有关;1例右下腹可见“同心圆”征象,肠壁增厚、回声减低,套入部肠壁旁可见一异常肠管团,肠壁与套入部肠壁相延续,套入部系膜上可见多发肿大淋巴结,同心圆近端肠腔扩张、积液、蠕动增强,同心圆远端肠管少量充盈、蠕动差,病理可见异位胃黏膜,SPECT阴性考虑肠套叠、继发肠梗阻引起肠管壁炎性水肿影响核素摄取有关;1例右下腹异常管状回声、腔内少量积液,长径为11 mm,略凸向肠外,病理可见异位胃黏膜,SPECT阴性考虑除与含有异位胃黏膜少有关外,还可能与憩室较小,SPECT/CT不易发现有关。故当SPECT/CT出现假阴性时,超声可通过观察异常肠管团的二维形态及周边关系、寻找梗阻部位及原因以明确MD存在,且不受异位胃黏膜影响,较SPECT更具诊断优势。另外5例超声也未提示的MD属于误诊病例:1例误诊为化疗后回肠远端炎症肠间粘连性包块,病理可见异位胃黏膜,患儿白血病化疗后,右下腹可见回肠走行异常、纡曲呈团状,彼此相通,呈“十字型”,肠壁回声杂乱,肠蠕动差,近端回肠积液,肠管扩张,误诊原因可能为患儿化疗后机体免疫力下降,机会性感染增加易发生肠道炎症改变,甚至出现肠穿孔、粘连性肠梗阻,与MD穿孔后炎症反应的超声图像相似;1例超声误诊为急性化脓性阑尾炎合并穿孔、阑尾周围脓肿,可能与憩室穿孔、周围脓肿累及阑尾误诊为阑尾周围脓肿,与炎性刺激周围肠管引起反应性改变有关[9];1例误诊为单纯性肠套叠,可能因患儿夜间因腹痛、便血就诊,超声于右下腹探及同心圆征象,受患儿哭闹影响未详细探查套入部而诊断为肠套叠,临床治疗后症状未见明显好转,又行SPECT/CT检查结果为阴性,后行腹腔探查诊断为MD继发肠套叠;1例误诊为肠重复畸形,超声于右下腹可探及一厚壁囊性包块,未见明显与邻近肠壁相通,壁间可探及少许血流信号,误诊原因可能是超声检查医师经验不足,对两者鉴别诊断不明;1例超声检查时可见小肠积液、肠管扩张、肠蠕动增强,肠间可见积液,未见明显异常回声包块,仅提示肠梗阻可能,后手术证实为右下腹MD并肠壁外索带致肠梗阻。
SPECT/CT诊断MD出现假阳性的原因可能为患者存在与异位胃黏膜无关的消化道出血、肠重复畸形、输尿管内核素残留、肠道肿瘤等。本研究中SPECT/CT诊断假阳性4例:2例术后结果为与异位胃黏膜无关的消化道出血,超声提示未见明显异常;研究[10]表明,任何原因引起的消化道出血,其出血速度超过0.1 ml/min时,SPECT/CT可出现假阳性;2例术后结果为肠重复畸形,病理提示含异位胃黏膜,超声根据右下腹出现不与邻近肠腔相通的厚壁异常肠管团而诊断为肠重复畸形,与手术结果相符。本研究SPECT/CT诊断MD真阴性4例,其中2例超声提示回盲部炎症,1例提示单纯性肠套叠,1例提示阑尾周围脓肿,均与术后结果相符。
研究[11]指出,放射性核素显像诊断小儿MD的特异度和准确率分别达71.4%和82.4%;而本研究中SPECT/CT诊断MD的特异度和准确率分别为50.00%和52.17%。MD阳性患儿中异位胃黏膜含有率为60.53%(23/38),与研究[7]相似,由于SPECT/CT诊断准确率受异位胃黏膜含有率及总样本数的影响,故不同样本数的研究结果可能不同。本研究中,超声诊断MD的敏感度为86.84%,明显高于SPECT/CT(52.63%,P<0.05)。SPECT/CT诊断MD受异位胃黏膜及其他因素影响存在明显的假阴性及假阳性[12];超声检查方便、快捷、无辐射,可以清晰观察憩室或其他阳性表现的二维特征、血流情况并观察腹腔整体情况,但易受患儿哭闹、肠道气体干扰、憩室过小及检查医师专业经验不足等因素影响而误诊。为避免超声误诊,超声医师应提高对肠道结构尤其回盲部的认识,仔细辨别、追踪阑尾;发现肠套叠时,不应只满足于发现“同心圆”征象,而应进一步辨识套入部内是否含有异于正常肠壁结构。此外,MD与肠重复畸形的声像图极易混淆,偶有将MD误诊为肠重复畸形,但不影响手术方式的选择。
综上所述,根据MD典型的声像图特征即可做出明确诊断,且不受异位胃黏膜影响。超声检查具有无创、无辐射、价格易接受等特点,为近年来临床对疑似MD患儿较多选用的检查手段。
[1] 郭俊斌,李昭铸.以急腹症为表现的小儿梅克尔憩室.中国小儿急救医学,2012,19(5):526-527.
[2] Huang CC, Lai MW, Hwang FM, et al. Diverse presentations in pediatric Meckel's diverticulum: A review of 100 cases. Pediatr Neonatol, 2014,55(5):369-375.
[3] Rho JH, Kim JS, Kim SY, et al. Clinical features of symptomatic Meckel's diverticulum in children: Comparison of scintigraphic and non-scintigraphic diagnosis. Pediatr Gastroenterol Hepatol Nutr, 2013,16(1):41-48.
[4] Xinias I, Mavroudi A, Fotoulaki M, et al. Wireless capsule endoscopy detects Meckel's diverticulum in a child with unexplained intestinal blood loss. Case Rep Gastroenterol, 2012,6(3):650-659.
[5] 张静静,龚立,曹卫.放射性核素显像对梅克尔憩室的诊断价值.实用儿科临床杂志,2009,24(16):1290-1291.
[6] Burjonrappa S, Khaing P. Meckel's diverticulum and ectopic epithelium: Evaluation of a complex relationship. J Indian Assoc Pediatr Surg, 2014,19(2):85-89.
[7] Howarth DM. The role of nuclear medicine in the detection of acute gastrointestinal bleeding. Semin Nucl Med, 2006,36:133-146.
[8] 黄茂华,鲁建生,周欣,等.小儿梅克尔憩室异位胃黏膜的分布及其临床意义.中华小儿外科杂志,2005,26(1):24-26.
[9] 薛利芳,李建国,刁仁芹,等.超声在诊断可疑急性阑尾炎中的作用.中国医学影像技术,2003,19(3):344-346.
[10] 李琴,李中跃.梅克尔憩室的诊断进展.中华实用儿科临床杂志,2015,30(19):1518-1520.
[11] 高明太,陈明,刘纯.SPECT显像诊断小儿Meckel's憩室并出血.中国医学影像学杂志,2002,10(2):117-119.
[12] 夏宏生,陈妙研,蒋天安.超声诊断梅克尔憩室炎初探.中华超声影像学杂志,2005,14(7):557-558.
Comparative study of ultrasound and radionuclide imaging in diagnosis of Meckel's diverticulum in children
TIANQing1,ZHUHaohui1,YUANJianjun1*,LIHui1,BAOJuntao2
(1.DepartmentofUltrasound, 2.DepartmentofPediatricSurgery,HenanProvincialPeople'sHospital,Zhengzhou450003,China)
Objective To compare diagnostic performance of ultrasound and radionuclide imaging in diagnosis of Meckel's diverticulum. Methods Totally 46 children suspected with Meckel's diverticulum were enrolled. Ultrasound, radionuclide imaging data were analyzed and compared with pathology. Results In 46 children suspected with Meckel's diverticulum, 38 cases were confirmed by operation. Thirty-three cases of 38 were diagnosed Meckel's diverticulum by ultrasound, 5 cases of 38 were false negative, there was no false positive case. Radionuclide imaging was positive in 24 cases of 46, false positive in 4 cases and false negative in 18 cases. The ultrasound diagnostic accuracy rate was 89.13% (41/46), sensitivity was 86.84% (33/38), specificity was 100% (8/8). Diagnostic accuracy rate of radionuclide imaging was 52.17% (24/46), sensitivity was 52.63% (20/38) and specificity was 50.00% (4/8). The sensitivity of ultrasound and radionuclide imaging in diagnosis of Meckel's diverticulum had significant difference (P<0.01). Conclusion Ultrasound in diagnosis of Meckel's diverticulum has advantages of non-invasive, no radiation, acceptable price and high sensitivity.
Ultrasonography; Meckel diverticulum; Radionuclide imaging
国家临床重点专科建设项目(2013226)。
田青(1980—),女,河南郑州人,硕士,主治医师。研究方向:小儿腹部超声诊断。E-mail: tianqing2008@163.com
袁建军,河南省人民医院超声科,450003。
E-mail: yuan2373@163.com
2016-12-06
2017-02-19
10.13929/j.1003-3289.201612016
R656; R445.1
A
1003-3289(2017)07-0998-04
