改良抗酸染色阳性的170例结核性脑膜炎脑脊液分析☆
2017-07-18刘亚娟何俊瑛卜晖贺丹邹月丽
刘亚娟何俊瑛○☆卜晖贺丹邹月丽
·论著·
改良抗酸染色阳性的170例结核性脑膜炎脑脊液分析☆
刘亚娟*何俊瑛*○☆卜晖*贺丹*邹月丽*
目的探讨改良抗酸染色阳性结核性脑膜炎患者的脑脊液特点。方法纳入170例临床诊断为结核性脑膜炎且改良抗酸染色呈阳性患者,收集其一般临床资料,并对抗酸染色阳性出现时间、脑脊液细胞学分型及抗结核药物对抗酸染色的影响进行统计分析。结果128例结核性脑膜炎患者脑脊液首次抗酸染色阳性出现在发病1个月内(75.3%),其细胞学分型包括混杂细胞反应、淋巴细胞反应、嗜中性粒细胞反应、正常细胞学,分别占15.5%、58.5%、19.5%、6.5%;24例结核性脑膜炎患者脑脊液首次抗酸染色阳性出现在发病1~2个月的病例,以上细胞学类型分别占13.1%、56.5%、21.7%及8.7%;18例结核性脑膜炎患者脑脊液首次抗酸染色阳性出现在发病2个月以上的病例,四种细胞学分别占26.7%、46.7%、20.0%、6.6%。各种细胞学类型出现时间中位数,四组比较差异无统计学意义(P=0.812)。应用抗结核药物的患者其抗酸染色阳性中位时间(据发病时间)21.5(12.3,37.8)d;未应用抗结核药物者抗酸染色阳性中位时间8.5(6.0,16.3)d,两组比较差异有统计学意义(P< 0.001)。应用抗结核药物的患者抗酸染色转阴中位数时间11(5.75,19.25)d;未应用抗结核药物者抗酸染色转阴中位数时间6(4.25,10.75)d,两组比较差异无统计学意义(P=0.230)。结论结核性脑膜炎脑脊液改良抗酸染色首次阳性多发生于发病1个月内,其阳性时的细胞学类型与抗酸阳性时间无关,应用抗结核药物可能会推迟抗酸杆菌检出时间。
结核性脑膜炎脑脊液改良抗酸染色法
结核性脑膜炎发病隐匿,缺乏快速、灵敏的诊断实验,导致诊断治疗不及时,因而具有高死亡率及致残率。检测到结核分枝杆菌是结核性脑膜炎诊断的金标准,改良抗酸染色(modified ZeiMNeelsen,MZN)是在传统抗酸染色的基础上做了玻片离心替代试管离心,破膜处理等改进。其阳性率及特异性均可达80%以上且可观察到胞内杆菌,给结核性脑膜炎的诊断带来新的希望[1]。我实验室自2012年10月至2015年7月做改良抗酸共计1314例(2262份),其中抗酸阳性330例,现将对我院170例抗酸阳性的结核性脑膜炎患者的临床资料进行回顾性分析,旨在探讨抗酸染色阳性结核性脑膜炎的临床特点,特别是抗酸染色及细胞学特点。
1 对象与方法
1.1 研究对象选择2012年10月至2015年7月在河北医科大学第二医院住院治疗、符合入组条件的成年(>14岁)结核性脑膜炎患者。诊断标准[2](参考2010年柳叶刀杂志发表的最新临床诊断标准):①临床入选标准:脑膜炎的症状和体征包含下列一个或多个:头痛,易激惹,呕吐,发热,颈强直,抽搐,局部神经功能缺损,意识状态改变或嗜睡;②脑脊液改良抗酸染色阳性;③排除诊断:根据年龄、免疫状况、地理区域、需排除以下诊断——化脑,隐脑,病脑,梅毒性脑炎等,排除这些诊断需要确凿的微生物学诊断证据(染色、培养、PCR),血清学检查(梅毒),组织病理学检查(淋巴瘤)。同时满足以上三条。本研究纳入标准:①满足临床入选标准;②脑脊液MZN阳性;③患者年龄>14岁;④排除其他疾病;⑤资料齐全者。最终纳入170例患者,男109例,女61例,男女比例1.8:1;年龄14~81岁,平均年龄(38.6±15.7)岁。自出现临床症状至我院就诊时间(19.1±28.0)d。选择2012年10月至2015年7月在河北医科大学第二医院住院治疗、符合入组条件的成年(>14岁)结核性脑膜炎患者。诊断标准[2](参考2010年柳叶刀杂志发表的最新临床诊断标准):①临床入选标准:脑膜炎的症状和体征包含下列一个或多个:头痛,易激惹,呕吐,发热,颈强直,抽搐,局部神经功能缺损,意识状态改变或嗜睡;②脑脊液改良抗酸染色阳性;③排除诊断:根据年龄、免疫状况、地理区域、需排除以下诊断——化脑,隐脑,病脑,梅毒性脑炎等,排除这些诊断需要确凿的微生物学诊断证据(染色、培养、PCR),血清学检查(梅毒),组织病理学检查(淋巴瘤)。同时满足以上3条。本研究纳入标准:①满足临床入选标准;②脑脊液MZN阳性;③患者年龄>14岁;④排除其他疾病;⑤资料齐全者。最终纳入170例患者,男109例,女61例,男女比例1.8:1;年龄14~81岁,平均年龄(38.6±15.7)岁。自出现临床症状至我院就诊时间(19.1±28.0)d。
1.2 资料收集查阅病历并收集包括性别、年龄、临床表现、既往史、实验室检查及影像学表现,腰椎穿刺结果等资料。
1.3 脑脊液抗酸染色①腰椎穿刺取2mL新鲜脑脊液,离心涂片4张玻片,其中两张分别行MGG、阿例新兰染色,镜下细胞分类计数;其余两张甲醛固定,triton破膜等后行ZeiM-Neelsen染色。②抗酸染色阳性:1000倍镜下观察,100个视野内抗酸杆菌>2条。
1.4 统计学方法采用SPSS 21.0进行数据分析,正态分布计量资料以(±s)表示,两组间比较采用独立样本t检验;非正态分布计量资料以中位数(四分位数)表示,两独立样本比较采用Mann Whitney检验,多个独立样本比较采用Kruskal-Wallis检验。计数资料的比较采用χ2检验。检验水准α=0.05,双侧检验。
2 结果
2.1 临床特点本组患者多呈急性或亚急性起病,临床特点见表1。
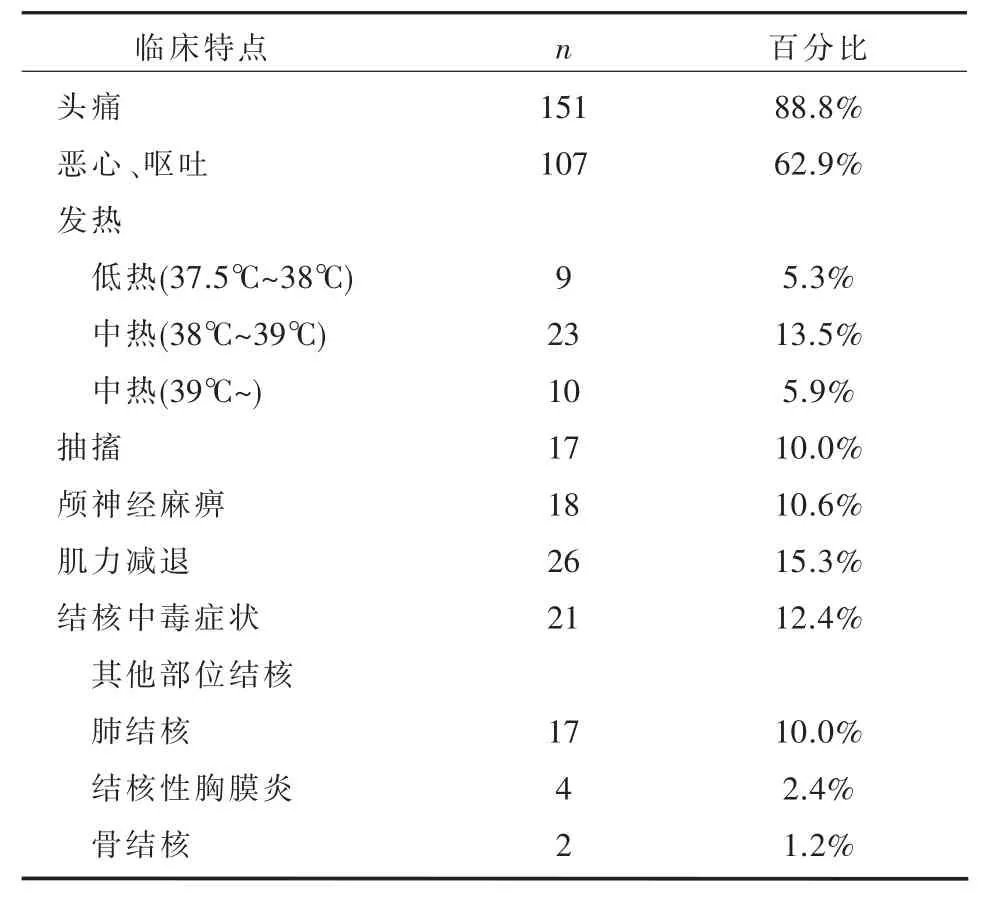
表1 结核性脑膜炎患者临床特点
2.2 实验室及影像学TB-IGRA阳性3例,血结核抗体阳性1例,其中1例脑脊液NMDAR+,1例合并HIV阳性。116例行头颅MRI检查,87例可见异常,其中大脑半球脑实质病变5例(5.7%),脑膜异常强化10例(11.5%),脑积水3例(3.4%),脑梗塞23例(26.4%)、脑出血3例(3.4%)、脑基底池改变1例(1.1%)、基底节异常信号9例(10.3%),结核瘤1例(1.1%)。
55.9 %脑脊液氯化物降低,83.6%脑脊液蛋白升高,中位数(M)1.09 g/L,四分位数间距(QR)1.06 g/L,63.2%的CSF糖<2.5mmol/L。75.3%抗酸杆菌首次阳性出现在病程1个月,14.1%首次出现在病程1~2个月,10.6%首次出现在病程2个月以上。抗酸阳性脑脊液白细胞计数:220份脑脊液白细胞计数,M 63×106/L,QR 140×106/L,95%CI为(77.5~ 190.6)×106/L,细胞数波动于0~5230×106/L,24.5%白细胞计数小于10×106/L,2.1%白细胞计数100大于500×106/L。抗酸阳性时的脑脊液细胞学分型:62.7%(138/220)呈淋巴反应为主,15.0%(33/220)呈混杂细胞学反应,15.9%(35/220)呈嗜中性粒细胞反应为主,6.4%(14/220)呈正常脑脊液细胞学。64.1%(141/220)脑脊液中出现嗜中性粒细胞,嗜中性粒细胞比例中位数22%(1%~95%)。170例观察对象,首次抗酸阳性出现时间,最早2 d,最晚184 d,M 16 d,QR 21 d。病程不同阶段抗酸染色阳性时,细胞学类型的比例情况如下(表2)。可见,首次抗酸染色阳性可在结核性脑膜炎病程各阶段,且可表现为各种细胞学类型,但以淋巴细胞反应为主的细胞学类型最多见(图1~5)。
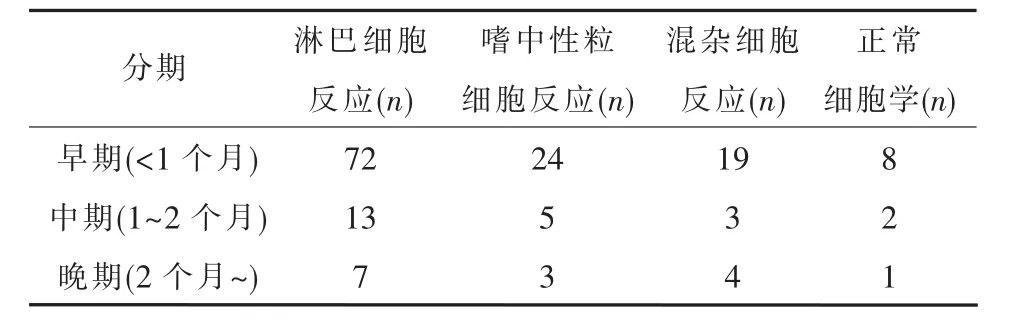
表2 抗酸染色阳性时间分期和细胞学分型
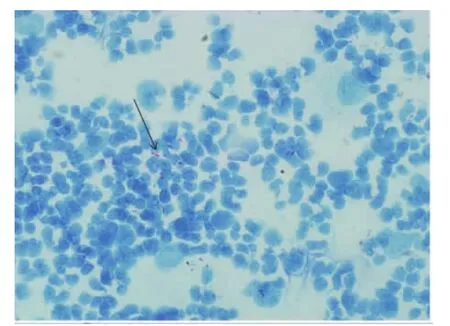
图1 抗酸杆菌(箭头所示),细长略带弯曲(改良抗酸染色1000×),嗜中性粒细胞反应为主型细胞学,中位数时间发病第14天
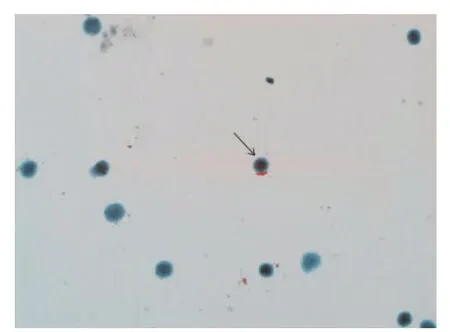
图2 抗酸杆菌(箭头所示,改良抗酸染色1000×)淋巴细胞为主型细胞学,中位数时间发病第16.5天
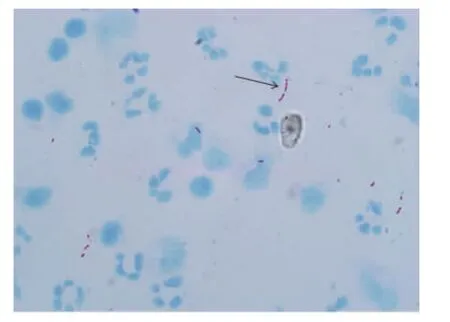
图3 抗酸杆菌(箭头所示),细长略带弯曲(改良抗酸染色1000×),混杂反应细胞学,中位数时间发病第19天
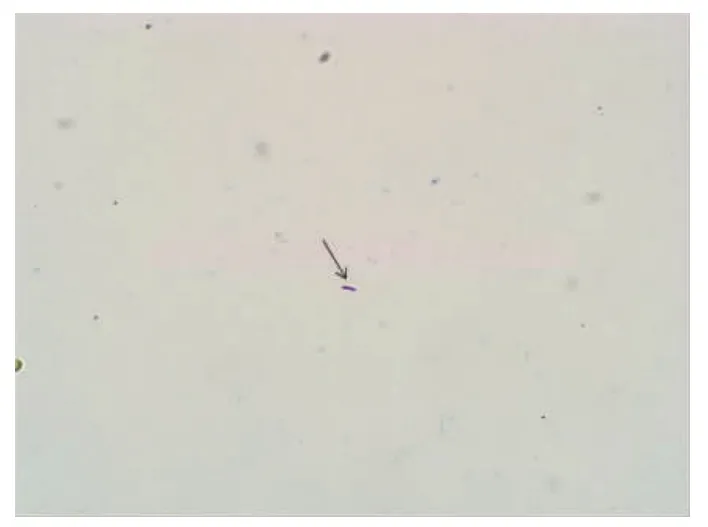
图4 抗酸杆菌(箭头所示,改良抗酸染色1000×)正常细胞学,中位数时间发病第21天
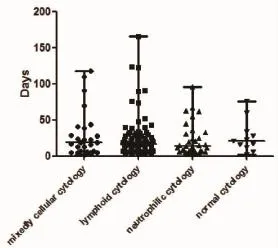
图5 抗酸染色阳性时间和细胞学分型关系,两组间比较差异不具统计学意义(Kru s k a l-W a ll is检验P=0.812)
本文对细胞学类型和预后间的关系进行了分析,预后分为好转、不良(死亡、自动出院)两组,比较首次腰穿不同细胞学类型发生不良预后的概率,无统计学差异。因此本研究对细胞学持续表现与预后关系进行了分析,研究中10例患者混杂细胞学持续1个月以上,3例自动出院,7例好转。非持续混杂细胞学患者160例,11例自动出院,1例死亡,1例未愈。两组不良预后发生率经比较,差异具有统计学意义(P=0.055),这提示脑脊液细胞学持续混杂反应的患者更可能预后差。
2.3 应用抗结核药物对抗酸杆菌首次出现时间的影响96例在首次抗酸杆菌出现前应用抗结核药物,抗酸杆菌最早出现在发病4 d时,最晚在发病166 d,M 21.5 d,QR 25.5 d。74例在首次抗酸杆菌出现前未应用抗结核药物,抗酸杆菌最早出现在发病2 d,最晚出现在发病181 d,M 8.5 d,QR 10.3 d。经Mann-Whitney检验,P<0.001,推测抗酸染色阳性出现时间的推迟可能与抗结核药物的影响有关。
2.4 抗结核对抗酸染色转阴时间的影响170例观察对象中,50例观察过程中转阴。46例在抗酸染色转阴前应用抗结核药物,抗酸染色转阴时间,最短2 d,最长77 d,M 11 d,QR 13.5 d;4例转阴前未应用抗结核药物,抗酸染色转阴时间最短4 d,最长12 d,M 6 d,QR 6.5 d。经Mann-Whitney检验比较,P=0.230,差异无统计学意义,尚不能认为抗结核对抗酸染色转阴时间有影响。
3 讨论
结核性脑膜炎多缓慢起病,亦有急性、亚急性起病,本研究中多为急性、亚急性起病,与任鸿雁[3]报道一致。本病临床表现缺乏特异性,多表现为低热盗汗中毒症状,头痛恶心呕吐等脑膜刺激征,视乳头水肿、意识障碍、脑疝等颅高压表现,单瘫、偏瘫等脑实质受损表现,复视、面神经麻痹等颅神经损伤及脊髓受损表现。影像学可表现为脑膜线样强化增厚,基底池不规则强化,脑室系统扩大、室壁局限性增厚,基底池、脑膜、脑实质可见结核瘤。本研究患者以头疼、发热、恶心呕吐最常见,其中38℃~39℃比例最大。其次为肌力减退、颅神经麻痹。13.7%患者存在其他部位结核。影像学表现为梗死灶者最多见、而脑积水、脑膜强化等典型表现者比例较小。相当一部分患者MRI无异常表现,这些通常发生在病程早期行MRI者,考虑与病灶尚未显现有关。
传统认为结核性脑膜炎脑脊液蛋白含量高,糖、低氯化物低,白细胞计数10~500×106/L并且淋巴细胞为主[4-5]。既往报道[6],培养阳性的结核性脑膜炎患者,20%患者脑脊液白细胞计数不在传统范围内,59.5%患者脑脊液细胞学为淋巴细胞为主型,10.1%的患者脑脊液中未出现嗜中性粒细胞。本研究中患者白细胞计数26.6%不在传统范围内。抗酸阳性时的细胞学多表现为淋巴细胞学反应为主型(62.7%),64.1%患者脑脊液中可见嗜中性粒细胞,与文献报道一致[6-7]。并且研究发现抗酸阳性时的细胞学类型与抗酸阳性时间无关。
有文献报道,脑脊液细胞学类型决定预后,越高的嗜中性粒细胞比例生存率越高。本文对细胞学类型和预后间的关系进行了分析,未发现细胞学类型对预测预后的价值,分析细胞学持续表现与预后关系发现脑脊液细胞学持续混杂反应的患者预后可能更差。这就需要及时更换高敏感的药物,以期好的预后。
本研究中170例观察对象,首次抗酸染色阳性时间与就诊时间接近,考虑为就诊时机和腰穿及时性的影响,因此结核性脑膜炎疑似患者应尽早行腰穿查找抗酸杆菌。有研究显示,Ziehl–Neelsen染色经过5~15 d治疗后敏感性由52%下降至2%[8]。本研究表明,应用抗结核药物影响了结核杆菌的检出时间。分析原因:其一,抗结核药物作用于MTB细胞壁,导致部分MTB-L出现,抗酸性消失[9],保留抗酸性的MTB减少,可着色的杆菌量减少。其二,MTB有彼此粘黏的特性,其在临床标本并非均匀分布。当保持抗酸性的MTB量少到抗酸染色的检测阈值时,取样情况可影响检出。这两点影响抗酸检出率,多次重复送检才得到阳性结果[8],致使抗酸杆菌检出时间延长,因此我们应重复送检。
应用抗结核药物对转阴时间的影响,未得出两组有差别,可能与本研究抗酸转阴前未应用抗结核药物组样本量较小有关。抗酸转阴后并非所有患者继续送检多次,不明确其是否为持续阴性,这需要将来进行前瞻性设计进一步探讨。观察对象中,亦存在抗酸染色转阴后再次送检时检阳的病例,发现其病情有加重,考虑产生耐药。
综上所述,结核性脑膜炎患者抗酸染色阳性脑脊液白细胞计数通常为(77.5~190.6)×106/L,细胞学可表现为各种细胞学类型,但多表现为淋巴细胞反应为主,同时存在嗜中性粒细胞,及时、重复送检可提高抗酸染色检出率。正常细胞学表现及生化结果不能排除结核性脑膜炎诊断。不典型结核性脑膜炎发病率越来越高,抗结核开始时间决定患者预后,因此诊断思维不该局限于传统观点。
[1]CHEN P,SHIM,FENG GD,et al.A highly efficient Ziehl–Neelsen stain:identifying denovo intracellular Mycobacterium tuberculosis and improving detection of extracellular M. tuberculosis in cerebrospinal fluid[J].JClin Microbiol,2012,50: 1166–1170.
[2]MARAIS,SUZAAN,THWAITES,et al.Tuberculousmeningitis: a uniform case definition for use in clinical research[J].Lancet Infectious Diseases,2010,10(11):803.
[3]任鸿雁.结核性脑膜炎33例临床及脑脊液动态分析[J].中国实用神经疾病杂志,2011,14(4):30-32.
[4]KARSTAEDT AS,VALTCHANOVA S,BARRIERE R,et al. Tuberculous meningitis in South African urban adults[J].Q J Med,1998,91(2):743-747.
[5]HERINGER RR,FERNANDES LE,GONCALVES RR,et al. Location of the lesion and the cerebrospinal fluid findings in tuberculousmeningitis:differences in the lumbar,cisternal and ventricular compartiments[J].Arq Neuropsiquiatr,2005,63(3): 543-547.
[6]王丙聚,冯国栋,杨毅宁,等.37例培养阳性结核性脑膜脑炎脑脊液细胞学动态分析[J].中华神经外科疾病研究杂志, 2012,11(5):448-451.
[7]杨笑,吴若芬,窦春阳,等.儿童结核性脑膜炎脑脊液细胞学变化[J].中国现代神经疾病杂志,2013,13(2):126-131.
[8]THWAITES GE,CAWS M,CHAU TT,et al.Comparison of conventional bacteriology with nucleic acid amplification (amplified mycobacterium direct test)for diagnosis of tuberculous meningitis before and after inception of antituberculosis chemotherapy[J].JClin Microbiol,2004,42(3): 996-1002.
[9]王和,陈峥宏.抗结核药物诱导结核分枝杆菌形成L型及其特性的观察[J].中华结核和呼吸杂志,2001,24(1):52-55.
Cytological features of cerebrospinal fluid in 170 the patients with modified ZeiM-Neelsen positive tuberculousmengningitis.
LIU Yajuan,HE Junying,BU Hui,He Dan,ZOU Yueli,Department of Neurology,the second hos-pital of HEBEImedical university,Shijiazhuang 050000,China.Tel:0311-66003711-211.
Objective To investigate the features of the cerebrospinal fluid(CSF)in themodified ZeiM-Neelsen (MZN)positive tuberculous mengningitis(TBM).M ethods We retrospectively reviewed the clinical data of 170 patients with tuberculousmeningitis confirmed by MZN stain from December 2012 to July 2015.The purpose of the present study was to investigate the relationship of MZN staining and CSF cytology.Results Among 170 patients with TBM confirmed by MZN staining,128 cases had first detectable acid-fast bacillus(AFB)in earlier stage.The cytology included 15.5%mixed cellular cytology,58.5%lymphoid cytology,19.5%neutrophilic cytology and 6.5%normal cytology.Twenty-four cases had first detectable AFB within 1-2 months following disease onset.The cytology included 13.1%mixed cellular cytology,56.6%lymphoid cytology,21.7%neutrophilic cytology and 8.7%normal cytology. Eighteen cases had first detectable AFB 2 months after disease onset.The cytology included 26.7%mixed cellular cytology,46.7%lymphoid cytology,20.0%neutrophilic cytology,6.6%normal cytology.There was no significant differ-ence in median time of first detectable AFB among those four types of cytology(P=0.812).There was significant difference in median time of first detectable AFB between patients with and without anti-TB therapy[21.5(12.3,37.8)days vs.8.5(6.0,16.3)days,P<0.001].There was no significant difference in median time MZN stain turning negative between patients with and without anti-TB therapy[11(5.75,19.25)days vs.6(4.25,10.75)days,P=0.230].Conclusions AFB can be detectable within a month after the onset of TBM in most of cases.(MZN)positive staining is not associated with themajor type of cytology.Anti-TB therapy may delay the first detectable time of AFB.
Tuberculousmengningitis Cerebrospinal fluid Modified ZeiM-Neelse
R529.3
A
2016-01-27)
(责任编辑:李立)
10.3969/j.issn.1002-0152.2017.04.005
☆河北省医学适用技术跟踪项目(编号:GL2012026)
*河北医科大学第二医院(石家庄050000)
○☆通信作者(E-mail:hjy_zn@126.com)
