甲状腺乳头状癌颈部淋巴结清扫术后颈部创伤性神经瘤的超声表现
2017-06-28詹维伟
彭 艳,周 伟,詹维伟
(上海交通大学医学院附属瑞金医院超声科,上海 200025)
甲状腺乳头状癌颈部淋巴结清扫术后颈部创伤性神经瘤的超声表现
彭 艳,周 伟,詹维伟*
(上海交通大学医学院附属瑞金医院超声科,上海 200025)
目的 探讨甲状腺乳头状癌(PTC)颈部淋巴结清扫术后颈部创伤性神经瘤的声像图特征。方法 回顾性分析21例PTC颈部淋巴结清扫术后颈部创伤性神经瘤患者的资料,观察其超声表现,包括病灶的数目、位置、大小、形态、边界、内部回声、是否与神经相连及病灶内血供情况。结果 21例患者共26个病灶中,25个位于颈侧区,1个位于中央区。病灶横径(3.5±1.0)mm,纵径(9.1±2.9)mm。13个病灶呈椭圆形,另13个病灶呈圆形。13个病灶边界清晰,另13个病灶边界模糊。26个病灶均呈不均匀低回声,其中16个病灶内部可见高回声。20个病灶表现为明确与神经相连,余6个病灶与神经相连不明确。20个病灶内可探及少许点状血流信号,余6个病灶内无明显血流信号。超声引导下细针穿刺活检过程中21例患者均主诉针刺部位难以忍受的剧痛,当针尖移开后疼痛消失。结论 PTC颈部淋巴结清扫区域术后低回声病灶,且病灶两端呈现与神经纤维相连的典型声像图特征,同时结合穿刺时患者有剧烈疼痛的主诉,应考虑创伤性神经瘤的可能。
超声检查;创伤性神经瘤;颈部淋巴结清扫术
创伤性神经瘤是神经受损伤后修复过程中损伤近端形成的一种非肿瘤性增生[1-2],可发生于全身各部位[3-4]。颈部淋巴结清扫术后创伤性神经瘤的发生率为1.1%~2.7%[5-6],术后超声随访易误诊为颈部其他实质性肿块,如甲状腺乳头状癌(papillary thyroid carcinoma, PTC)转移性淋巴结、颈部神经鞘瘤等,确诊需依赖病理检查[7-8]。本研究回顾性分析PTC颈部淋巴结清扫术后创伤性神经瘤的声像图特征,以期提高对本病的认识,避免不必要的穿刺或手术。
1 资料与方法
1.1一般资料 回顾性分析2014年1月—2016年6月因PTC行颈部淋巴结清扫术后超声随访发现颈部可疑低回声结节并接受超声引导下细针穿刺活检(ultrasound-guided fine-needle aspiration biopsy, US-FNAB)的21例创伤性神经瘤患者的资料,其中男10例,女11例,年龄32~62岁,平均(48.2±9.5)岁。创伤性神经瘤诊断标准:①US-FNAB结果提示创伤性神经瘤;②US-FNAB无阳性结果但排除PTC转移性淋巴结、神经鞘瘤或其他颈部实质性病灶可能,且穿刺过程中患者主诉针刺部位难以忍受的剧痛,针尖移开后疼痛消失。
1.2仪器与方法 采用Esaote MyIab 90、Siemens S2000彩色多普勒超声仪,线阵探头,频率4~13 MHz。先常规扫查颈部,观察颈部可疑病灶的数目、位置、大小、形态、边界、内部回声及是否与神经相连;再行CDFI检查,观察病灶内血供情况。病灶位置分为颈侧区(颈部Ⅰ、Ⅱ、Ⅲ、Ⅳ、Ⅴ区)和中央区(颈部Ⅵ区)。评估病灶大小时,分别测量病灶的横径和纵径(即短轴和长轴的最大径)。以横径纵径比(transverse-longitudinal diameter ratio, T/L)评估病灶形态,T/L<0.5为椭圆形,T/L≥0.5为圆形。病灶边界分为清晰及模糊。内部回声分为均匀及不均匀,并观察病灶是否存在高回声。观察病灶是否与神经相连,分为明确相连和不明确相连。病灶内血供情况分为无或有彩色血流信号。
超声检查后,行US-FNAB采集病理标本。嘱患者取仰卧位,将枕头垫于肩和颈下,保持颈部后仰,充分暴露颈前区。常规消毒、铺巾。采用7号针于超声实时监测引导下进针,直至针尖到达病灶区,对每个病灶穿刺1~3次。
2 结果
2.1超声表现 21例患者中,18例为单发;3例为多发,其中1例为4个病灶及2例为2个病灶;共26个病灶。26个病灶中,25个位于手术同侧的颈侧区(图1),其中Ⅱ区1个、Ⅲ区15个、Ⅳ区5个、Ⅴ区4个;另1个病灶位于手术同侧的中央区(Ⅵ区)。病灶横径2.7~5.3 mm,平均(3.5±1.0)mm,纵径4.8~14.3 mm,平均(9.1±2.9)mm;T/L比值0.28~0.64,平均0.47±0.11,其中13个病灶T/L<0.5,呈椭圆形,13个病灶T/L≥0.5,呈圆形。26个病灶中,13个病灶边界清晰,13个病灶边界模糊。26个病灶均为低回声,内部回声不均匀;其中16个病灶内部出现高回声,包括6个病灶呈点状高回声、8个病灶呈带状或条索状高回声、2个病灶呈斑片状高回声。20个病灶可见与神经相连征象,即病灶长轴方向两端可见线性低回声向外延伸,且经CDFI证实低回声线性结构非血管组织[9-13],呈“吊床式”改变(图1)或“腊肠式”改变,但其中仅1个病灶明确追踪到与C4、C5椎体间的臂丛分支相连(图2),对余19个病灶并未明确追踪到与之相连的神经;余6个病灶与神经相连不明确,即病灶长轴方向呈2个尖端向外凸出,未见明显的线性低回声向外延伸,呈“纺锤形”(图3)。CDFI显示20个病灶内部可见彩色血流信号,均为少许点状血流,余6个病灶未探及明显血流信号。
2.2细针穿刺结果 穿刺过程中21例患者均主诉针刺部位难以忍受的剧痛,且当针尖移开后疼痛消失。21例患者共26个病灶的US-FNAB结果显示,2个病灶涂片可见轴索纤维、鞘细胞、纤维母细胞及胶原纤维混合型增生,形成结构重叠、混乱膨出的瘢痕样结构(图4),提示为创伤性神经瘤;余24个病灶均无明确细胞学诊断,涂片可见血细胞、未见肿瘤细胞,其中3例涂片可见少许肉芽组织,1例涂片可见少许梭形细胞。
3 讨论
颈清术后创伤性神经瘤可能由手术中对神经的分离、牵引、器械牵拉造成的损伤及热损伤、术后瘢痕形成或血肿压迫发展演变而来[1,6,8,14]。颈部创伤性神经瘤多起源于颈丛分支,根据颈丛及其分支的走行特征[1],颈部创伤性神经瘤几乎均发生于颈侧区。本组26个病灶中25个位于颈侧区,仅1个位于中央区。大部分创伤性神经瘤患者无明显临床症状,日常有疼痛症状者仅占9%[15],本组21例均为无症状性创伤性神经瘤。在穿刺过程中,本组21例患者均主诉针刺部位有难以忍受的剧痛,当针尖移开后疼痛消失,可能是由于穿刺过程中针尖触及瘤体中的神经纤维所致。颈清术中对神经所施加的外力较小且易分布不均,神经瘤内胶原纤维增生不明显,神经束混杂增生于神经瘤边缘[6,16],穿刺过程中极易被针尖触及,出现难以忍受的疼痛。
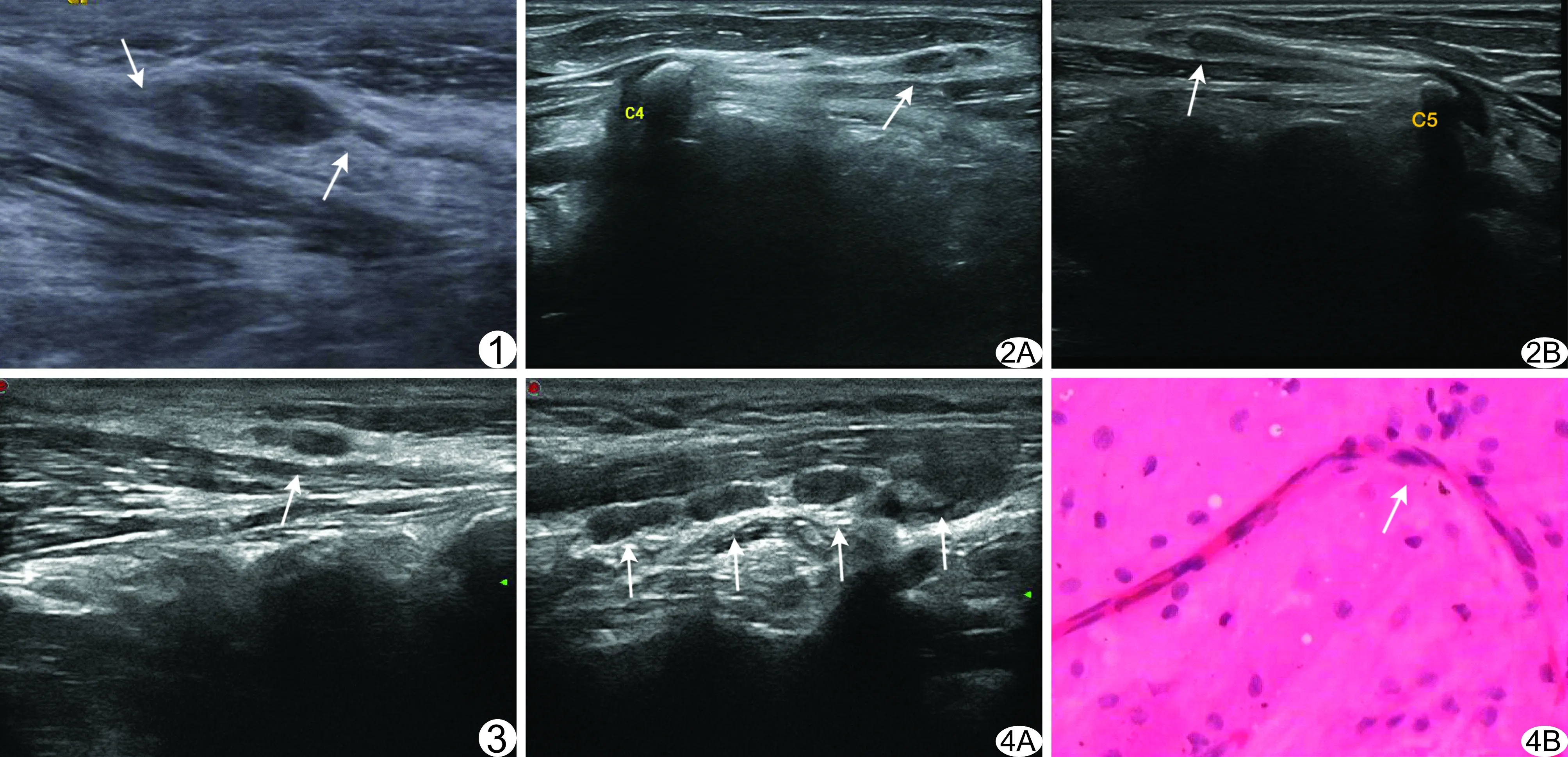
图1 患者男,57岁,颈部淋巴结清扫术后声像图示手术同侧颈部Ⅲ区低回声病灶,内部回声不均匀,边界清晰,低回声病灶两端与低回声线性结构(神经)相连(箭),向两侧延伸,呈“吊床式”改变 图2 患者男,60岁,颈部淋巴结清扫术后声像图示右侧颈部Ⅲ区皮下软组织内椭圆形团块,表面光整,边界清晰,内部呈低回声,分布不均匀,可见点状高回声(A,箭),低回声病灶两端与C4、C5椎体间的臂丛分支相连(B,箭) 图3 患者女,37岁,颈部淋巴结清扫术后声像图示左侧颈部Ⅲ区低回声病灶(箭),内部回声不均匀,边界模糊,低回声病灶两端似呈尖形向外凸出,呈“纺锤形” 图4 患者女,36岁 A.颈部淋巴结清扫术后声像图示右侧颈部Ⅲ区4个低回声团块,呈“腊肠式”改变(箭); B.细胞学涂片(HE,×200)见轴索纤维、鞘细胞及纤维母细胞混合型增生,形成结构重叠、混乱膨出的瘢痕样结构(箭)
低回声团块中央沿长轴方向呈现高回声区被认为是创伤性神经瘤的一大特征[1],其声像图基础是神经瘤内部神经纤维和增生的胶原并存的紊乱结构[6]。本研究26个病灶均呈不均匀低回声,其中16个病灶内部出现高回声,另10个未见明显高回声的病灶可能由于病灶体积较小或内部致密结缔组织含量过少所致,加之超声图像分辨率有限,无法识别。
创伤性神经瘤的另一声像图特征为团块的两端有明确可识别的的正常神经呈线性低回声向两侧自然延续[9-13]。本研究中,病灶T/L为0.47±0.11,其中13个病灶T/L<0.5,呈椭圆形,原因可能为神经损伤修复过程中轴索纤维、鞘细胞、纤维母细胞、胶原纤维沿神经方向混合型增生,限制了瘤体在短轴方向上向两端增长。本组中20个病灶可见明确的神经纤维与病灶相连,呈“吊床式”或“腊肠式”改变。余6个病灶声像图未表现出与神经相连,呈“纺锤形”改变,一方面可能由于颈部创伤性神经瘤体积较小,难以观察,另一方面可能因肉芽组织与瘢痕分布于瘤体内部及边缘,瘤体周边无完整的神经膜包绕,声像图表现为病灶边界迷糊,导致超声无法清晰识别神经束从病灶两端向外延伸。
既往研究[17]报道,创伤性神经瘤内部多无明显血流信号。本组26个病灶中20个病灶内部可见少许点状血流信号,其原因除与超声仪器对血流的敏感性不同有关外,还可能与神经瘤内部或周边混有术后增生的肉芽组织有关。周围神经损伤1周后开始形成肉芽组织或瘢痕,此时增生的肉芽组织内新生血管纤细走行不规则,数月后断裂再生的轴突向各个方向生长、反折,最终形成创伤性神经瘤,这一过程中肉芽组织内的血管逐渐闭塞[18-19],如闭塞不完全则CDFI可能显示有少许点状血流信号。
本组26个病灶细胞学涂片结果显示,仅2个病灶涂片可见轴索纤维、鞘细胞、纤维母细胞、胶原纤维混合型增生,形成结构重叠、混乱膨出的瘢痕样结构,明确诊断创伤性神经瘤,余均无明确细胞学诊断,涂片见血细胞、未见肿瘤细胞。其中3个病灶涂片可见少许肉芽组织,1个病灶涂片中见少许梭形细胞。分析原因为神经瘤内部或周边混有术后增生的肉芽组织[18,19],且神经瘤的形成中有纤维母细胞等梭形细胞的参与,加之穿刺过程中因患者不能耐受剧痛导致取材不足,因此仅对2个病灶获得明确的细胞学诊断,其余病灶虽无明确诊断,但结合患者穿刺时剧痛这一特征性的表现,也可成为诊断创伤性神经瘤的依据[8]。
超声诊断颈部创伤性神经瘤时应注意与颈部其他较常见的实质性肿块相鉴别:①颈部异常淋巴结,尤其是PTC转移性淋巴结,可表现为单发或多发低回声、淋巴门结构消失,但病灶两端不与神经相连,同时可见砂砾样钙化、片状高回声或囊性变,CDFI可见较丰富的血流信号;②颈部神经鞘瘤,以颈前侧区大血管周围多见,大多为单发,以实性低回声最多见,边界清晰,与神经相连,但肿块可见包膜回声,可发生囊变,肿块内血供较丰富。
本研究的不足:①由于颈部创伤性神经瘤体积较小,且颈清术后肉芽组织与瘢痕位于瘤体内部及边缘,瘤体周边无完整的神经膜包绕,声像图中病灶模糊的边界导致无法清晰识别神经束从病灶两端向外延伸,仅根据既往相关研究[13,15]报道的“病灶长轴方向上两端见线性低回声向外延伸,且经CDFI证实低回声线性结构非血管组织”判定该病灶与神经相连;本组26个病灶中仅1个病灶追踪到与之相连的臂丛神经分支;②常规超声扫查及细胞学检查并非由各自科室内同一医师完成,不同医师的技术水平存在差异;③26个病灶的US-FNAB结果中仅2个病灶提示为创伤性神经瘤,余24个病灶细胞学结果仅排除恶性可能,结合穿刺时患者剧痛主诉诊断为创伤性神经瘤,患者均未接受外科手术治疗,无法获得术后病理结果最终定性。
总之,当PTC患者存在颈部淋巴结清扫病史,可疑低回声病灶位于颈清术区域,且病灶两端呈现与神经纤维相连的声像图特征,同时结合穿刺时的患者剧烈疼痛表现,可对颈部创伤性神经瘤进行综合诊断。
[1] Yabuuchi H, Kuroiwa T, Fukuya T, et al. Traumatic neuroma and recurrent lymphadenopathy after neck dissection: Comparison of radiologic features. Radiology, 2004,233(2):523-529.
[2] Abreu E, Aubert S, Wavreille G, et al. Peripheral tumor and tumor-like neurogenic lesions. Eur J Radiol, 2013,82(1):38-50.
[3] 王松挺,舒国斌,柯月琴.创伤性神经瘤一例.中华皮肤科杂志,2015,48(3):183.
[4] 丛振杰,董成功,林志军.胆总管创伤性神经瘤的MRI表现特征.中华消化外科杂志,2016,15(5):515-519.
[5] Iida S, Shirasuna K, Kogo M, et al. Amputation neuroma following radical neck dissection: Report of 3 cases. J Osaka Univ Dent Sch, 1995,35:1-4.
[6] Huang LF, Weissman JL, Fan C. Traumatic neuroma after neck dissection: CT characteristics in four cases. AJNR Am J Neuroradiol, 2000,21(9):1676-1680.
[7] Kuna SK, Bracic I, Tesic V, et al. Ultrasonographic differentiation of benign from malignant neck lymphadenopathy in thyroid cancer. J Ultrasound Med, 2006, 25(12):1531-1537; quiz 1538-1540.
[8] Kwak JY, Kim EK, Kim MJ, et al. Sonographic features of traumatic neuromas after neck dissection. J Clin Ultrasound, 2009,37(4):189-193.
[9] Fornage BD. Peripheral nerves of the extremities: Imaging with US. Radiology, 1988,167(1):179-182.
[10] Beggs I. Sonographic appearances of nerve tumors. J Clin Ultrasound, 1999,27(7):363-368.
[11] Ha EJ, Baek JH, Lee JH, et al. Characteristic ultrasound feature of traumatic neuromas after neck dissection: Direct continuity with the cervical plexus. Thyroid,2012,22(8):820-826.
[12] Ha EJ, Lee JH, Lim HK, et al. Identification of continuity of transected nerve on sonography after neck dissection: Direct sign of traumatic neuroma. Thyroid,2011,21(12):1385-1387.
[13] 曹洪艳,陈定章,丛锐,等.周围神经创伤性神经瘤的超声诊断.中华超声影像学杂志,2008,17(7):615-617.
[14] Peer S, Bodner G, Meirer R, et al. Examination of postoperative peripheral nerve lesions with high-resolution sonography. AJR Am J Roentgenol, 2001,177(2):415-419.
[15] Lee EJ, Calcaterra TC, Zuckerbraun L. Traumatic neuromas of the head and neck. Ear Nose Throat J, 1998,77(8):670-676.
[16] 立强,裴国献.周围神经损伤基础与临床.北京:人民军医出版社,2001: 1325-1330.
[17] Appiah-Ananae S. Amputation neuroma: A late complication following saggital split osteotomy of the mandible. J Oral Maxillofac Surg, 1991,49(11):1218-1220.
[18] 卫梅,朱家安.高频超声评价创伤性周围神经损伤的进展.中国医学影像技术,2011,27(6):1299-1302.
[19] 王磊,卢漫,贺凡丁,等.不同时期周围神经损伤的超声造影研究.中国超声医学杂志,2014,30(3):262-265.
Ultrasonographic manifestations of traumatic neuromas after neck dissection in papillary thyroid carcinoma
PENGYan,ZHOUWei,ZHANWeiwei*
(DepartmentofUltrasound,RuijinHospital,ShanghaiJiaoTongUniversitySchoolofMedicine,Shanghai200025,China)
Objective To investigate the ultrasonographic manifestations of traumatic neuroma after neck dissection in papillary thyroid carcinoma (PTC). Methods A retrospective analysis was performed in 21 patients with 26 lesions who underwent neck dissection. The ultrasonographic characteristics were reviewed, including numbers, location, size, shape, margin, echogenicity, with or without direct continuity to the nerve fiber, the presence of internal hyperechogenicity and blood supply. Results Among the 26 lesions of 21 patients, 25 lesions were in the lateral cervical area while the other one was in the central cervical area. The mean shortest diameter of the lesions was (3.5±1.0)mm and that of longest diameter was (9.1±2.9)mm. Totally 13 lesions were oval in shape and the other 13 were round. The clear margin was found in 13 lesions and fuzzy margin was observed in another 13 lesions. All the lesions were heterogeneously hypoechoic. The presence of internal hyperechoic areas were found in 16 lesions. The direct continuity with the nerve fiber was found in 20 lesions, while the other 6 lesions were not continued to the nerve directly. Color Doppler flow imaging showed that 20 of the 26 lesions existed a little blood flow signal and the other 6 lesions showed no flow signal. During the ultrasound-guided fine-needle aspiration biopsy (US-FNAB), 21 patients complained about the intolerable serious pain and the pain relieved when the needle removed. Conclusion Traumatic neuromas are hypoecho lesions located in the operation area after neck dissection in PTC with distinctive ultrasonographic features, especially the direct continuity with the nerve fiber, as well as the clinical histories and sharp pain during US-FNAB, which can help to diagnose.
Ultrasonography; Traumatic neuromas; Neck dissection
彭艳(1990—),女,上海人,在读博士。研究方向:腹部及浅表超声诊断及治疗。E-mail: 407204441@qq.com
詹维伟,上海交通大学医学院附属瑞金医院超声科,200025。E-mail: shanghairuijin@126.com
2016-10-04
2017-03-31
R739.91; R445.1
A
1003-3289(2017)06-0859-04
10.13929/j.1003-3289.201610007
