医联体模式下对脑卒中患者社区康复成本-效益的评价
2017-06-21黄奕云谢满容曾燕婷何雪英兰敏林喻胜普
黄奕云,谢满容,孙 闯,曾燕婷,何雪英,兰敏林,喻胜普
(1.广州市白云区黄石街社区卫生服务中心,广州 510425; 2.广东省工伤康复医院社会康复科,广州 510970)
医联体模式下对脑卒中患者社区康复成本-效益的评价
黄奕云1,谢满容1,孙 闯1,曾燕婷1,何雪英1,兰敏林2,喻胜普2
(1.广州市白云区黄石街社区卫生服务中心,广州 510425; 2.广东省工伤康复医院社会康复科,广州 510970)
目的 探讨和分析康复医疗联合体模式下脑卒中患者实行社区康复的成本-效益。方法 以2015年1月至2016年1月参与“白云区康复医联体”康复模式(康复小屋、家庭康复病床、责任医师团队管理)的脑卒中恢复期患者46例作为观察组,并将同期在医联体上级医院就诊的46例脑卒中恢复期患者作为对照组(门诊用药、机构康复)。分别对2组患者的健康行为(生活起居、运动、饮食服药、血压监测、卒中处理)、运动功能量表评分(FMA)以及随访1年的脑梗死影响量表(SIS)进行客观评定和比较,并评价治疗期间2组费用和成本-效益。结果 康复干预后,观察组康复健康行为评分明显优于对照组(P<0.05),急救效率较对照组更快(P<0.05);随访1年,观察组SIS量表评分亦更优于对照组(P<0.05)。观察组与对照组6个月的费用分别为(27 167.76±44.98)、(32 011.30±60.11)元,间接费用分别为(6 670.32±10.27)、(9 244.12±12.40)元,2组相比较,差异有统计学意义(P<0.05)。观察组每提升1分FMA量表评分比对照组节约12 558.79-1 247.36=11 311.43元。结论 医联体模式下综合康复措施治疗的费用较低,但是效益更高,能更为有效地改善脑卒中患者的运动功能和生活质量,因而具有良好的成本-效价比,可考虑在政策的支持下探索推广。
医联体模式; 脑卒中; 运动功能; 成本-效益分析
脑卒中是神经内科较常见的疾病,具有非常高的致残和致死率。多数患者在患病后会出现程度不一的后遗症,如半身不遂、语言障碍和认知障碍等,致使患者生活不能自理,给患者本人、家庭乃至社会均造成了严重的负面影响[1-2]。此类疾病近年已有逐年增长的趋势,根据国家心血管中心编著的《中国心血管病报告2015》显示,我国脑卒中患病人数仍在不断增加,脑卒中在心脑血管病出院人次中增速排位第一(12.30%)[3]。面对如此巨大的脑卒中患者人数,如果指定专科医生就诊必然达不到良好的治疗的效果, 综合医院和专业机构的康复病床紧张进一步加剧,且康复费用高,相当部分的脑卒中患者度过急性期只能返回家中自行康复。依托社区开展治疗工作,是有效治疗和防治脑卒中疾病的有利选择,现在已有多项报道表明了社区康复的经济性和有效性[4-5]。但我国社区康复仍处于初级阶段,其治疗技术低、患者对社区医生的信心不足等原因导致社区康复治疗率低,如何吸引患者进行经济、有效的社区康复是亟待解决的问题。本研究基于广州市2012年以来大力推行的“医疗联合体”基础上,对辖区内脑卒中恢复期患者建立“康复医联体模式”开展社区康复治疗,将效果报告如下。
1 资料与方法
1.1 纳入及排除标准
纳入标准:1)符合全国第四届脑血管病的诊断标准,且经头颅CT或者磁共振检查确诊为脑卒中;2)初次脑卒中患者;3)均未发生心脏、肺、肝脏和肾脏的严重并发症,且意识清醒,可以配合治疗[6-7]。
排除标准:1)脑出血和短暂性脑缺血发作者,以及急性感染者;2)患者及其家属不愿意参与本研究,依从性较差;3)患者并发较为严重的精神疾病、痴呆[8]。
1.2 研究对象
将2015年1月至2016年1月参与“白云区康复医联体”康复模式(康复小屋、家庭康复病床、责任医师团队管理)的脑卒中恢复期患者46例作为观察组。男24例,女22例,年龄42~70(46.18±2.42)岁;初中文化以上24例,初中以下文化22例;肢体功能障碍轻度16例,中度22例,重度8例。将同期在医联体上级医院就诊的46例脑卒中恢复期患者作为对照组(门诊用药、机构康复)。男26例,女20例,年龄44~72(47.14±2.62)岁;初中文化以上21例,初中以下文化25例;肢体功能障碍轻度18例,中度21例,重度7例。2组配对因素(年龄、性别、文化程度以及病情等)比较差异无统计学意义(P>0.05)。
1.3 康复模式
对照组实施传统的诊疗模式,即由脑卒中患者自行前往医联体上级医院门诊用药、机构康复。
观察组将“康复医联体”建立在社区的“康复小屋”进行社区康复。整个康复小屋团队由全科医师、康复师(医联体医院康复科派驻)、针灸推拿中医师、主管护师、健康管理师、志愿者,并提供配备康复设备。方法如下:1)对社区医生的培训。医联体康复专科医师对社区的责任医师团队开展授课。培训形式采用集中培训,即通过现场指导、病房查房、微信群病例讨论、视频演示等形式进行专题培训。培训内容包括脑卒中的专科检查、危害、临床表现、病程、相关治疗、运动处方、疾病相关症状的识别和纠正等。培训前后通过考试进行考核。2)对患者的全面评估。全科医师与专科医师共同为患者制定个性化和针对性的康复方案,在康复小屋建立脑卒中患者康复病历数据库,实行信息数据共享;在志愿者协助下为神经功能缺损或者运动功能障碍等患者提供居家式社区康复;基础疾病控制欠佳的患者由全科医师负责与医联体医院的专科微信群联系,及时调整处方。3)针对患者的康复训练。康复师根据患者的功能评价(迟缓期、痉挛期和恢复期)实施一对一的规范功能训练,包括运动疗法和物理疗法;患侧肢体的正确摆放与被动运动;翻身、桥式运动、辅助坐起及平衡训练;肢体负重训练,步行训练及日常生活能力训练等,第1—2月每周3~4次,第3—4个月每周2次,第5—6月每周1次,并指导家属对家庭环境进行简单改造,如卫生间安装扶手,应用弹力带纠正足下垂。并将重点放在日常生活活动能力的训练上。4)定期随访。康复小屋团队成员在对社区脑卒中管理工作中,应与街道居委、家庭综合服务中心、志愿者进行密切沟通,为脑卒中患者及家庭提供必要的帮助,跟踪患者训练情况应做好定期回访的工作,每位责任医生应1个月对患者至少随访1次,针对较为严重的患者,应每2周随访1次,在随访中从社区医生处详细了解患者的病情变化,督导治疗,指导用药和护理。对每次了解和检查的结果进行登记管理,以作比较;将健康宣教融于社区康复的始终,并指导患者家属如何更好地照顾患者及督促患者开展自我康复锻炼。
1.4 观察指标
对2组患者的健康行为(生活起居、运动、饮食服药、血压监测、卒中处理)、运动功能量表评分(FMA)以及随访1年的脑梗死影响量表(SIS)进行客观评定和比较[9-10]。
采用问卷调查和调用财务处住院患者账单明细的方式,采集患者治疗期间的直接医疗费用(病床费用、护理费、诊断和治疗费、药物费用、检验费和其他住院相关费用等),并发症的诊断治疗费用,非住院诊断治疗和用药费用以及其它相关直接治疗费;间接费用(康复相关的交通费、住宿费、特殊饮食费、护工费以及其他相关间接医疗费用)。干预6个月以后以观察组和对照组FMA量表的评分和住院总费用来计算成本-效益,并分析结果。成本效益比为费用总额与效益现值总额(即产生的治疗效果)之比。
1.5 统计学方法
采用SPSS17.0软件进行统计处理,计量资料的比较采用t检验,计数资料的比较采用χ2检验。以P<0.05为差异具有统计学意义。
2 结果
2.1 2组健康行为评分
干预6个月后 2组的健康行为评分优于入组时(P<0.05),且观察组明显优于对照组(P<0.05),见表1。
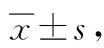
表1 2组入组时和干预6个月后健康行为评分 分
*P<0.05与对照组干预6个月后比较。
2.2 2组入组时和干预6个月后FMA量表评分
入院时,2组FMA量表差异无统计学意义(P>0.05),干预6个月后,观察组改善情况优于对照组(P<0.05)。详见表2。
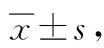
表2 2组入组时和干预6个月后FMA量表评分 分
2.3 2组SIS量表评分
随访1年,观察组SIS量表评分亦优于对照组(P<0.05),详见表3。
2.4 2组总费用比较
观察组与对照组6个月的直接费用分别为(27 167.76±44.98)元和(32 011.30±60.11)元,间接费用分别为(6 670.32±10.27)元和(9 244.12±12.40)元,2组比较差异有统计学意义(P<0.05)。观察组6个月内FMA量表评分提高平均21.78分,观察组成本-效益=27 167.76/21.78=1247.36元,每提升1分FMA量表得分,需用1 247.36元。对照组组6个月内FMA量表评分上升平均2.83分,对照组组成本-效益=32 011.30/2.83=12 558.79元,每提升1分FMA量表得分,需用12 558.79元。观察组每提升1分FMA量表评分比对照组节约12 558.79-1 247.36=11 311.43元。
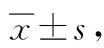
表3 2组随访1年SIS量表评分 分
3 讨论
脑卒中的发病与糖尿病、高血压、肥胖等一些因素有关,且具有较高的复发率,一旦复发可导致患者已有的神经功能障碍加重并使病死率明显上升,所以预防再次发生卒中尤为重要[11]。不健康的行为亦是脑卒中发生与复发的危险因素[12],潘翠环等[13]认为,治疗的依从性与患者生命质量呈正相关。因而,在治疗的同时,还应采取有效的干预措施来提高患者的治疗依从性和健康行为,以此促进并稳固疗效。
本研究组建医联体模式下的“康复小屋”责任医师团队,对全部工作进行有效的管理,对治疗工作的全过程进行计划、组织、实施、协调、控制和总体评价,以实现特定的目标。具体内容:首先根据患者的不同情况进行客观和全面的评估,制定综合和针对性的康复方案,促使整个康复治疗有章可循,在进行治疗干预前有计划和有组织的进行规划,以防在操作中发生误差。因患者恢复期康复是一个漫长、持久、科学的过程,所以一旦患者对脑卒中康复知识有了比较正确、客观的认识,即可以在很大程度上提高健康行为的形成率。因而,医联体模式将多形式化的健康教育模式贯穿于治疗始终,帮助患者培养正确的认知理念和健康行为。“康复小屋”侧重于目标性强化重复训练,以纠正运动功能障碍患者在疾病康复中出现的刻板的协同运动模式。同时,采用强度适中的运动疗法和物理疗法克服肢体功能代偿产生的“习得性废用”[14],采取一切措施改善患者的运动功能,包括日常生活活动能力的训练,即把门增宽、去掉门槛和改造门开关等,促使患者能够获得最大程度的日常生活活动能力;此外,除了对患者加强干预和实施院内措施外,亦对社区的医护人员进行培训,使之能够提高自身的业务能力并将社区康复进行院外延伸,使整个康复干预能够观察于院内和家庭中。
本研究结果显示,观察组健康行为、运动功能和随访中的生活质量明显优于对照组,这说明医联体模式下社区康复干预可以对脑卒中患者的各项功能和生活质量起到良好的促进作用。另外,值得关注的是,观察组患者的治疗费用亦低于对照组。笔者认为,医联体模式下,以脑卒中患者的康复治疗作为切入点,在探索降低社区居民因病致残后的家庭经济负担重和缓解看病贵的问题上,社区康复干预可以起到积极的作用。
综上所述,医联体模式下社区康复干预可以在控制成本费用的基础上,能更为有效地改善脑卒中患者的运动功能和生活质量,因而具有良好的成本-效价比,可考虑在政策的支持下探索推广。
[1] 袁加文,王枫,孙晓江.丹红注射液治疗急性缺血性脑卒中的临床研究[J].中国老年学杂志,2011,31(1):41-42.
[2] 刘润,周农.老年男性缺血性脑卒中患者炎性因子血清学水平变化与预后的关系[J].中国全科医学,2014,17(7):795-799,809.
[3] 陈伟伟,高润霖,刘力生,等.《中国心血管病报告2015》概要[J].中国循环杂志,2016,31(6):521-528.
[4] 王爱丽,李保兰,王燕.早期康复护理对136例急性脑卒中偏瘫患者康复的应用研究[J].重庆医学,2014,43(19):2540-2541.
[5] 中华医学会神经病学分会神经康复学组,张通,赵军,等.脑卒中康复临床路径[J].中国康复理论与实践,2014,20(3):285-288.
[6] 戴叶花,李小英,贺棋,等.脑卒中患者与家属延续性护理需求的调查研究[J].护理学报,2014,21(2):26-28.
[7] 张颖冬,李雪萍,林强,等.脑卒中急性期规范化康复方案对患者认知功能和运动功能的影响[J].中国康复医学杂志,2014,29(10):941-944.
[8] 陈兰,黄亚娟,张霞明,等.脑卒中急救护理小组模式在脑卒中病人抢救中的应用效果[J].护理研究,2014,28(4):489-490.
[9] 毕胜,纪树荣,顾越,等.运动功能状态量表效度研究[J].中国康复理论与实践,2007,13(2):114-116.
[10] 汪杰,李宏增.脑卒中影响量表在脑卒中患者诊治与康复中的应用价值[J].中国实用神经疾病杂志,2015(23):28-29.
[11] 于梅青,袁栋才,魏琰,等.早期强化认知功能训练结合运动想象疗法对脑卒中康复的促进作用[J].中国康复医学杂志,2014,29(3):267-269.
[12] 曹承兰,余年,林兴建,等.脑卒中高危人群的相关危险因素[J].临床神经病学杂志,2014,27(5):335-337.
[13] 潘翠环,叶正茂,缪萍,等.平衡功能训练对脑卒中后步行功能恢复的影响[J].中国康复医学杂志,2014,29(3):263-264.
[14] 张备,白玉龙.强制性运动疗法促进脑梗死后神经功能重塑的研究现状及展望[J].中华物理医学与康复杂志,2012,34(10):784-787.
(责任编辑:罗芳)
Cost-Benefit Analysis of Community Rehabilitation in Stroke Patients in Medical Integration Mode
HUANG Yi-yun1,XIE Man-rong1,SUN Chuang1,ZENG Yan-ting1,HE Xue-ying1,LAN Min-lin2,YU Sheng-pu2
(1.Guangzhou Baiyun District Huangshi Street Community Health Service Center,Guangzhou 510425,China; 2.Department of Social Rehabilitation,Occupational Injury Rehabilitation Hospital of Guangdong Province,Guangzhou 510970,China)
Objective To investigate and analyze the cost-benefit of community rehabilitation in stroke patients in rehabilitation-medicine integration mode.Methods Forty-six patients with recovery phase of stroke who participated in “Baiyun District Rehabilitation-Medicine Integration”(rehabilitation cabin,family rehabilitation beds,responsibility,physician team management) between January 2015 and January 2016 were selected as the observation group,and 46 patients with recovery phase of stroke who were treated in superior hospitals(outpatient medication,institution-based rehabilitation) between January 2015 and January 2016 as the control group.Patients’ health behaviors(daily life,sport,diet medication,blood pressure monitoring and stroke treatment),Fugl-Meyer Assessment(FMA) score and 1-year follow-up cerebral infarction impact scale(SIS) score were compared between the two groups.In addition,the costs and cost-benefit were evaluated in both groups.Results Compared with control group,the rehabilitation-medicine integration mode significantly improved patients’ health behaviors,first-aid efficiency and 1-year follow-up SIS score in observation group(P<0.05).Both 6-month costs and indirect costs in observation group((27 167.76±44.98) yuan and(6 670.32±10.27) yuan,respectively) were significantly higher than those in control group((32 011.30±60.11) yuan and(9 244.12±12.40) yuan,respectively)(P<0.05).In the observation group,the FMA score of 1 points for each promotion was 12 558.79-1 247.36=11 311.43 yuan less than that of the control group.Conclusion The rehabilitation-medicine integration mode can reduce the costs,increase the benefit,and improve the motor function and quality of life in patients with stroke.Therefore,it has a good cost-benefit and is worthy of promotion with the support of the policy.
medical integration mode; stroke; motor function; cost-benefit analysis
2017-01-16
广州市医药卫生科技项目西医类一般引导性项目(20141A011104)
黄奕云(1980—),女,学士,主治医师,主要从事社区高血压、糖尿病、脑血管疾病防治及社区康复的管理。
R743.3; R473.74
A
1009-8194(2017)04-0094-04
10.13764/j.cnki.lcsy.2017.04.037
