24h尿蛋白定量和血清白蛋白在早发型重度子痫前期预后评估的价值
2017-06-19梁辉标陈丽平
梁辉标,陈丽平
(浙江中医药大学附属温州市中西医结合医院妇产科,浙江 温州 325000)
24h尿蛋白定量和血清白蛋白在早发型重度子痫前期预后评估的价值
梁辉标,陈丽平
(浙江中医药大学附属温州市中西医结合医院妇产科,浙江 温州 325000)
目的 研究24h尿蛋白定量及血清白蛋白水平在评估早发型重度子痫前期(EOSP)母儿妊娠结局的价值。方法 回顾性分析于2012年1月至2015年12月收治温州市中西医结合医院的68例EOSP患者的临床资料,分别根据24h尿蛋白定量及是否合并低蛋白血症进行分组,比较两组患者期待治疗时间、并发症情况和围产儿结局。结果 ①在期待治疗时间上,根据是否合并低蛋白血症分组,低蛋白血症组与非低蛋白血症组比较,差异有统计学意义(t=5.229,P<0.05);根据24h尿蛋白定量分组,<5g/24h组与≥5g/24h组比较,差异无统计学意义(t=0.760,P>0.05);②在患者并发症及围产儿结局的比较上,根据24h尿蛋白定量分组,<5g/24h组与≥5g/24h组比较差异均无统计学意义(均P>0.05);而根据是否合并低蛋白血症分组,非低蛋白血症组与低蛋白血症组肝功能损害、胎盘早剥、HELLP综合征、DIC、总并发症发生率,以及胎儿宫内窘迫、胎儿宫内生长受限(FGR)及新生儿窒息发生率比较差异均有统计学意义(χ2值分别为11.588、4.566、5.479、6.774、11.619、3.951、4.573、4.830,均P<0.05);③分析EOSP患者不良结局的危险因素发现,发病孕周及血清白蛋白水平与母胎预后相关(OR值分别为1.043、0.170),差异均有统计学意义(均P<0.05),而与24h尿蛋白定量无统计学意义。结论 24h尿蛋白定量只能作为EOSP综合性评估预后的重要因素之一,对于合并低蛋白血症者,因病情急剧进展,并发症严重,应密切监测病情,积极处理,适时终止妊娠,以降低母胎不良预后。
早发型重度子痫前期;尿蛋白;低蛋白血症;期待治疗
近年来,关于尿蛋白的诊断价值及在期待治疗中的作用存在争议,引起了广大产科医生的困惑,临床上如何加强监测给广大妇产科临床工作者带来很大困难。本文回顾性地分析了温州市中西医结合医院于2012年1月至2015年12月收治的68例早发型重度子痫前期(EOSP)患者的资料,探讨24h尿蛋白定量及血清白蛋白水平对EOSP患者妊娠结局的影响,具体报告如下。
1资料与方法
1.1一般资料
2012年1月至2015年12月温州市中西医结合医院收治的68例EOSP患者,年龄为25~43岁。按照24h尿蛋白定量水平分组,分为<5g/24h组,共37例,>5g/24h组,共31例;根据是否合并低蛋白血症,分为非低蛋白血症组(总蛋白≥60g/L,白蛋白≥30g/L),共36例,低蛋白血症组(总蛋白<60g/L,或白蛋白<30g/L),共32例。68例患者均进行期待治疗,严密观察临床特征、各项体征表现及多种并发症,出现终止妊娠的指征后,即进行终止妊娠手术,根据不同的分组分析比较母婴结局。所有患者均排除了妊娠合并慢性高血压、慢性肾炎、肾病综合征及其他器官严重衰竭的情况,分组时年龄、血压、入院孕周等基本资料比较差异无统计学意义。
1.2纳入标准
符合《妇产科学》第8版及2015年妊娠期高血压疾病诊治指南重度子痫前期诊断标准[1];孕24~34周发病;根据人民卫生出版社出版的《内科学》第8版诊断标准,低蛋白血症为总蛋白<60g/L,白蛋白<30g/L。
1.3方法
收集入选孕产妇住院分娩时的病史资料,比较分析各组孕产妇分娩前基本资料、发病孕周、期待治疗时间、并发症情况、妊娠结局及围产儿结局的差异,分析24h尿蛋白定量和低蛋白血症在EOSP的诊断及期待治疗过程中的作用,以及影响EOSP不良妊娠结局的危险因素。
1.4统计学方法
2结果
2.1两组患者期待治疗情况比较
无论根据24h尿蛋白定量水平或是否合并低蛋白血症进行分组,两组患者年龄、收缩压、舒张压及发病孕周比较,差异均无统计学意义(P>0.05)。在期待治疗时间上,根据24h尿蛋白定量分组,<5g/24h组(15.00±5.79天)与≥5g/24h组(13.93±5.69天)比较,差异无统计学意义(t=0.760,P>0.05);而根据是否合并低蛋白血症分组,低蛋白血症组(17.36±5.83天)与非低蛋白血症组(11.31±3.54天)比较,差异有统计学意义(t=5.229,P<0.05)。
2.2两组患者并发症及围产儿结局情况
患者并发症的比较上,根据24h尿蛋白定量分组,两组差异均无统计学意义(P>0.05);而根据是否合并低蛋白血症分组,两组肝功能损害、胎盘早剥、HELLP综合征、DIC及总并发症发生率比较差异均有统计学意义(χ2值分别为11.588、4.566、5.479、6.774、11.619,均P<0.05)。围产儿结局对比,按照24h尿蛋白定量分组,两组差异无统计学意义(P>0.05),而根据是否合并低蛋白血症分组,两组间胎儿宫内窘迫、胎儿宫内生长受限(FGR)及新生儿窒息比较,差异均有统计学意义(χ2值分别为3.951、4.573、4.830,均P<0.05),见表1、表2。

表1 患者并发症与24h尿蛋白量和低蛋白血症的关系[n(%)]
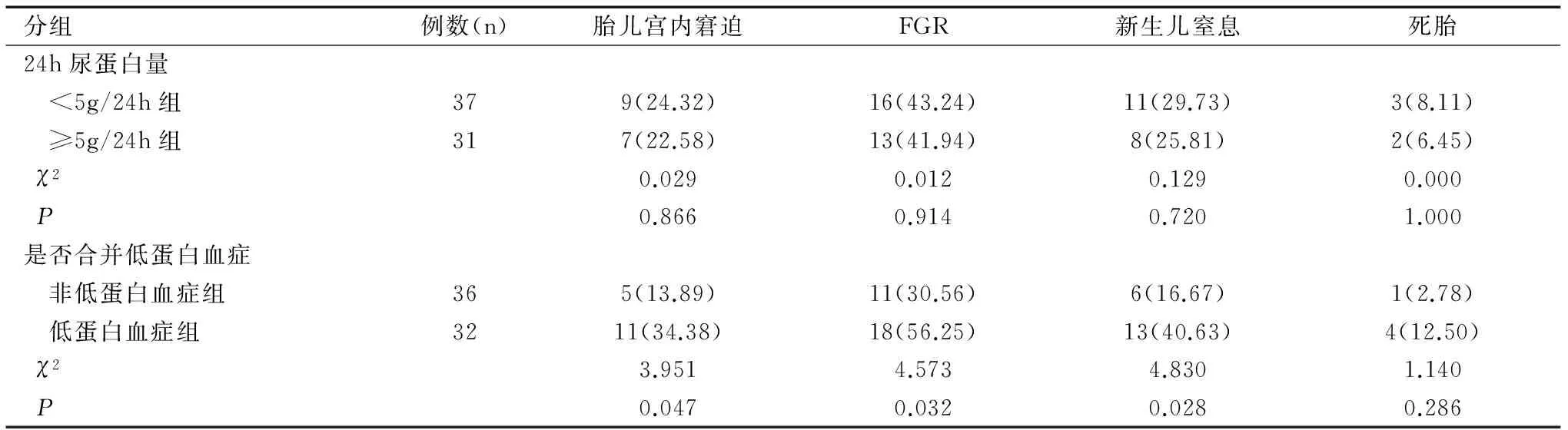
表2 围产儿结局与24h尿蛋白量和低蛋白血症的关系[n(%)]
2.3 EOSP患者的血清白蛋白水平与24h尿蛋白定量的相关性分析
血清白蛋白水平和24h尿蛋白定量的结果无相关性(r=-0.180,P=0.142);发生低蛋白血症多因素分析,肝功能损害对发生低蛋白血症的影响有统计学意义(F=20.702,P=0.000),而对24h尿蛋白定量影响则无统计学意义(F=2.104,P=0.238)。
2.4 EOSP患者期待治疗的妊娠不良妊娠结局的多因素分析
以EOSP不良妊娠结局为研究对象,对可能影响患者严重并发症的因素进行多因素非条件Logistic分析,结果显示发病孕周及血清白蛋白水平与母胎预后相关(OR分别为1.043、0.170),差异有统计学意义(P<0.05),而与24h尿蛋白定量则无统计学意义,见表3。
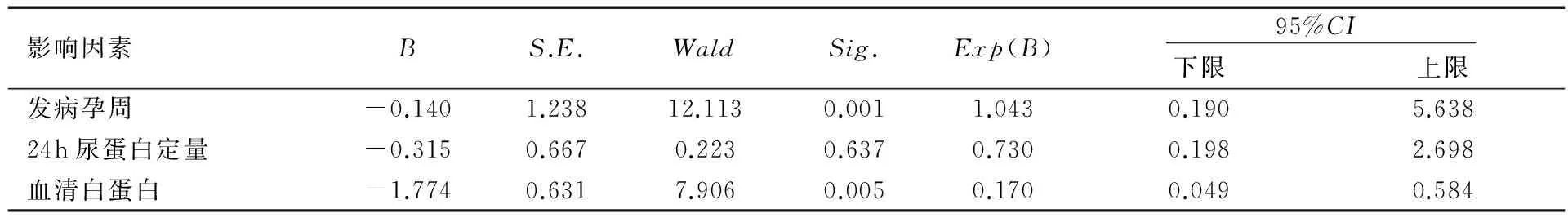
表3 EOSP期待治疗预后的多因素非条件Logistic分析
3讨论
3.1尿蛋白在子痫前期诊断中的价值
对于尿蛋白的诊断价值及其在期待治疗中的作用仍存在很多争议,Repke[2]提出只要母体与胎儿临床评估良好可靠,尿蛋白严重程度或尿蛋白定量的变化程度不作为单一的终止妊娠的标准。而2014年加拿大妊娠期高血压疾病工作组发布的关于子痫前期的诊断标准认为:妊娠20周以后首次出现高血压者,合并尿蛋白,和(或)有>1种的不利条件,和(或)有≥1种严重并发症,即可诊断,并推荐所有的孕妇均需要评估尿蛋白[3]。这给广大妇产科临床工作者对于诊治妊娠期高血压疾病带来很大困惑,但近年争论逐渐平息并形成统一意见。关于EOSP的期待治疗,杨孜等(2009年)、Steegers等(2010年)研究认为只要病情稳定者,超声监测显示胎儿宫内状况良好,具备可靠的胎心监护结果,不论24h尿蛋白定量多少,都可以采取期待治疗,并可改善围生儿预后,而不增加孕妇并发症。本研究通过对比根据24h尿蛋白量分组的两组患者的母胎并发症发现,24h尿蛋白定量结果与HELLP综合征、胎盘早剥、肝功能损害、视力损害,以及胎儿宫内窘迫、FGR、新生儿窒息无明显关系,两组间在期待治疗时间上亦无差异,与许多临床研究结果相符。故在重度子痫前期期待治疗过程中,24h尿蛋白量值不能成为终止妊娠的单一指标。尽管仍有研究结果不同[4],但2013年美国妇产科医师学会(ACOG)妊娠期高血压疾病指南已将尿蛋白不作为子痫前期的决定性必须诊断标准,提出大量尿蛋白(>5g)不作为重度子痫前期的分类标准,尿蛋白含量不能预测母胎结局,即使不存在尿蛋白,只要出现血小板减少、肝功能损害、新发的肾功能异常、肺水肿或新发的脑神经或视觉异常等以上任何一项亦可诊断为子痫前期[5]。
3.2尿蛋白与子痫前期病情的关系
本研究对68例患者24h尿蛋白定量和血清白蛋白水平进行了相关性分析,显示两者无相关性(P>0.05),这提示大量的尿蛋白的丢失并不是导致低蛋白血症的唯一原因。EOSP作为妊娠期高血压疾病的特殊类型,其器官损害主要以胎盘和肝功能损害为主;肝脏血管痉挛、肝细胞缺血、缺氧,肝组织合成蛋白能力下降,故白蛋白水平在一定程度上反映了肝脏细胞的功能水平。本研究对发生低蛋白血症多因素的分析发现,肝功能损害对其发生的影响有统计学意义(F=20.702,P=0.000),也印证了此观点。而胎盘血管痉挛,导致胎盘功能受损、缺血缺氧,胎儿营养状况差,胎儿宫内生长受限,合并低蛋白血症时,加剧病情,严重甚至死胎、死产。本文通过分析对比发现,低蛋白血症组HELLP综合征、胎盘早剥、肝功能损害、DIC的发生率明显高于非低蛋白血症组,差异有统计学意义(P<0.05);而围产儿并发症比较,两组间胎儿宫内窘迫、FGR、新生儿窒息发生率差异存在统计学意义(P<0.05),并且两组期待治疗时间比较差异有统计学意义(t=5.229,P=0.000)。由于样本量少,子痫、视力损害及死胎方面比较差异无统计学意义。因此,Takahashi等[6]认为低蛋白血症可作为一种预测子痫前期及评估病情严重程度的方法。
3.3尿蛋白与子痫前期的治疗及预后
本研究对EOSP患者期待治疗的妊娠不良妊娠结局的多因素非条件Logistic分析结果显示,发病孕周及血清白蛋白水平与母胎预后相关,差异有统计学意义(P<0.05),而与24h尿蛋白定量无统计学差异,这与诸多临床研究相符。虽然尿蛋白不单独作为EOSP患者的病情严重程度评估及终止妊娠的指标,但尿蛋白的出现及其量的多少可在一定程度上反映肾脏受累情况,故24h尿蛋白量、肾功能仅作为判断病情轻重的指标之一。因低蛋白血症易导致血浆胶体渗透压下降,血容量减少,血液浓缩,微血栓形成,母体易出现微循环障碍及出凝血功能异常、胎盘早剥、胎盘梗死、HELLP综合征等,严重者发生胸腹水、心包积液及多脏器功能的损害,危及生命,给延长期待治疗时间带来极大困难。所以,对于合并低蛋白血症的EOSP患者在期待治疗过程中应严密观察患者症状,加强凝血功能、眼底、重要脏器功能的监测[7],并可联合检测血清转化因子β1、尿微量白蛋白及随机尿蛋白/肌酐值、尿酸等指标,早期诊断肾功损害,进行有效干预[8],防止子痫前期不良结局发生。如经过积极治疗后,病情无明显改善,根据孕周和胎儿大小应积极终止妊娠。
综上所述,尿蛋白及其严重程度现已不作为EOSP单一终止妊娠的指征,却是综合性评估的重要因素之一;对于合并低蛋白血症的EOSP,因常导致病情急剧进展,出现严重并发症,临床上应密切监测病情,积极处理,适时终止妊娠,以降低孕产妇不良预后,改善围产儿结局。
[1]中华医学会妇产科学分会妊娠期高血压疾病学组.妊娠期高血压疾病诊治指南(2015)[J].中华围产医学杂志,2016,19(3):161-169.
[2]Repke J T.What is new in preeclampsia?:best articles from the past year[J].Obstet Gynecol,2013,121(3):682-683.
[3]Magee L A,Pels A,Helewa M,etal.Diagnosis, evaluation, and management of the hypertensive disorders of pregnancy: executive summary[J].J Obstet Gynaecol Can,2014,36(5):416-441.
[4]张丽红,周韵娇,叶君,等.先兆子痫及其不同程度蛋白尿对围生期结局的影响[J].中华肾脏病杂志,2014,30(3):177-181.
[5]American College of Obstetricians and Gynecologists,Task Force on Hypertension in Pregnancy.Hypertension in pregnancy.Report of the American College of Obstetricians and Gynecologists’ Task Force on Hypertension in Pregnancy[J].Obstet Gynecol,2013,122(5):1122-1131.
[6]Takahashi H,Hisano M,Sago H,etal.Hypoproteinemia in the second trimester among patients with preeclampsia prior to the onset of clinical symptoms[J].Hypertens Pregnancy,2014,33(1):55-60.
[7]常小洁,王子莲.子痫前期不良妊娠结局的预测[J].中华产科急救电子杂志,2013,2(4):239-243.
[8]成丽,黄群敏.血清TGF-β1和尿微量白蛋白在妊娠高血压早期肾损害诊断中的意义[J].中国妇幼健康研究,2016,27(8):968-970.
[专业责任编辑:李春芳]
Value of 24h urinary protein quantitation and albumin on prognosis evaluation of early onset severe preeclampsia
LIANG Hui-biao, CHEN Li-ping
(DepartmentofObstetricsandGynecology,WenzhouHospitalofIntegratedTraditionalChineseandWesternMedicineAffiliatedtoZhejiangChineseMedicalUniversity,ZhejiangWenzhou325000,China)
Objective To investigate the value of 24h urinary protein quantitation and serum albumin level on maternal-fetal outcome evaluation of early onset severe preeclampsia (EOSP). Methods Retrospective study was conducted on clinical documents of 68 patients with EOSP hospitalized in Wenzhou Hospital of Integrated Traditional Chinese and Western Medicine from January 2012 to December 2015. Patients were divided into two groups according to 24h urinary protein quantitation and combined with hypoalbuminemia or not. Expectant treatment time, complications and perinatal outcomes in two groups were compared. Results For expectant treatment time, statistically significant differences existed between two groups grouped with hypoalbuminemia or not (t=5.229,P<0.05), but there was no significant difference between group with urinary protein<5g/24h and group with urinary protein≥5g/24h (t=0.760,P>0.05).For incidence of maternal-fetal complication and perinatal outcomes, difference between group with urinary protein<5g/24h and group with urinary protein≥5g/24h was not significant (bothP>0.05). But between two groups divided according to combination of hypoalbuminemia or not, differences in liver function damage, placental abruption, HELLP syndrome, DIC, incidence of overall complications, fetal distress, fetal growth restriction (FGR) and neonatal asphyxia incidence were statistically significant (χ2value was 11.588, 4.566, 5.479, 6.774, 11.619, 3.951, 4.573 and 4.830 respectively, allP<0.05). Analysis on risk factors for adverse outcomes in EOSP patient revealed that gestational age of onset and serum albumin level were correlated with adverse pregnancy outcomes (ORvalue was 1.043 and 0.170, respectively), and differences had statistical significance (bothP<0.05). Quantity of 24h urinary protein was not statistically significant. Conclusion Urinary protein quantitation of 24h can be considered as one of important comprehensive assessment factors of EOSP prognosis. For EOSP patients with hypoalbuminemia, progression of disease is rapid and complication is serious, so patients should be closely monitored clinically and pregnancy be terminated timely to decrease adverse pregnant outcome.
early onset severe preeclampsia; urinary protein; hypoalbuminemia; expectant treatment
2016-12-14
梁辉标(1975-),男,副主任医师,硕士研究生,主要研究方向为围产医学。
10.3969/j.issn.1673-5293.2017.05.018
R714.2
A
1673-5293(2017)05-0541-04
