肝移植手术中分别泵注去氧肾上腺素和多巴胺/多巴酚丁胺的临床观察
2017-06-05杨孟昌温开兰苏文杰
杨 玺,杨孟昌,温开兰,谢 敏,苏文杰
(四川省医学科学院·四川省人民医院麻醉科,四川 成都 610072)
肝移植手术中分别泵注去氧肾上腺素和多巴胺/多巴酚丁胺的临床观察
杨 玺,杨孟昌,温开兰,谢 敏,苏文杰
(四川省医学科学院·四川省人民医院麻醉科,四川 成都 610072)
目的 探讨肝移植手术中分别静脉泵注血管加压药去氧肾上腺素和正性肌力药多巴胺/多巴酚丁胺的临床疗效。方法 68位接受肝移植的受体随机数字表法分为两组各34例,去氧肾上腺素组术中持续静脉泵注去氧肾上腺素0.3~0.4 μg/(kg·min),多巴胺/多巴酚丁胺组持续静脉泵注多巴胺/多巴酚丁胺2 μg/(kg·min)起至5~8 μg/(kg·min),比较两组患者失血量、补液量及血浆中乳酸水平。结果 去氧肾上腺素组患者术中失血量、红细胞输注量、新鲜冰冻血浆输注量均明显少于多巴胺/多巴酚丁胺组,手术结束时血浆乳酸含量低于多巴胺/多巴酚丁胺组。结论 肝移植手术中,输注去氧肾上腺素,可安全有效地逆转血管舒张,较正性肌力药减少出血和输注液体量,有利于改善内循环。
肝移植;去氧肾上腺素;血管加压药;正性肌力药
终末期肝病患者存在明显的病理生理改变,包括合并有严重的凝血功能障碍;肝内血液循环阻力增加令肝周血管曲张明显;肝代谢引起扩血管物质如氧化亚氮的过度产生,会加重肝周血管扩张[1,2]。以上因素均是导致导致肝移植手术中出血量巨大的原因,出血量巨大会带来术中病理生理循环的巨大变化;钳夹或放开钳夹大血管能产生明显的液体转移,组织水平有效的氧气输送和利用受损,酸碱平衡经常被破坏,也可导致循环不稳定,因此术中进行液体治疗和常规使用血管加压药、正性肌力药对维持血流动力学稳定和重要器官灌注很重要。由于肝移植手术中输注过多的液体会加重术中、术后肠道和肺水肿,有些中心赞成使用血管加压药[3],去氧肾上腺素、多巴胺、多巴酚丁胺是维持血流动力学主要的使用药物,但目前这些药物是否使用、如何使用尚有争议。本研究拟探讨术中血管加压药去氧肾上腺素输注是否优于正性肌力药多巴胺、多巴酚丁胺。
1 资料与方法
1.1 一般资料 选取2010年6月至2014年12月,在我院移植中心接受经典式肝移植手术患者68例[4],纳入标准:ASA分级Ⅱ~Ⅲ级,年龄20~70岁。排除标准:体循环血管阻力指数(systemic vascular resistance index,SVRI)>1700 dyne/(cm5·m2);肺血管阻力指数(pulmonary vascular resistance index,PVRI)>2600 dyne/(cm5·m2);心绞痛或心肌梗死史;心脏功能失代偿;术前严重的血流动力学不稳定;术前使用血管加压药;原发性肾功能障碍或肝肾综合征;再次移植手术;年龄18岁以下。按照随机数字分为两组各34例,两组年龄、性别、终末期肝病模型(model for end-stage liver disease,MELD)评分、基础疾病比较,差异无统计学意义(P> 0.05)。试验方案经我院伦理委员会审议同意并签署批准意见后实施,患者均签署知情同意书。
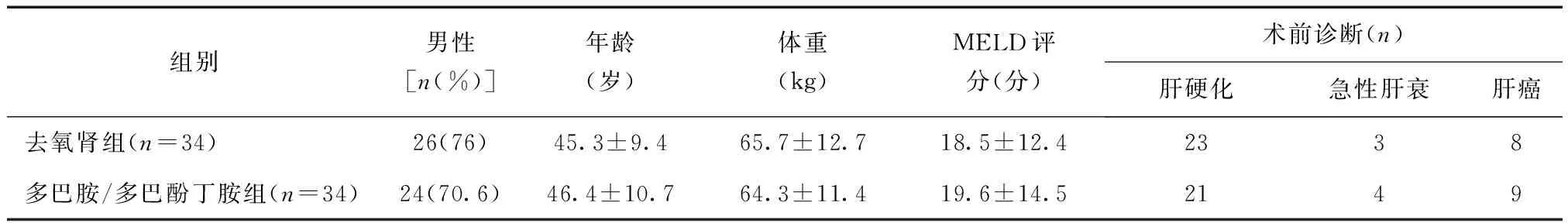
表1 两组一般情况比较
1.2 治疗方法 所有患者均采用静吸复合全麻。手术方式采用经典式肝移植,由三位手术医生共同完成。在切除病肝过程中,出血点用血管钳、手打结以及电凝止血。患者入手术室后予以吸氧、心电、脉搏血氧饱和度、动脉血压监护,开放两路外周静脉,监测肛温,22 g血管导管置于右桡动脉监测有创血压和血气,9F三腔中心静脉导管置于右颈内静脉用于快速输液,监测中心静脉压(CVP)和其他血流动力学变化。右锁骨下静脉用双腔导管置入,用于给药。
术中静脉输液维持中心静脉压在5~10 mmHg,晶体液包括平衡盐液和生理盐水,胶体液为羟乙基淀粉和20%白蛋白,用于紧急扩容,羟乙基淀粉最大剂量20 ml/kg。红细胞输注维持红细胞比容30%。浓缩血小板,FFP和冷沉淀在血栓弹力图(thromboela-stogram,TEG)和实验室凝血检查结果指导下给药。氨甲环酸手术开始给予10 mg/kg负荷量,余下时间给予1 mg/(kg·h)泵注,当pH<7.2用碳酸氢钠以纠酸,碳酸氢钠需要量(mmol)=(24-实际血浆HCO3浓度) ×0.4×体重(kg),给予计算量的1/3~1/2量。在手术期间,所有患者分别输注血管加压药和正性肌力药以保持血流动力学稳定。在去氧肾上腺组,自手术开始,去氧肾上腺素其持续泵注0.3~0.4 μg/(kg·min),在多巴胺/多巴酚丁胺组,给予多巴胺或多巴酚丁胺2 μg/(kg·min)起始至5~8 μg/(kg·min),当平均动脉压(MAP)<60 mmHg时,加用去甲肾上腺素。两组药物剂量调节保证在液体复苏后MAP>65 mmHg,手术结束即刻查血气分析和血常规,在手术结束后计算血管加压药和正性肌力药的总量,如果MAP >100 mmHg或者SVRI>2600 dyne/(cm5·m2),停止使用血管加压药和正性肌力药。为了减少对移植肝脏的血流影响,在再灌注后2 h停止使用血管加压药和正性肌力药,如果血流动力学不稳定者,则持续输注血管加压药和正性肌力药[5,6]。
1.3 观察指标 手术时间、失血量、液体输注量、血乳酸水平、药物的使用情况。
1.4 统计学方法 统计分析采用SPSS18.0软件包。计量资料以用均数±标准差表示,组间比较采用t检验。P< 0.05为差异有统计学意义。
2 结果
2.1 术中血活性药物的使用情况 多巴胺/多巴酚丁胺组单独使用多巴胺16例,单独使用多巴酚丁胺3例,合用两种药物有15例。当术中平均动脉压(MAP)<60 mmHg时,加用去甲肾上腺素,两组加用去甲肾上腺素剂量情况见表2。
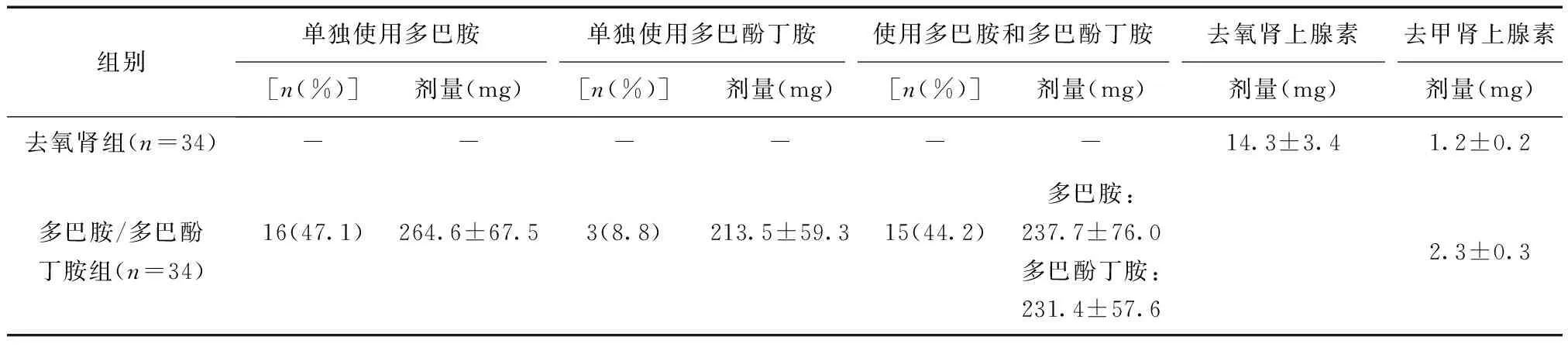
表2 两组血管活性药物的使用情况
2.2 临床观察术中情况比较 两组手术时间(包括病肝期时间、无肝期时间)、麻醉时间比较,差异无统计学意义(P> 0.05)。去氧肾上腺素组患者失血量、红细胞输注量、FFP输注量均明显少于多巴胺和多巴酚丁胺组。去氧肾上腺组在手术结束时血浆乳酸水平低于多巴胺/多巴酚丁胺组,差异有统计学意义(均P< 0.05)
3 讨论
肝硬化下接受肝移植手术这类大手术,这类患者术中有血管扩张的倾向,外周阻力减少,可能与肝功能代谢异常使扩血管物质氧化亚氮过度增加,以及术前常规使用正性肌力药和血管加压药有关。过去认为肝硬化患者对血管收缩药反应迟钝,近来更多的研究对此有争议[7,8]。在临床上,去甲肾上腺素和去氧肾上腺组是目前最常用的血管加压药。去氧肾上腺素是强力的α1激动剂,是合成的儿茶酚胺,被广泛用于感染性休克。与去甲肾上腺素相比,去氧肾上腺组引起单纯的内脏小动静脉血管收缩。去氧肾上腺在肝移植中使用广泛,肝硬化患者使用去氧肾上腺素能引起肠系膜动脉和肝动脉收缩。有研究显示[9]去氧肾上腺素增加了血管阻力,增加外周血管阻力指数、肺血管阻力指数,但是不超过正常范围。对接受肝移植手术患者,特别是合并门静脉高压,使用血管加压药例如去氧肾上腺素对优化外周血管阻力指数有潜在的益处。
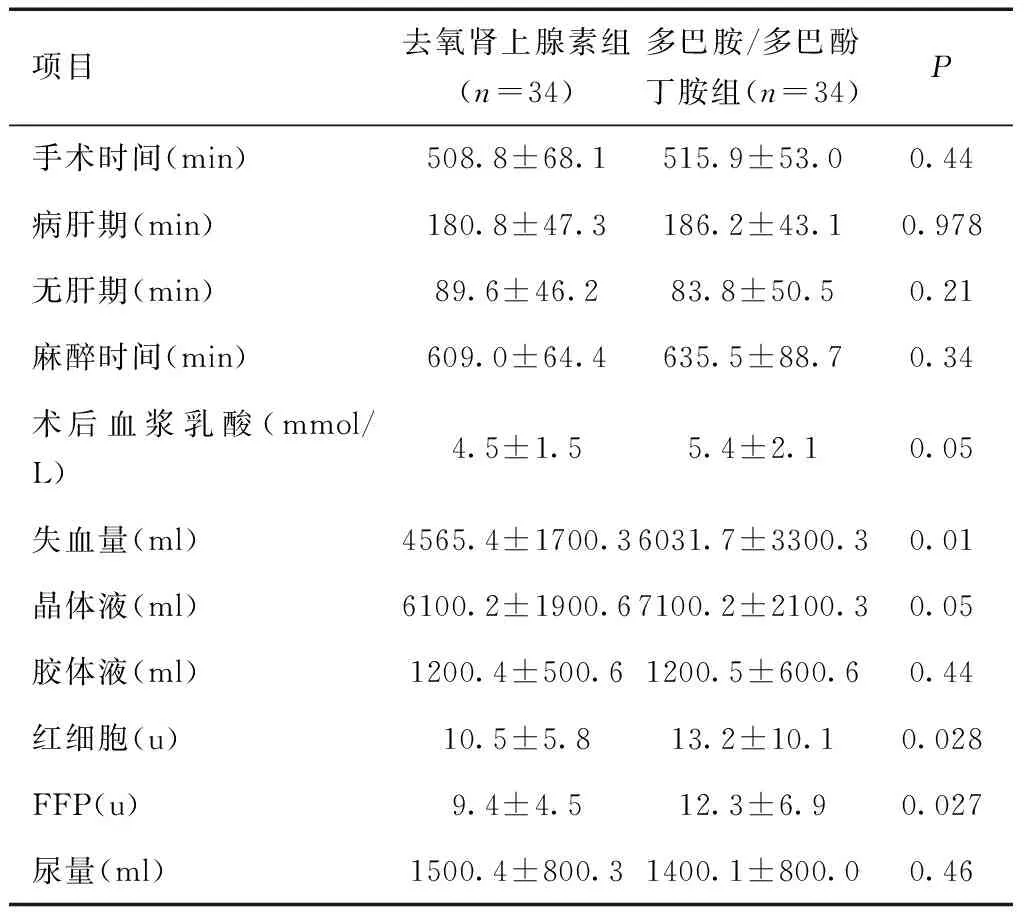
表3 术中情况的数据
本研究结果显示输注去氧肾上腺素和多巴胺、多巴酚丁胺比较,术中出血量(P< 0.01)、红细胞和新鲜冰冻血浆(FFP)输注量(P< 0.05)显著减少。在这类患者中,治疗性增加血容量不能持久,液体会快速分布到周围组织间隙中。通过使用去氧肾上腺素,调节内脏血液循环可以减少静脉淤血,这可能是减少术中失血的原因。静脉系统容纳总血容量的70%,去氧肾上腺素收缩小动静脉,对小静脉的收缩作用更明显,可以促使血液从外周转移到有效循环中。研究中去氧肾上腺素的使用剂量0.3~0.4 μg/(kg·min),远低于感染性休克患者的使用量,在肝移植手术中优化外周血管阻力有效的。我们未使用大剂量去氧肾上腺素,是考虑到会有损害移植肝灌注和肾功能的风险。在该剂量下,两组患者的尿量没有出现明显差异。
本研究中,静脉输注去氧肾上腺素和输注多巴胺、多巴酚丁胺组比较,减少术中出血和红细胞、FFP输注量,考虑这可能与减少门静脉血流和压力有关。有研究表明,α1激动剂减少门静脉血流分布和减轻门静脉压力[10]。动物实验中,人工合成复合物去氧肾上腺素,调节血管收缩,显著减少门脉系统压力和血流[11]。基于以上观察,肝移植手术中使用血管加压药可能比正性肌力药有更大的益处,这种治疗策略可能增加外周血管阻力,减少门静脉系统血流,减少失血,提高血流动力学参数水平,改善酸碱平衡、氧供和氧需求。和其他一些研究[12~14]比较,本研究中出血量和输液量高于其他报道,则可能与肝移植手术操作和移植肝为死亡供体有关系,还有不同的液体管理、输血策略有关[15,16]
肝移植手术的患者,代谢性酸中毒的程度和乳酸积累有关,提示主要的病因是乳酸中毒[17]。病肝期切除腹内门静脉分支引起的出血和乳酸积累有关,由于肝脏代谢功能的丢失而加重。移植肝再灌注后最初几分钟,从充血的内脏系统来的酸性物质令pH值达到最低。本研究显示去氧肾上腺素组患者乳酸水平低于多巴胺/多巴酚丁胺组,两组出血数量和输液数量的差异可能是导致酸代谢严重度的主要原因,纠正酸中毒的常用处理措施是输注碳酸氢钠,碳酸氢钠含钠高,输入碳酸氢钠少对于防治肝移植手术患者术后高钠血症是理想的。
总之,肝移植手术中输注α1受体激动剂去氧肾上腺素,可安全有效地逆转血管舒张,较使用正性肌力药减少出血、输血和血浆乳酸含量。未来研究中,可以深入探讨去氧肾上腺素对门静脉压和门静脉血流的药理学影响,进一步研究确定最佳剂量,避免使用血管加压药可能对移植肝灌注和肾灌注的不利影响。
[1] Hall TH,Dhir A.Anesthesia for liver transplantation[J].Seminars in cardiothoracic and vascular anesthesia,2013,17:180-194.
[2] Kong HY,Huang SQ,Zhu SM,et al.Role of anhepatic time in Endothelial-related coagulation in liver transplantation[J].Minerva Anestesiologica,2013,79(4): 391-397.
[3] McElroy LM,Daud A,Davis AE,et al.A meta-analysis of complications following deceased donor liver transplant[J].The American Journal of Surgery,2014,208(4): 605- 619.
[4] 王镪,杨洪吉.心脏死亡器官捐献供体评估及保护与肝肾移植的研究进展[J].实用医院临床杂志,2014,11(5): 209-211.
[5] Siniscalchi A,Gamberini L,Laici C,et al.Post reperfusion syndrome during liver transplantation: From pathophysiology to therapy and preventive strategies[J].World J Ganstroenterol,2016,22(4): 1551-1569.
[6] Jeong SM.Postreperfusion syndrome during liver transplantation[J].Korean J Anesthesiol,2015,68(6):527-539.
[7] Mukhtar A,Dabbous H.Modulation of splanchnic circulation: Role in perioperative management of liver transplant patients[J].World J Gastroenterol,2016,22(4): 1589-1592.
[8] Elizabeth V,Madeline G,Jacob T,et al.Clinical update in liver transplantation[J].Expert Review,2013,27(4): 809-815.
[9] Hong SH,Park CS,Jung HS,et al.A comparison of intra-operative blood loss and acid-base balance between vasopressor and inotrope strategy during living donor liver transplantation: a randomised,controlled study[J].Anaesthesia,2012,67(10): 1091-1100.
[10]Lebrec D.Pharmacological treatment of portal hypertension: present and future[J].Journal of Hepatology,1998,28: 896-907.
[11]Huang YT,Lin HC,Chang YY,et al.Hemodynamic effects of synephrine treatment in portal hypertensive rats[J].Japanese Journal of Pharmacology,2001,85: 183-188.
[12]Diaz G,Levitsky J,Oniscu G.Meeting Report of the 2014 Joint International Congress of the International Liver Transplantation Society,Liver Intensive Care Group of Europe,and European Liver and Intestinal Association[J].Liver Transpl,2015,21(7):991-1000.
[13]Florence A,Marc A,Laurence C,et al.Portopulmonary hypertension and hepatopulmonary syndrome[J].World J Gastroenterol,2014,20(25): 8072-8081
[14]Luigi M,Francesca S,Michela P,et al.Management of portopulmonary hypertension: New perspectives[J].World J Gastroenterol,2013,19(45): 8252-8257.
[15]Massicotte L,Perrault MA,Denault AY,et al.Effects of phlebotomy and phenylephrine infusion on portal venous pressure and systemic hemodynamics during liver transplantation[J].Transplantation,2010,89: 920-927.
[16]De Boer MT,Christensen MC,Asmussen M,et al.The impact of intraoperative transfusion of platelets and red blood cells on survival after liver transplantation[J].Anesthesia and Analgesia,2008,106: 32-44.
[17]Shangraw RE,Winter R,Hromco J,et al.Amelioration of lactic acidosis with dichloroacetate during liver transplantation in humans[J].Anesthesiology,1994,81: 1127-1138.
Clinical observation of continuous infusion of phenylephrine and dopamine/dobutamine in liver transplantation
YANG Xi,YANG Meng-chang,WEN Kai-lan,XIE Min,SU Wen-jie
(Department of Anesthesiology,Sichuan Academy of Medical Sciences & Sichuan Provincial People’s Hospital,Chengdu 610072,China)
Objective To observe the clinical curative effect of intravenous infusion phenylephrine (vasopressors) or dopamine/dobutamine (inotropes) in patients undergoing liver transplantation.Methods Sixty-eight patients undergoing liver transplantation in our hospital were randomly divided into two groups,34 in each group.In the phenylephrine group,continuously intravenous infusion of 0.3~0.4 μg/(kg·min) of the drug was administered.In the dopamine/dobutamine group,continuously intravenous infusion of the drugs from 2 μg/(kg·min) to 5~8 μg/(kg·min) were administered.Blood loss,fluid transfusion amounts and plasma lactate level were compared between the two groups.Results The blood loss,the units of packed red blood cells and the FFP transfused were significantly lower in the phenylephrine group than those in the dopamine dobutamine group.At the end of the operation,plasma lactate level in the phenylephrine group was lower than that in the dopamine/dobutamine group.Conclusion During liver transplantation,infusion of phenylephrine,can effectively reverse vasodilatation in patients.It can reduce blood loss and transfusion amounts that is beneficial for internal circulation when compared to inotropes-based strategy.
Liver transplantation; Phenylephrine; Vasopressors; Inotropes
四川省卫生厅科研基金资助项目(编号:140085)
R617;R654.1
A
1672-6170(2017)01-0052-04
2016-08-01;
2016-11-15)
