腹腔镜辅助经阴道子宫全切除术联合多术式治疗中重度盆腔器官脱垂的临床分析
2017-04-26沈逸李学华
沈逸++李学华
[摘要] 目的 探討腹腔镜辅助经阴道子宫全切除术联合多术式治疗中重度盆腔器官脱垂(pelvic organ prolapse,POP)性疾病的疗效、安全性及并发症。 方法 回顾性分析海宁市人民医院2009年5月~2012年12月收治的55例POP患者的临床资料,其中腹腔镜辅助经阴道子宫全切除术联合多术式治疗组26例、传统手术组29例。观察手术时间、术中出血量,术后并发症等情况,并定期随访和评价术后疗效。 结果 两组治愈率均为100%,尽管腹腔镜组手术时间比传统手术组平均长24 min,但腹腔镜组的术中出血量只有传统手术组的一半,住院时间也缩短了1.5 d,且两组在手术时间、住院天数及术中出血量3个方面比较,差异均有统计学意义。 结论 腹腔镜辅助经阴道子宫切除术联合多术式的手术方式在治疗中重度盆腔器官脱垂中应用有效,是传统经阴道子宫全切除术的一种补充。它可以扩大经阴道手术的适应人群,并且是安全可行的手术方式。
[关键词] 腹腔镜手术;经阴道手术;盆腔器官脱垂;子宫全切除术;多术式
[中图分类号] R713 [文献标识码] B [文章编号] 1673-9701(2017)04-0058-04
Clinical analysis of laparoscopy-assisted transvaginal hysterectomy combined with multiple procedures in the treatment of moderate and severe pelvic organ prolapse
SHEN Yi LI Xuehua
Department of Gynecology and Obstetrics, Zhejiang Haining People's Hospital, Shanghai Changhai Hospital Haining Branch, Haining 314400, China
[Abstract] Objective To investigate the efficacy, safety and complications of laparoscopy-assisted transvaginal hysterectomy combined with multiple procedures in the treatment of moderate and severe pelvic organ prolapse (POP). Methods Clinical data of 55 patients with POP who were admitted to Haining People's Hospital from May 2009 to December 2012 were retrospectively analyzed. 26 patients were assigned to the treatment group receiving laparoscopy-assisted transvaginal hysterectomy combined with multiple procedures, and 29 patients were assigned to the traditional surgery group. The operation time, intraoperative bleeding and postoperative complications were observed, and regular follow-up and postoperative curative effects were evaluated. Results The two groups were 100% cured. Although the operation time in the laparoscopy group was 24 minutes in average longer than that in the traditional surgery group, but in general the intraoperative blood loss in the laparoscopy group was only half of that in the traditional surgery group. The length of stay was also shortened by 1.5 days. There were significant differences in operation time, length of stay and intraoperative bleeding between the two groups. Conclusion Laparoscopy-assisted transvaginal hysterectomy combined with multiple procedures is effective in the treatment of moderate and severe pelvic organ prolapse. It is a supplement to traditional transvaginal hysterectomy. It can extend the population applicable to transvaginal surgery, and is a safe and feasible surgical procedure.
[Key words] Laparoscopic surgery; Transvaginal surgery; Pelvic organ prolapse; Total hysterectomy; Multiple procedures
中国老年女性盆底功能障碍性疾病(PFD)的发生率为20%~40%,主要是盆腔器官脱垂(pelvic organ prolapse,POP)性疾病。POP手术早已不再只是传统的经阴道手术,随着盆底重建理论的提出,POP手术方式有了一个革命性的发展[1-3]。POP手术如何安全、高效、微创一直是临床探讨的核心问题。本文针对在腹腔镜辅助下经阴道子宫全切除术联合多术式对中重度POP进行治疗并已完成1年以上随访的病例进行了回顾性分析。
1 资料与方法
1.1 一般资料
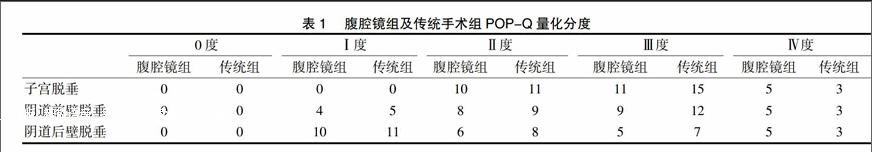
海宁市人民医院2009年5月~2012年12月期间收治了因POP行手术治疗的患者共59例(4例失访),资料完整的有55例,其中行腹腔镜辅助经阴道子宫全切除术联合多术式治疗的病例26例,命名为腹腔镜组;行传统经阴道子宫全切除术的29例,命名为传统手术组。腹腔镜组的患者平均年龄(63.85±9.11)岁(43~79岁),BMI(23.72±3.91)kg/m2,均已绝经,平均产次(2.31±1.32)次(1~7次),均经阴道分娩;其中既往有腹部手术病史者18例,合并子宫肌瘤者4例﹑卵巢囊肿者6例(术后病理诊断均为良性),合并高血压者6例,糖尿病者3例。传统手术组患者平均年龄(62.24±7.62)岁(47~76岁),BMI(24.09±4.15)kg/m2,均已绝经,平均产次(2.34±1.08)次(1~4次),均经阴道分娩;既往有腹部手术病史者3例,合并子宫肌瘤者3例﹑卵巢囊肿者2例(术后病理诊断均为良性病变),合并高血压者7例,糖尿病者3例。两组患者均有不同程度的性生活不适或性交困难。两组患者术前均未使用雌激素治疗,均排除尿失禁(urinary incontinence,UI)。两组患者在年龄﹑产次,合并高血压及糖尿病情况等方面比较差异无显著性(P>0.05)。既往腹部手术病史比较存在显著差异(P<0.05)。
1.2 诊断标准
采用盆腔器官脱垂定量系统(pelvic organ prolapse quantification,POP-Q)分期[4]。POP-Q量化分度见表1。
1.3 设备
德国STORZ 腹腔镜公司生产的电视摄影监控系统,30°镜头。COVIDEN 高频电外科手术系统-能量平台(型号FORCE TRIAD)及其他腹腔镜手术器械和设备。
1.4 方法
1.4.1术前准备 所有患者术前均知情同意并签署知情同意书。术前均进行盆腔及泌尿系统超声检查﹑尿动力学检查﹑宫颈细胞学检查等相关辅助检查,排除手术禁忌证。术前血压控制在150/90 mmHg以下,空腹血糖控制在8 mmol/L以下。
1.4.2 麻醉选择 所有患者均选择气管插管全身麻醉。
1.4.3 手术方式 手术由腹腔镜及经阴道手术经验丰富的高年资副主任医师以上完成,腹腔镜组的手术流程为:①麻醉成功后置镜首先探查盆腹腔情况,需行附件手术者先在腹腔镜下进行附件手术,然后处理宫旁组织,并打开膀胱反折腹膜,不处理子宫动静脉。不行附件手术者探查后处理宫旁组织,并打开膀胱反折腹膜,不处理子宫动静脉。②完成经阴道子宫切除术及阴道前后壁修补术等传统阴道手术部分。③阴道后壁Ⅲ及以上脱垂者可行经阴道双侧阴道宫骶韧带阴道固定术重建阴道后壁。④部分患者行经阴道骶棘固定术。⑤再次腹腔镜探查盆腹腔情况。⑥术后保留导尿管,阴道内填塞纱条1条。传统手术组:按照传统经阴道手术完成子宫全切除术及阴道壁修补术等。部分患者行经阴道骶棘韧带固定术。
1.4.4 术后处理 腹腔镜组和传统手术组的术后常规处理均为术后48 h取出阴道纱条并拔出导尿管,术后观察排尿情况,测定残余尿量。
1.5 观察指标
术后1年内1﹑3﹑6﹑12个月规律随访,以后每年随访1次,随访3年,以最后一次随访结果进行统计。两组患者均已完成4次即1年以上随访。随访内容包括常规妇科检查﹑盆腔超声检查﹑患者主观满意程度﹑性生活满意程度等。采用盆腔功能障碍性疾病癥状问卷简表评价患者术后性生活主观满意度[5]。手术成功标准为手术部位POP-Q分度在0度或Ⅰ度,不需要再次人为干预。手术失败标准为术后12个月以后手术部位POP-Q分度在Ⅱ度及以上[6]。
1.6 统计学方法
采用SPSS 19.0统计软件进行统计学分析,符合正态分布的计量资料采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
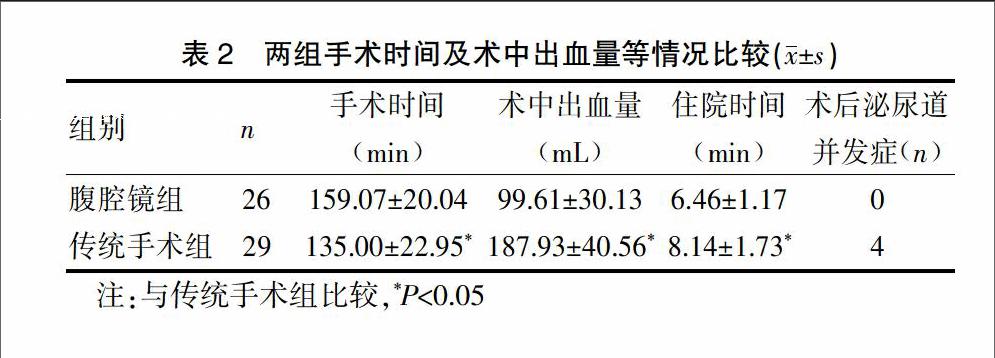
2.1 两组手术时间及术中出血量等情况比较
腹腔镜组平均手术时间﹙159.07±20.04﹚min,术中出血量(99.61±30.13)mL。术后留置导尿管均为48 h,术后无泌尿道感染及尿潴留发生,住院天数平均﹙6.46±1.17﹚d,术后体温均未超过38.3℃,无其他内外科并发症发生。6例同时行腹腔镜下附件切除术,5例行经阴道双侧阴道宫骶韧带阴道固定术重建阴道后壁,3例行经阴道阴道骶棘韧带固定术。传统组平均手术时间﹙135.00±22.95﹚min,术中出血量(187.93±40.56)mL。术后留置导尿管平均(5.28±0.75)d,术后泌尿道感染3例,尿潴留1例,平均住院天数﹙8.14±1.73﹚d,术后体温3例超过38.3℃,无其他内外科并发症发生。1例同时行经阴道附件切除术,3例同时行经阴道阴道骶棘固定术。见表2。
2.2 术后疗效
术后两组患者盆腔器官脱垂全部得到纠正,盆底解剖基本恢复,1年随访无POP-Q分度≥Ⅱ度者,治愈率100%。无不适主诉。
2.3 性生活主观满意度
术后6个月时随访,腹腔镜组:满意23例,较满意3例。传统手术组:满意23例,较满意5例,不满意1例。
3 讨论
3.1 腹腔镜辅助的优势
1989年Reich等首次提出在全子宫切除术中使用腹腔镜。3个月后,Kovac、Cruikshank和 Retto等在同一杂志上报道了联合使用腹腔镜和经阴道全子宫切除术的手术方式,并首次提出腹腔镜辅助经阴道子宫全切除术这一术语(Laparoscopically Assisted Vaginal Hysterectomy,LAVH)[7]。腹腔镜辅助经阴道子宫全切除术联合多术式治疗中重度盆腔器官脱垂的患者时,具体手术方案的制定除考虑手术禁忌证和适应证外,还要根据妇科医生自身的手术技能和患者自身特点为基础作出选择,后者包括子宫大小和下降程度、子宫以外合并疾病情况、既往手术病史、是否肥胖、生育史、是否需要同时切除双侧附件以及是否有探查盆腔情况的需求等。在治疗中重度盆腔器官脱垂患者中使用腹腔镜辅助可以在经阴道手术开始前进行微创的探查术。腹腔镜下探查,图像清晰,成像后放大显示,可以探查盆腹腔内的一般情况,包括子宫大小、形状、估计子宫重量、观察子宫周围粘连情况等;观察输卵管、卵巢外观;附件的活动程度、是否有赘生性囊肿;盆腔内脏器粘连情况;子宫直肠窝情况及上腹部的情况等。探查后确定手术步骤或放弃经阴道手术。手术步骤可以由简单到复杂,先完成简单操作,让手术视野清晰。然后比较困难的手术步骤,在腹腔镜下容易完成的可以在腹腔镜下完成,经阴道容易完成的可以经阴道完成,如此化繁为简,既可以减少术中出血,也可以使手术视野更清晰,避免损伤盆腔器官。本文腹腔镜组中既往有腹部手术病史为18例,术前无法明确盆腔粘连情况,经腹腔镜探查既可以明确诊断又可以在腹腔镜下分离粘连,可以降低术中周围脏器损伤的风险,提高手术成功率。本文中腹腔镜组卵巢囊肿6例,患者均要求同时切除双侧附件,经阴道手术在切除附件时常因视野狭窄而力不从心,腹腔镜辅助下对于附件的处理可以避免这方面的弊端。术中应用COVIDEN 高频电外科手术系统-能量平台,基本可以达到无血手术的要求。腹腔镜辅助经阴道子宫全切除术可以不拘泥于形式,根据术者腹腔镜手术和阴式手术的熟练程度,术中盆腹腔情况及子宫直肠窝情况等在腹腔镜探查术完成后分步完成,并在术毕再次探查盆腹腔,明确是否存在损伤及出血。阴式手术和腹腔镜手术均是微创手术,但阴式手术因视野狭窄、进入盆腔时常为盲穿等手术弊端而影响手术在临床的适应范围。如考虑患者可能存在盆腹腔粘连,往往考虑放弃经阴道手术方式。但经阴道手术进行盆底重建又是疗效确切的手术方式。有报道[8,9]阴式中骨盆重建术在盆底功能障碍患者的治愈率优于腹腔镜下阴道骶骨固定术。且腹腔镜下阴道骶骨固定术植入网片侵蚀发生率国外报道在4%~15%[10-11],国内在0%~7.1%[12-17]。所以在腹腔镜辅助下经阴道子宫全切除术联合多术式治疗中重度盆腔器官脱垂可以扬长避短,将两种手术应用发挥到极致,相信这是临床医学发展的大趋势。
3.2 腹腔镜辅助经阴道子宫全切除术和经阴道子宫全切除术比较
分析本文两组病例,腹腔镜组在术中出血量及住院时间上略占优势,但手术时间偏长。综合起来看腹腔镜辅助下经阴道子宫全切除手术方式和传统经阴道手术比较,术后1年疗效两组基本相同。但不得不指出,因为有腹腔镜辅助,使原本可能被排除在阴式手术以外的患者有机会接受阴式微创手术,并且在传统组中因多数患者无盆腔手术病史,盆腔粘连可能减少也影响手术时间。不同的手术均需要掌握手术适应证,才能发挥手术优势。我们力求的是使传统的经阴道手术的优势发挥更广,而不是要让腹腔镜辅助经阴道子宫全切除术替代经阴道子宫全切除术。过分放大腹腔镜辅助也是不可取的。或仅因为需要切除卵巢而行腹腔镜辅助也不可取。有文献报道在经阴道全子宫切除术的手术对卵巢进行切除的成功率为94%~97%[3]。但美国妇科和产科医生协会(American college of Obstericians and Gynecologists,ACOG)认为[7],对于骨盆漏斗韧带过短或有盆腔粘连的患者,腹腔镜辅助下切除卵巢和分离粘连后可以使经阴道子宫全切除术更容易进行。
3.3 盆底重建多术式的探索
盆腔脏器脱垂(pelvic organ prolapse,POP)屬于盆底重建外科(pelvic floor reconstruction surgery,PFRS)主要解决的疾病。随着临床解剖研究的深入和医用生物材料的发展,盆底重建外科建立了新理念和新术式。各种手术方式不断推陈出新,盆底重建手术尚无理想金标准术式。不同类型POP的手术方式选择及手术适应证掌握是目前妇科医生面临的挑战[18]。POP手术方式众多,包括阴道前或后壁修补、中骨盆腔悬吊术(包括骶骨固定术、骶棘韧带固定术、坐骨棘筋膜固定术、子宫骶骨韧带悬吊术等)、双侧阴道宫骶韧带阴道固定术重建阴道后壁及经阴道植入网片的盆底重建手术等,以及是否同时行抗尿失禁手术等。在探讨多术式联合治疗盆腔脏器脱垂患者前要详细询问患者此次治疗的主要目的,困扰患者最严重的生活质量问题,患者最担忧出现的并发症等来协助作出手术方式的选择。本文中,腹腔镜组中5例在腹腔镜辅助下行经阴道双侧阴道宫骶韧带阴道固定术重建阴道后壁,3例在腹腔镜辅助下行经阴道阴道骶棘韧带固定术重建中骨盆腔。所有患者均未在盆底重建时植入化学合成补片。有文献[7]指出,在盆腔解剖中,阴道后壁及其相关结构是非常主要的。双侧阴道宫骶韧带阴道固定术可以将直肠阴道隔悬吊至宫骶韧带,重建阴道后壁解剖位置。本文中5例患者术后1年疗效满意,但因病例较少,腹腔镜辅助下经阴道双侧阴道宫骶韧带阴道固定术尚属于一种探索。但笔者体会到,腹腔镜辅助经阴道子宫全切除术联合经阴道双侧阴道宫骶韧带阴道固定术重建阴道后壁及经阴道骶棘韧带固定术重建中骨盆腔两种手术可以在腹腔镜辅助下进行,也可以不在腹腔镜辅助下进行,但有了腹腔镜辅助,术者在分离盆底组织时可以更直观,术后腹腔镜下探查可以让术者更放心,同时还可以缩短术后留置导尿管的时间,缩短住院天数,也就更愿意实施此类手术,以提高术后患者性生活的满意度,并降低术后复发的风险。
综上,腹腔镜辅助经阴道子宫切除术联合多术式的手术方式在治疗中重度盆腔器官脱垂中应用有效,是传统经阴道子宫全切除术的一种补充,它可以扩大经阴道手术的适应人群,并且是安全可行的手术方式。
[参考文献]
[1] 金玲,王建六,张晓红,等. 盆腔器官脱垂术后复发相关因素分析[J]. 中国妇产科临床杂志,2005,6(1):8-12.
[2] Dallenbach P. To mesh or not to mesh:Areview of pelvic organ reconstructive surgery[J]. Int J Women Health,2015, 7(default):331-343.
[3] Hendrix SL,Clark A,Nygaard I,et al. Pelvic organ prolapse in Women's Health Initiative:Gravity and gravidity[J]. Am J Obstet Gynecol,2002,186 (6):1162.
[4] 谢幸,苟文丽. 妇产科学[M]. 第8版. 北京:人民卫生出版社,2013:287-288.
[5] de Jayrac R,Deveal B,Fernandez H,et al. Development of a linguistically validated French version of two short-from,condition-specific quality of lift questionnaires for women with pelvic floor disorders(PFDI-20and PFIQ-7 J)[J]. Gynecol Obstet Biol Reprod,2007,36(8):738-748.
[6] Handa VL,Garrete E,Hendrix S,et al. Progression and remission of pelvic organ prolapse:A longitudinal study of menopausal women[J]. Am J Obstet Gyecol,2004, 190:27-32.
[7] S.Robert Kovac,Carl W.Zimmerman[M]. 岳天孚,羅营,译. 天津:天津科技翻译出版公司,2010:147-157.
[8] 和小兵,马新娟,贾振香,等. 骶韧带耻骨阴道肌筋膜交叉缝合术联合骶棘韧带悬吊术治疗盆腔器官脱垂[J]. 局解手术学杂志,2014,23(6):637-638.
[9] 谢庆煌,陈永连,柳晓春,等. 骶主韧带复合体-耻骨阴道肌交叉缝合联合骶棘韧带悬吊术治疗重度盆腔器官脱垂48例分析[J]. 中国实用妇科与产科杂志,2016, 32(4):348-354.
[10] Rieeardo B. Pelvic organ prolapse:A challenge for the urologist[J]. Eur Vrol,2007,51(4):884.
[11] Chow D,Rodriguez LV. Epidemiology and prevalence of pelvic organ prolapse[J]. Curr Opin Urol,2013,23(4):293-298.
[12] Altman D,Vayrynen T,Engh ME,et al. Short-term outcome after transvainal wesh repair of pelvic organ prolapse[J]. Int Urogynecol J,2008,19(6):787.
[13] Milani AL,Withagen ML,Vierhout ME. Trocar-guided total tension-free vaginal mesh repai rof post-hysterectomy vaginal vault prolapse[J]. Int Urogynecol J,2009,20(10):1203-1211.
[14] Fatton B,Amblard J,Debodinance p,et al. Transvaginal repair of genital prolapse:Preliminary results of a new tension-free vaginal mesh(Prolift TM technique)-a case series multicentric study[J]. Int Urogynecol J,2007,18(7):743-752.
[15] Amrute KV,Eisenberg ER,Rastinehad AR,et al. Analysis of outcomes of single polypropylene mesh in tital pelvic floor reconstruction[J]. Neurourol Urodynamics,2007,26(1):54.
[16] 王晓玉,罗新,帅翰林,等. 女性盆腔器官脱垂Prolift网片盆腔重建术[J]. 中国实用妇科与产科杂志,2008,24(12):952.
[17] 程思瑶,夏志军. 阴式中盆腔重建术治疗以中盆腔缺陷为主的盆腔器官脱垂临床疗效研究[J]. 中国实用妇科与产科杂志,2016,32(5):481.
[18] 朱兰. 盆腔器官脱垂手术现状思考[J]. 中国实用妇科与产科杂志,2015,31(4):273-274.
(收稿日期:2016-11-04)
