两种无创通气模式治疗呼吸衰竭的疗效分析
2017-04-25杨华军刘代顺何仕琼周国旗
杨华军,刘代顺,何仕琼,黄 毅,周国旗
(1.遵义医学院第三附属医院 呼吸内科,贵州 遵义 563002;2.遵义医学院附属医院 皮肤科,贵州 遵义 563099)
临床经验交流
两种无创通气模式治疗呼吸衰竭的疗效分析
杨华军1,刘代顺1,何仕琼2,黄 毅1,周国旗1
(1.遵义医学院第三附属医院 呼吸内科,贵州 遵义 563002;2.遵义医学院附属医院 皮肤科,贵州 遵义 563099)
目的 通过平均容积保证压力支持(average volume assured pressure support,AVAPS) 模式无创通气和自主触发/时间 (self trigger/time,S/T) 模式通气治疗慢性Ⅱ型呼吸衰竭,比较两种无创通气模式的临床疗效及安全性。方法 选取我院RICU慢性阻塞性肺疾病合并Ⅱ型呼吸衰竭患者60例,将其随机分为观察组和对照组,对比观察两组患者血气分析、人机协调时间以及不良反应等方面的情况。结果 两组患者在治疗48~72h后,血气分析PaCO2的变化差异有统计学意义 (观察组明显优于对照组,P=0.03),且观察组患者达到人机协调的时间明显短于对照组(P=0.04),发生腹胀以及恐惧等不良反应明显低于对照组(P值分别为0.03,0.02),而pH值、PaO2及SaO2等各项指标差异无统计学意义(P值分别为0.71,0.7,0.65)。结论 慢性Ⅱ型呼吸衰竭患者应用 AVAPS 模式无创通气治疗,可有效改善患者的二氧化碳潴留情况,明显缩短治疗时间,减少不良反应,值得在临床应用并推广。
呼吸衰竭;无创正压通气;AVAPS模式;S/T模式。
慢性阻塞性肺疾病急性加重时常并发呼吸衰竭,对病情、康复及预后产生重大影响,因急性加重常由病毒或细菌感染引起,造成机体纤维组织和肉芽组织增生,导致呼吸道管腔狭窄,患者出现气道陷闭、动态肺过度扩张,有内源性呼气末正压,故呼吸功耗增加,容易出现呼吸肌疲劳,为呼吸科的急危重症。近年来,随着现代医学的进步,医疗水平的提高,无创机械通气越来越多的得到临床应用及推广,是治疗呼吸衰竭最有效的方法[1-5],无创机械通气可促进二氧化碳排出,降低二氧化碳分压,提高肺泡氧分压,防止呼气相气道过早塌陷,缓解呼吸肌疲劳。临床上最常用的是经鼻或口鼻无创气道正压通气,平均容积保证压力支持 (AVAPS) 模式是最常用的一种,通过采取双重控制通气技术,可使患者自主呼吸肌做功明显降低[6]。而自主触发/时间 (S/T) 模式出现人机对抗、腹胀及恐惧等不良反应的情况明显增高。本研究主要针对我院呼吸监护室60例慢性阻塞性肺疾病合并Ⅱ型呼吸衰竭患者,分别予以AVAPS模式和S/T模式机械通气治疗,经过治疗48~72h后,采集数据、观察临床疗效及不良反应,进行对比分析。
1 资料与方法
1.1 一般资料 随机选取2015年10月至2016年6月在我院呼吸监护室收治的慢性阻塞性肺疾病合并II型呼吸衰竭患者60例,其中女22例,男38例。患者起病5~30年,平均病程为(17.6±2.6) 年;患者年龄在62~85岁,平均年龄(65.5±3.8)岁。所有患者均有胸闷、活动后气短及呼吸困难表现,符合2007 年中华医学会呼吸病学分会制定的《慢性阻塞性肺疾病诊断指南》[7]以及Ⅱ型呼吸衰竭的诊断标准[8]。所有患者均无意识障碍,能在医务人员指导下配合佩戴无创呼吸机,60例患者按无创通气模式随机分为两组,其中观察组 (30例,AVAPS通气模式治疗)、对照组 (30例,S/T通气模式治疗)。在治疗前采集动脉血气分析[9],检测pH值、PaO2、SaO2、PaCO2,并进行APACHⅡ评分[10]。纳入标准:①血流动力学稳定,无无创通气禁忌[11],如气胸、上气道梗阻、面部畸形、面部创伤不能佩戴鼻面罩;②医从性良好,能配合无创通气治疗;③不需要气管插管有创通气(无严重消化道出血、误吸、气道分泌物过多且不能自主排痰等情况)。排除标准:①无创通气失败转气管插管者;②合并有气胸,严重肺大泡,严重心功能不全,恶性心律失常,难以纠正的血流动力学障碍或休克;③严重腹胀或肠梗阻者,高误吸风险患者;④危及生命的低氧血症(PaO2<40 mmHg);⑤肺性脑病者。
1.2 方法 两组患者均在控制性氧疗、抗感染、舒张支气管、控制气道慢性炎症及祛痰等常规治疗的基础上进行无创通气治疗。治疗仪器:采用飞利浦公司生产的V60BiPAP无创呼吸机 ( 由荷兰飞利浦公司生产)。治疗方式:经鼻罩进行通气治疗,无创通气治疗的方法:观察组30例患者均使用AVAPS通气模式治疗,对照组30例患者则选择S/T模式,在进行无创通气治疗以前,先调节好呼吸机的通气模式以及参数,在呼吸治疗师指导下进行无创通气,期间密切观察患者的神志、血压、心率、呼吸、胸腹动度、辅助呼吸机参与呼吸情况及呼吸机参数,记录血氧饱和度及血气分析各项指标,加强巡视和指导,同时密切观察有无胀气、误吸、漏气、排痰障碍及恐惧等不良反应,确保患者生命安全。
1.2.1 观察组 AVAPS模式通气的参数[6]:吸气时间0.8~1.2s,潮气量:6~8 mL/kg体重,呼吸频率12~16次/min,吸氧浓度根据病人氧合情况进行调整。
1.2.2 对照组 S/T模式通气的参数:吸气时间0.8~1.2 s,呼吸频率12~16次/min,吸气压力从4 cmH2O开始,结合患者的自身感受及血氧饱和度监测情况,压力每5~10分钟上升一次且增加2 cmH2O,将潮气量逐步上调到6~8 mL/kg体重,吸气压力(IPAP)波动在12~24 cmH2O,呼气压力 (EPAP) 在4~6 cmH2O之间,吸氧浓度(FiO2)在35%~45%。分别在上午、下午及夜间3个时间段进行无创通气治疗3 h,间歇时间完成进餐、服药、口腔护理及振动排痰,并给予鼻导管吸氧、控制性氧疗,适当床旁活动。
1.3 观察指标 两组患者治疗48~72 h后,观察患者的血氧饱和度及不良反应,监测血气分析,包括pH值、PaO2、PaCO2、 SaO2等指标。

2 结果
2.1 一般情况 两组患者在病程、年龄及性别等一般情况资料差异无统计学意义(P>0.05),血液检测及APACHⅡ评分见表1。
2.2 治疗后血气分析指标变化 通过观察临床数据,对两组患者血气分析指标变化情况对比,PaCO2明显下降,具有统计学意义 (P<0.05),pH、PaO2以及SaO2指数均有所上升,但差异无统计学意义(P>0.05,见表2)。

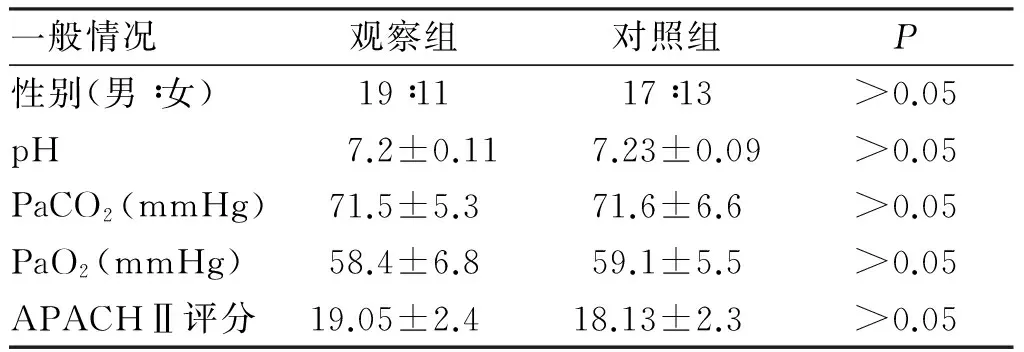
一般情况观察组对照组P性别(男∶女)19∶1117∶13>0.05pH 7.2±0.117.23±0.09>0.05PaCO2(mmHg)71.5±5.371.6±6.6>0.05PaO2(mmHg)58.4±6.859.1±5.5>0.05APACHⅡ评分19.05±2.4 18.13±2.3 >0.05

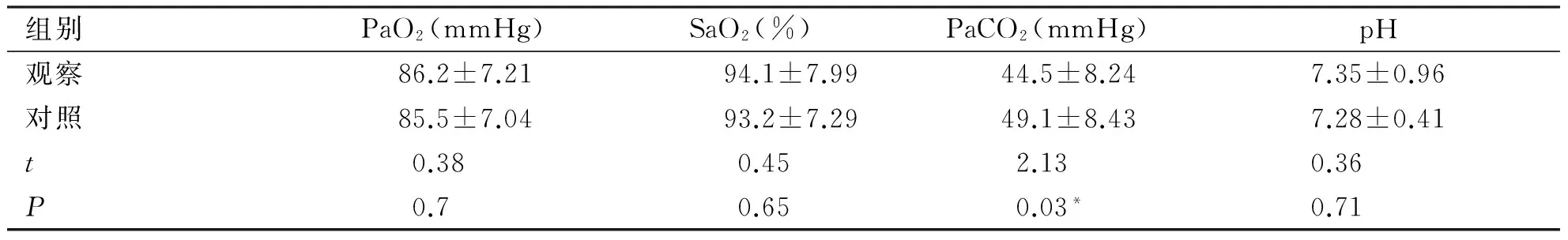
组别PaO2(mmHg)SaO2(%)PaCO2(mmHg)pH观察86.2±7.2194.1±7.9944.5±8.247.35±0.96对照85.5±7.0493.2±7.2949.1±8.437.28±0.41t0.380.452.130.36P0.70.650.03*0.71
*表示观察组与对照组比较,P<0.05。
2.3 治疗的不良反应与人机协调时间 观察组患者不良反应如恐惧、误吸较对照组明显减少(P<0.05),而腹胀、排痰障碍情况对比无统计意义(见表3);观察组人机协调时间(17.1±3.49)min明显短于对照组(19.2±4.29)min,差异对比具有统计学意义(P<0.05)。
表3 两组患者上机不良反应情况 (n%,n=30)
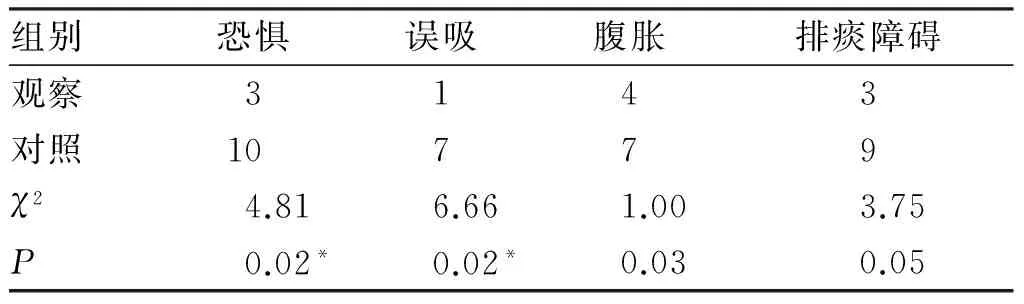
组别恐惧误吸腹胀排痰障碍观察3143对照10779χ24.816.661.003.75P0.02*0.02*0.030.05
*表示观察组与对照组比较,P<0.05。
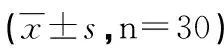

组别人机协调时间(min)观察17.1±3.49对照19.2±4.29t1.67P0.04*
*表示观察组与对照组比较,P<0.05。
3 讨论
结合本次研究结果,观察组较对照组能显著减轻二氧化碳潴留,缩短人机协调时间,同时减少恐惧、误吸等不良反应。无创正压通气目前被广泛应用于治疗呼吸衰竭,可以明显降低气管插管发生率,缩短插管时间及平均住院日,减少人工气道机械通气[12-13],使呼吸机相关肺炎的发生率明显降低[14]。而患者的一般情况、动脉血气分析及呼吸机相关不良反应是评价无创通气疗效的关键指标,本文研究的两种无创通气模式治疗48~72h后监测患者的PaCO2均明显下降,观察组与对照组相比具有统计学意义(P<0.05),PaO2、氧合指数以及pH值均有所上升,差异无统计意义(P>0.05)。与对照组相比,观察组更有利于保持呼吸道通畅,缓解呼吸困难症状,同时也证实AVAPS无创通气模式治疗II型呼吸衰竭的临床疗效明确。AVAPS模式下呼吸机能根据患者潮气量的变化来调整吸气压力及吸气流速,从而确保以最低气道压为患者提供恒定潮气量,达到目标分钟通气量,可有效减少患者自主呼吸肌做功,减少气压伤的风险率,使病人感觉舒适,愿意配合治疗[15]。而S/T 模式为定压模式,需要呼吸治疗师提前预设吸气压力及压力上升梯度,上机期间根据病情调整,从而需较长时间达到人机协调,人机对抗严重的话可能出现气压伤[16]。COPD患者通常有内源性呼气末正压,伴有气道阻塞,呼吸功耗增加,临床上通过抗感染、祛痰、舒张支气管及控制气道慢性炎症等治疗后仍不能有效减轻二氧化碳潴留、降低呼吸功耗,而无创正压通气耐受性好、操作简便,能降低呼吸机功耗,改善换气功能,减轻二氧化碳潴留,迅速缓解患者的呼吸困难症状。
通过上述研究,AVAPS 模式无创正压通气达到人机协调的时间明显短于S/T 模式,并能显著降低二氧化碳分压,明显减低恐惧及误吸不良反应的发生率,也说明AVAPS无创通气模式更容易被患者接受,适应性更好。最后,在进行无创通气操作时,需医师与患者进行有效交流及沟通,使其知晓无创通气的好处、流程及治疗的必要性,消除负面情绪,增强医从性,适当调整呼吸机参数并设定目标值,达到精准化医疗,同时还需积极治疗基础疾病、加强巡视,确保患者生命安全。
[1] 韩聪莉, 张雎杨.呼吸机压力调节容量控制模式在机械通气中的临床研究进展[J]. 国际呼吸杂志,2011,28(24):1525.
[2] Garpestad E.Division of Pulmonary. Noninvasive ventilation for critical care[J].Chest, 2007,132(2):711-720.
[3] 中华医学会呼吸病学分会临床呼吸生理及ICU学组.无创正压通气临床应用中的几点建议[J].中华结核和呼吸杂志,2002,25(3):130-134.
[4] 林学军,王梅. 慢阻肺合并Ⅱ型呼吸衰竭患者早期使用无创呼吸机的效果及安全性[J].中外医学研究,2016,14(31):17-19.
[5] 何艳.无创呼吸机治疗慢性阻塞性肺疾病合并呼吸衰竭45例疗效观察[J].遵义医学院学报,2011,34(2):160-161.
[6] 王科敏.AVAPS 模式无创通气对慢性阻塞性肺疾病急性加重患者急性Ⅱ型呼吸衰竭的治疗研究[J].中国医学工程,2014,22(6):30-31.
[7] 中华医学会呼吸病学分会慢性阻塞性肺疾病学组.慢性阻塞性肺疾病诊治指南(2013年修订版)[J].中国医学前沿杂志:电子版,2014,6(2):67-80.
[8] 任成山,钱桂生.呼吸衰竭的临床诊断与治疗[J].中华肺部疾病杂志,2011,4(1):63-76.
[9] 任成山,钱桂生.动脉血气分析与酸碱失衡判断进展及其临床意义[J].中华肺部疾病杂志,2010,3(2):125-145.
[10] 陈洁茹,陈伟燕,熊旭明.APACHE Ⅱ评分系统在综合ICU中的应用[J].广东医学,2013,34(1):86-89.
[11] 罗群,陈荣昌.解读《无创正压通气临床应用专家共识》[J]. 中国实用内科杂志,2009,19(11):994-996.
[12] 赵勇,王先梅,程友静.AECOPD呼吸衰竭患者呼吸机对抗的原因及对策[J].遵义医学院学报,2008,31(6):596-598.
[13] 李祚涛, 许庆林, 朱宏泉. 无创通气治疗慢性阻塞性肺疾病合并重症呼吸衰竭的效果观察[J]. 中国当代医药,2014,21(26):43-47.
[14] 董芳, 杨钦清, 马瑞斌, 等. 无创正压通气治疗慢性阻塞性肺疾病合并Ⅱ型呼吸衰竭的疗效观察[J]. 中国现代医生,2014,52(31):21-23.
[15] 秦北宁,宋永辉,刘新颖,等.慢性阻塞性肺疾病患者呼吸衰竭有创机械通气治疗研究[J].中华医院感染学杂志,2015,25(4):849-859.
[16] 钟秀君,时国朝,汤杰.无创通气并发气胸的临床病例分析[J]. 临床肺科杂志,2015,20(10):1814-1816.
[收稿2016-11-28;修回2016-12-30]
(编辑:王福军)
Efficacy analysis of two noninvasive ventilation models in the treatment of chronic respiratory failure
YangHuajun1,LiuDaishun1,HeShiqiong2,HuangYi1,ZhouGuoqi1
(1.Department of Respiratory Medicine,Third Affiliated Hospital of Zunyi Medical University, Zunyi Guizhou 563002, China; 2.Department Dermatology, Affiliated Hospital of Zunyi Medical University, Zunyi Guizhou 563099,China)
Objective To investigate the clinical curative effect and safety of two kinds of noninvasive ventilation by using average volume assured pressure support (AVAPS) model and self trigger/time (S/T) model in COPD patients with respiratory failure.Methods This study chose 60 COPD patients with respiratory failure in RICU, and randomly divided the patients into observation group (AVAPS model) and control group (given S/T model) to compare the curative effect in the two groups by vital signs, blood gas index, time of man-machine coordination, and adverse reaction.Results After 48-72 h of the treatment, there was significant difference in the blood gas analysis of PaCO2(the observation group was better than the control group,P=0.03). The time of man-machine coordination in the observation group was shorter than in the control group (P=0.04). The incidence of adverse reaction such as fear and abdominal distension in the observation group was significantly lower than in the control group (P= 0.03, 0.02). But there was no significant difference in the indicators of pH, PaO2and SaO2(P= 0.71, 0.7, 0.65).Conclusion Therapy with AVAPS model of noninvasive ventilation was effective on reducing carbon dioxide retention, treatment time, and adverse reactions, and worth promoting in the clinical application.
respiratory failure;non invasive positive pressure ventilation(NIPPV);AVAPS model;S/T model
刘代顺,男,博士,主任医师,研究方向:慢性呼吸道疾病的分子机制及治疗;E-mail:ldsdoc@126.com。
R563.8
B
1000-2715(2017)01-0087-04
