急性脑梗死卒中相关性肺炎的危险因素分析
2017-04-24张宏伟赵俊娜朱晓波姜艳涛董新平
张宏伟 赵俊娜 李 舟 朱晓波 姜艳涛 董新平
平煤神马医疗集团总医院神经内科 平顶山 467000
急性脑梗死卒中相关性肺炎的危险因素分析
张宏伟 赵俊娜 李 舟 朱晓波 姜艳涛 董新平
平煤神马医疗集团总医院神经内科 平顶山 467000
目的 探讨急性脑梗死患者卒中相关性肺炎(stroke-associated pneumonia,SAP)的相关危险因素。方法 回顾性分析1 087例急性脑梗死的临床资料,对急性脑梗死患者SAP的发生风险进行单因素和多因素分析。结果 急性脑梗死患者SAP感染率为11.13%,SAP组患者病死率明显高于非SAP组。单因素分析:SAP组年龄≥65岁、吸烟史、2型糖尿病、卒中史、吞咽困难、意识障碍的比率显著性升高(P<0.05),性别、原发性高血压病、冠心病、高脂血症及心房纤颤2组无显著性差异(P>0.05)。多因素Logistic回归分析显示,≥65岁、2型糖尿病、卒中史、吸烟史、吞咽困难及意识障碍为急性脑梗死并发SAP的独立危险因素(P均<0.01)。结论 SAP是急性脑梗死常见并发症,会导致急性脑梗死患者SAP的发生风险显著增加,针对SAP的可控性危险因素应采取积极的防治措施。
急性脑梗死;卒中相关性肺炎;危险因素
2003年Hilker等[1]首次提出卒中相关性肺炎(stroke-associated pneumonia,SAP)这一概念,描述原无肺部感染的脑卒中患者新发的感染性肺实质炎症。脑卒中患者一旦并发SAP,将严重影响患者神经功能恢复,显著增加病死率[2]。因此早期识别SAP的高危患者,从而积极采取针对性的防治措施能有效改善脑卒中患者的预后。本研究通过对1 087例急性脑梗死的临床资料进行回顾性分析,探讨急性脑梗死患者SAP的相关危险因素。
1 资料与方法
1.1 研究对象 选择2013-06—2016-06在平煤神马医疗集团总医院神经内科住院的1 087例急性脑梗死患者为研究对象,诊断符合1996年中华医学会第4届全国脑血管会议制定的脑血管病诊断标准[3],且经过头部CT或MRI证实。依据是否发生SAP分为SAP组和非SAP组,SAP的诊断依据2010年《卒中相关性肺炎诊治中国专家共识》诊断标准[4]:(1)临床诊断:急性脑梗死发生后X线或CT影像学检查发现有新出现或进展性肺部浸润性病变,同时合并2个以下临床症状:体温≥38℃;咳脓痰伴或不伴胸痛;肺实变体征或者有湿啰音;外周血白细胞≥10×109个/L或≤4×109个/L。排除标准:排除肺结核、肺部肿瘤、肺水肿、肺栓塞、肺不张等与SAP临床表现接近的疾病。(2)病原学诊断:患者清晨留置痰液标本前,用生理盐水嗽口3次,然后咳出深部痰,不能咳痰的患者使用吸痰管吸出深部痰或肺泡灌洗液,留取标本后内于30 min内送检。
1.2 研究方法 回顾性分析SAP组和非SAP组患者的性别、年龄状况、吸烟史、既往史,吞咽情况、意识状态等临床资料,洼田饮水试验>3级定义为吞咽困难,Glasgow昏迷量表(GCS)≤8分为意识障碍。统计SAP发生率,比较2组患者病死率及各研究指标的百分率。
1.3 统计学方法 所有数据采用SPSS 18.0软件进行统计学处理。先采用卡方检验行单因素分析,然后筛选出有统计学意义的指标进行多因素Logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 SAP的发病率及病原菌分布 1 087例急性脑梗死患者中SAP 121例,感染率11.13%。SAP组病死率20.7%,非SAP组8.3%,SAP组显著高于非SAP组(P<0.05)。121例SAP患者中65例痰培养阳性,检出率为54%,其中15例为2种以上病原菌,共检出83株病原菌。其中金黄色葡萄球菌9例,肺炎克雷白杆菌24例,大肠埃希杆菌11例,鲍曼不动杆菌14例,肺炎球菌2例,铜绿假单胞菌22例,真菌1例。
2.2 SAP危险因素单因素分析 与非SAP组比较,SAP组年龄≥65岁、吸烟史、2型糖尿病、卒中史、吞咽困难、意识障碍均显著升高(P<0.05),性别、高血压、冠心病、高脂血症及心房纤颤组间无显著性差异(P>0.05)。见表1。
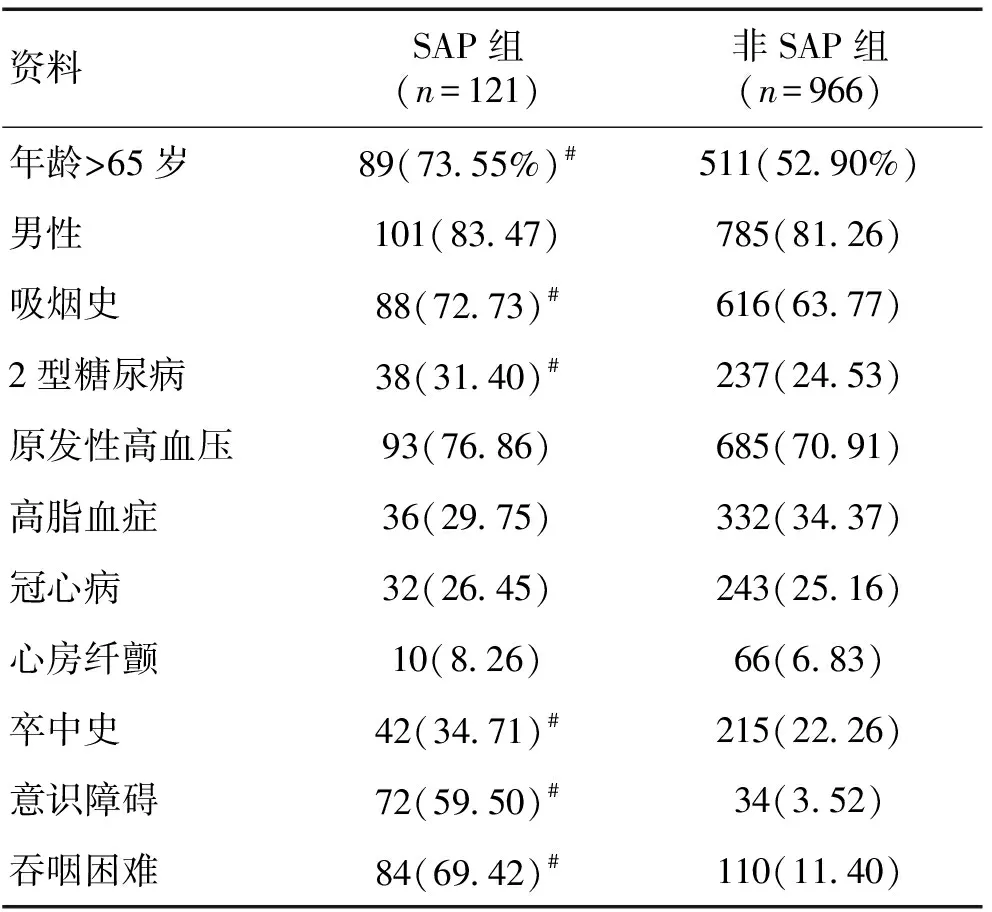
表1 SAP患者危险因素的单因素分析 [n(%)]
注:与非SAP组比较,#P<0.05
2.3 SAP危险因素的多因素Logistic回归分析 ≥65岁、2型糖尿病、卒中史、吸烟史、吞咽困难及意识障碍为SAP的独立危险因素(P均<0.01)。见表2
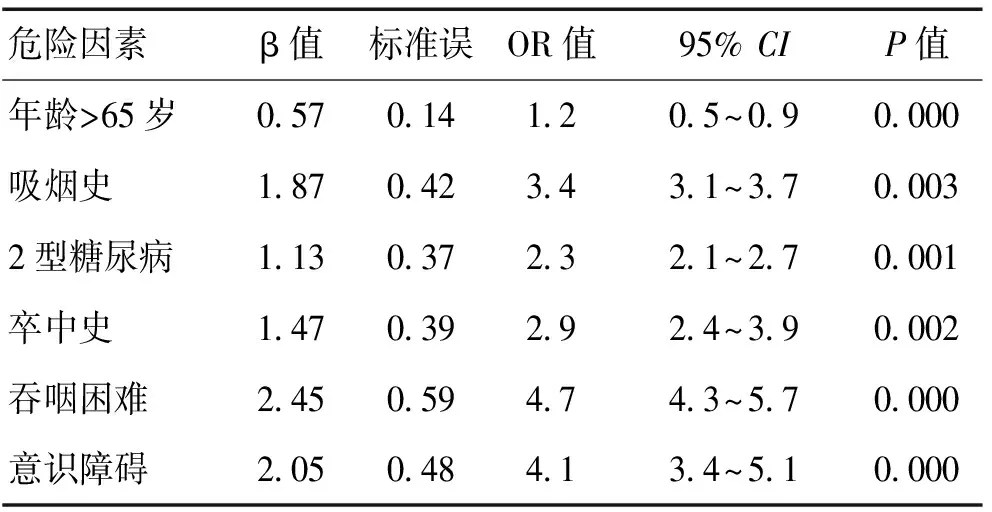
表2 SAP患者危险因素的多因素Logistic回归分析
3 讨论
SAP作为脑卒中患者的主要并发症之一,是患者预后不良甚至死亡的重要因素。本研究中,1 087例急性脑梗死患者出现SAP 121例,发生率为11.13%,与文献[5]报道相符。SAP组病死率显著高于非SAP组,与以往的研究[6]结果一致。有报道[7]显示,SAP患者的主要致病菌依次为为铜绿假单胞菌、肺炎克雷伯菌和金黄色葡萄球菌。本研究SAP患者的痰培养的主要致病菌也明显以革兰阴性菌为主,原因可能与急性脑梗死SAP患者机体免疫功能低下,体内正常菌群失调及革兰阴性菌定植菌异行移位有关。本研究中SAP患者的主要致病菌依次为为肺炎克雷伯菌,铜绿假单胞菌和鲍曼不动杆菌,与上述研究不一致的地方可能与样本量大小有关。
本研究发现,≥65岁是急性脑梗死患者并发SAP的独立危险因素,与既往的研究[8]结果一致。老年尤其是高龄患者往往口腔卫生条件差,口咽腔细菌有时会蔓延种植至肺部,同时由于老年患者多合并有基础疾病,免疫功能减退,从而导致感染易发。
目前,较为公认的关于SAP患者发生的危险因素较多。本研究发现,2型糖尿病,吸烟史及卒中史为急性脑梗死患者并发SAP的独立危险因素。2型糖尿病患者往往存在弥漫性肺部微血管损伤导致的肺部循环障碍[9],同时高血糖会导致细胞免疫与体液免疫功能降低,显著增加急性脑梗死等应激性状态下SAP的发生风险。吸烟患者由于气道功能长期受损,呼吸系统机械屏障作用减弱,支气管及肺泡弹性减退,清除分泌物的能力下降,均会导致患者发生SAP的风险升高。既往有卒中史的患者再发急性脑梗死后,由于脑干或两侧大脑半球病变,容易出现延髓性麻痹、严重的活动受限甚至意识障碍等,使急性脑梗死并发SAP的风险增加。
本研究发现,意识障碍或吞咽困难作为SAP的独立危险因素,对SAP的发生有重要的预测价值。急性脑梗死患者出现意识水平下降时,咳嗽、吞咽等生理反射减弱或消失,口腔、咽喉部分泌物及胃肠道反流物误吸,呼吸道分泌物排出困难,容易形成坠积性肺炎。吞咽困难导致的误吸在SAP发生中起重要作用[10],急性脑梗死发生后,部分患者家属拒绝鼻饲管营养支持或喂食方式不正确,致误吸风险增加,最后患者往往出现营养不良及免疫力低下,甚至出现水分补充不足,使痰液黏稠不易排出,最终导致或加重肺部感染。早期针对吞咽障碍患者进行筛查评估,采用正确的喂食方式,及时进行吞咽功能康复训练和特殊的防治措施[11-12],能有效降低SAP的发生风险。
综上,今后在临床工作中要对急性脑梗死患者SAP的相关危险因素给予足够重视,针对SAP的可控性危险因素采取积极的防治措施,改善患者预后。
[1] Hilker R,Poetter C,Findeisen N,et al.Nosocomial pne-umonia after acute stroke:implications for neurological in tensive care medicine[J].Stroke,2003,34(4):975-981.
[2] Chen HF,Li CY,Lee SP,et al.Improving the one-year mortality of stroke patients:an 18-year observation in a teachinghospital[J].Tohoku J Exp Med,2014,232(1):47-54.
[3] 中华神经科学会,中华神经外科学会.各类脑血管疾病诊断要点[J].中华神经科杂志,1996,29(6):379-380.
[4] 卒中相关关性肺炎诊治中国专家共识组.卒中相关性肺炎诊治中国专家共识[J].中华内科杂志,2010,49: 1 075-1 078.
[5] Hannawi Y,Hannawi B,Rao CP,et al.Stroke-associated pneumonia:major advances and obstacles[J].Cerebrov-asc Diseases,2013,35(5):430-443.
[6] Sui R,Zhang L.Risk factors of stroke-associated pneumonia in Chinese patients[J].Neurol Res,2011,33(21):508-513.
[7] Hassan A,Khealani BA,Shafqat S,et al.Stroke-associ-ated pneumonia:microbiological data and outcome[J].Singapore Med J,2006,47(3):204-207.
[8] 潘瑞华,库建伟.老年卒中相关性肺炎危险因素及预后分析[J].中国实用神经疾病杂志,2011,14(24)76-77.
[9] Philips BJ,Redman J,Brennan A,et al.Glucose in bronchial aspirates increases the risk of respiratory MRSA in intubated patients[J].Thorax,2005,60(9):761-764.
[10] Langdon PC,Lee AH,Binns CW.Dysphagia in acute ischaemic stroke:severity,recovery and relationship to stroke subtype[J].J Clin Neurosci,2007,14(7):630-634.
[11] 叶纪录,濮雪华.间断声门下吸引对卒中相关性肺炎的预防作用[J].中华急诊医学杂志,2014,23(10):1 166-1 168.
[12] Sorensen RT,Rasmussen RS,Overgaard K,et al.Dyspha-gia screening and intensified oral hygiene reduce pneumonia afterstroke[J].JNeurosciNurs,2013,45(3):139-146.
(收稿2016-11-24)
R743.33
A
1673-5110(2017)08-0068-03
