32例椎管内神经鞘瘤的诊断及手术治疗
2017-04-20黄荷龙厚清吴培玉徐晶辉李佛保
黄荷龙厚清吴培玉徐晶辉李佛保
32例椎管内神经鞘瘤的诊断及手术治疗
黄荷1龙厚清2吴培玉1徐晶辉2李佛保2
目的探讨椎管内神经鞘瘤的诊断和手术治疗。方法回顾性分析本科2007年1月~2014年12月32例椎管内神经鞘瘤的临床资料、手术情况。结果32例均获得随访,随访时间19~72个月,平均25个月。32例均采用后正中入路,实施全椎板切除或半椎板切除减压联合肿瘤切除术,肿瘤均完整切除,术后5例出现脑脊液漏,对症保守治疗后愈合。根据术后疗效评价标准,优良率为90.6%。结论MRI检查是确诊椎管内神经鞘瘤的最有价值的手段,详细的病史采集和体格检查是防止早期病例漏诊的基本措施。手术切除是处理此类肿瘤的有效手段,但是需注意术中操作技巧、避免医源性神经损害。
椎管内神经鞘瘤;诊断;手术治疗
神经鞘瘤为椎管内常见肿瘤之一,起源于Schwann鞘,生长缓慢,多数为良性肿瘤[1]。椎管内神经鞘瘤因其压迫脊髓、神经根可引起严重的脊髓、神经根受压症状,对患者造成严重危害,重者会导致截瘫,但该病手术治疗预后较好。本科自2007年1月~2014年12月手术治疗椎管内神经鞘瘤32例,均经病理证实,现就其临床诊断和手术治疗情况总结报告如下。
1 资料与方法
1.1 一般资料
本组32例中男16例,女16例。年龄19~68岁,平均34.5岁。病程1月~2年,平均18.8个月。肿瘤部位:颈段2例,颈胸段2例,胸段6例,胸腰段6例,腰段12例,腰骶段4例;位于髓外硬膜内者30例,髓外硬膜外者2例,位于脊髓背侧者30例,脊髓腹侧者2例。其中3例经椎间孔向外生长成哑铃型。
1.2 临床表现
各病例的临床症状和体征因肿瘤所在的部位、大小,以及脊髓压迫情况有很大的差异。20例出现明显根性疼痛,疼痛呈进行性加重,其中13例为首发症状。17例出现肢体麻木感,2例表现为上肢麻木,15例表现为下肢麻木,查体有不同程度的对应支配区皮肤感觉障碍。32例患者出现不同程度的肢体肌力下降,其中肌力IV级者22例,III级6例,II级3例,0级1例。14例患者浅反射减弱或消失、深反射减弱或亢进,8例表现为病理征阳性;4例出现小便困难,2例二便困难,1例二便失禁。
1.3 影像学检查
32例患者均行X线和MR检查,其中1例见骨质破坏,5例见椎弓根变窄,3例可见椎间孔扩大。MR表现多为髓外类圆形肿块,部分呈哑铃状,边界清楚,T1像多呈略低或等脊髓信号,边缘通常光滑,T2像多呈高信号。静注二乙烯三胺五乙酸钆(Gd-DTPA)后T1WI成像呈均匀强化、不均匀强化或环状强化。
1.4 手术方法
32例患者均采用气管插管全麻、俯卧位,采取后正中入路全椎板切除或后正中入路半椎板切除减压术。所有病人均予以术中神经电生理监测,以肿瘤所在节段为中心作后正中切口,范围涉及病变节段上下各一椎板,利用咬骨钳咬出病变节段棘突、椎板、黄韧带及相关软组织。根据肿瘤生长的部位决定是否咬除小关节突,3例经椎间孔向外生长哑铃型肿瘤均切除一侧关节突关节以充分地暴露肿瘤,根据肿瘤的大小及部位选择全椎板或半椎板切除。充分止血并显露硬膜囊,调整患者至头低足高位,以肿瘤所在位置为中心,上下纵向切开硬膜囊并用线悬吊,充分显露瘤体。利用神经剥离器分离肿瘤,双极辅助止血,同时予以1000mg甲基强的松龙静注,防止突然减压导致脊髓缺血再灌注损伤。操作时防止对脊髓或神经纤维的反复牵拉刺激,充分游离和切除肿瘤后,通过5-0丝线连续缝合关闭硬膜囊。其中1例 L5/S1水平哑铃形肿瘤患者术中完全切除左侧椎板及关节突关节显露肿瘤,肿瘤予以完整切除。1例肿瘤侵犯T7棘突及附件,肿瘤予分块完整切除。1例包膜不完整者,与脊髓关系密切,采用碎瘤术,于肿瘤包膜内先作分块切除,再将残留的小部分肿瘤连同包膜一并切除。其中3例载瘤神经根与肿瘤无法分离而一并切除(2例位于胸段累及胸神经根,1例位于腰段累及马尾神经,予切断后完整取出肿瘤)。32例患者术中均行脊柱内固定术。
所有病例术后均留置引流管,采用非负压引流。常规予以营养神经、抗感染、止痛等对症治疗。术后佩戴颈托或胸腰支具制动3个月,定期复查X线片和MRI,部分患者复查CT。
1.5 评价标准
所有患者术前、术后及末次随访均行X线和MRI检查,疼痛视觉模拟评分(VAS),并通过日本骨科学会JOA评分进行疗效评估。疗效评价标准:治疗改善率≥75%时为优,50%~74%为良,25%~49%为中,0%~24%为差。治疗改善率=(术后评分-术前评分)/(总分-术前评分)×100%。
1.6 统计学分析
所有数据应用SPSS16.0统计软件进行处理,术前、术后、末次随访JOA评分采用单因素方差分析及均数间多重比较LSD t检验。P<0.05为差异有统计学意义。
2 结果
32例患者肿瘤均获全切除。手术时间65~270分钟,手术时间平均200分钟,术中出血约200~3000mL,平均650mL,13例采用了术中自体血回输,9例采用了异体血输血。其中有5例术后出现脑脊液漏,患者表现不同程度的头痛症状,给予去枕平卧、调整床头高度、补充足量液体,局部加压包扎、伤口压沙袋等治疗,观察2~7天后夹闭引流管,4例患者未再出现脑脊液漏,予拔除引流管,1例仍有少量脑脊液漏,予拔除引流管,引流口处缝合,经换药后愈合。所有患者术后均未发生感染。32例标本病理检查结果均为椎管内神经鞘瘤。
32例均获得随访,随访时间19~72个月,平均25个月,所有患者随访时复查X线片和MRI,均未见肿瘤复发。随访期内20例神经根性疼痛患者症状在术后1周均得到明显改善或消失。末次随访时17例出现肢体皮肤感觉障碍者均有不同程度的改善或消失,14例感觉障碍消失,3例部分改善;31例肌力有不同程度改善,其中22例术前肌力IV级者恢复至V级,其中6例术前III级者,4例恢复到V级,2例恢复到IV级,3例术前II级者,2例恢复至IV级,1例无改善,1例0级者恢复至III级。1例腰段载瘤神经根与肿瘤无法分离而一并切除者,术后出现左侧S1神经根支配区痛觉减退,2周后恢复;2例位于胸段的神经根切断后,患者未表现出异常的功能障碍。8例术前病理征阳性患者,末次随访均消失;4例小便困难及2例二便困难者末次随访均恢复正常;1例二便失禁者症状无明显改善。按疗效评定标准评价手术效果:优21例,良8例,中2例,差1例,优良率为90.6%。(表1)
表1 32例患者VAS、JOA评分(±s)

表1 32例患者VAS、JOA评分(±s)
注:*与术前比较P<0.05,**与术前比较P<0.05
项目 术前 术后2周 末次随访VAS评分 8.3±1.2 3.2±2.5*1.2±0.3**颈椎JOA(n=4)胸椎JOA(n=12)腰椎JOA(n=16)改善率(%)6.4±2.7 4.2±3.2 12.4±3.8 9.2±1.8*9.2±1.8*18.3±2.2*62.5±5.2 13.1±1.7**12.7±2.5**23.5±3.1**83.1±6.8
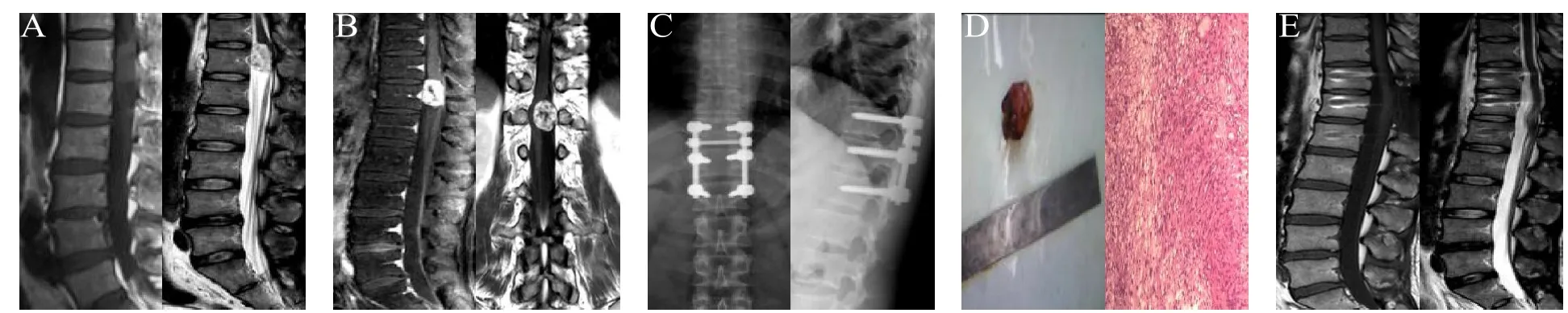
图1 患者男,40岁。图A术前MRI示T12椎管内偏左侧见一椭圆形占位,大小约3.0cm×1.6cm,边界清楚,T1WI呈等信号,T2WI呈高信号,信号不均,内见条索状低信号影;图B增强扫描见明显不均匀强化,低信号影强化不明显,脊髓受压右移,同侧蛛网膜下腔增宽,对称受压变窄,左侧椎间孔稍扩大;图C术后复查脊柱正侧位X线内固定位置良好;图D病理结果提示:神经鞘瘤;图E术后1年复查MRI对应椎管内未见肿瘤复发。
3 讨论
3.1 临床特点
神经鞘瘤亦称神经膜瘤,可发生于颅、椎管内及周围神经干,是椎管内最常见的肿瘤,占椎管内肿瘤的1/4[2]。肿瘤多为圆形或椭圆型,大小不一,通常有包膜,一般多为良性[3],本组病例结果病理证实均为良性肿瘤,与报道基本一致。该病男女发病无明显差别,好发部位依次为腰、胸、腰骶段、颈,多位于髓外硬膜内,少数为硬膜内外或椎管内外生长[4,5]。本组32例患者术中均见有包膜,外表多见黄色或淡黄色,肿瘤大小平均以腰段部位者最大,其次为胸腰段、胸段、腰骶段、颈段、颈胸段,肿瘤形态呈多样性,大部分表现为椭圆形,少数为哑铃形。本组平均发病男女比例为1:1,发于腰段者最多占37.5%,其次为胸腰段18.7%,胸段18.7%,颈段、颈胸段各6.1%,腰骶段各12.5%,位于髓外硬膜内者占93.8%,髓外硬膜外者6.2%,位于脊髓背侧者占93.8%,脊髓腹侧者6.2%。
3.2 椎管内神经鞘瘤的诊断
椎管内神经鞘瘤诊断应结合临床表现、辅助检查(如X线、MRI等)及病理检查结果。该病起病一般较缓慢,病程较长。本组平均病程18.8个月。患者早期常以根性痛为首发症状,本组中有20例出现明显根性疼痛,其中13例为首发症状,后期出现脊髓压迫症状,表现为进行性肢体麻木、无力、僵硬、行走不稳,括约肌功能障碍等,多呈下肢向心性麻木和缓慢进行性肌力下降,临床查体可大致确定病变的部位。
影像学检查有较大的辅助诊断价值。X线片最常见的改变是椎弓根的受压变窄,椎弓根间距增宽,椎体后缘的凹入,哑铃型肿瘤可出现椎间孔的扩大等,但其特异性差。CT平扫可见椎管和椎间孔扩大,椎弓骨吸收破坏,但对椎管内软组织分辨率低,确诊困难。CTM扫描能较好的显示脊髓、蛛网膜下腔及硬膜外之间的关系,可作出诊断。近年来随着影像技术的发展,MRI几乎取代其他影像学检查,为目前较为公认的最佳检查方法[6],其软组织分辨率高,能准确显示肿瘤的部位、形状、大小及与脊髓、周围组织的关系,对诊断、鉴别诊断及治疗提供了较好的指导意义。本组病例中,神经鞘瘤在 TIWI像显示略低于或等于脊髓的信号,T2WI像呈现高信号,这与前期文献报道结果一致。通过静注Gd-DTPA后,TIWI像呈均匀强化、不均匀强化或环状强化,这对于鉴别诊断有很好的借鉴意义。另外,肿瘤的不同强化表现主要取决于肿瘤内有无囊变,无囊变者呈均匀强化,有囊变者呈不均匀强化或环状强化。
3.3 手术治疗
神经鞘瘤对放化疗不敏感,临床上一旦确诊,应采用手术切除[7,8],如能手术完整切除肿瘤,术后复发机率非常低[9]。手术时有以下几点需注意:手术方式因部位而不同,本组中2例颈椎管神经鞘瘤患者采用颈椎后路椎板切除摘除肿瘤侧块螺钉系统内固定,胸、腰、骶椎管内神经鞘瘤患者依据肿瘤解剖关系采用后正中入路半板或全板减压术,咬除相应椎板显露椎管内肿瘤,切除范围以显露清楚为宜。操作手法宜轻柔,避免造成脊髓损伤。肿瘤分离时应采用由远端向近端分离的方法,对位于脊髓腹侧或偏腹侧的肿瘤,处理相对困难,应先切断齿状韧带,再将脊髓牵向对侧,同时行肿瘤挂线牵引。本组2例脊髓腹侧肿瘤患者,均采用上述方法切除。在选择采用半椎板还是全椎板减压切除肿瘤时,主要依据手术操作的便利程度和手术风险而定,笔者认为宁可牺牲骨组织,也要保证肿瘤显露的充分性和切除的安全性。对于全椎板切除减压或半椎板切除减压至关节突外侧部导致后柱结构破坏而脊柱失稳,需行内固定并植骨融合[10]。本组32例患者术中均行脊柱内固定术,其中2例行颈椎后路椎板切除侧块螺钉系统内固定,2例胸段及1例腰骶段经椎间孔向外生长哑铃型肿瘤均予半椎板切除并切除一侧关节突关节以充分地暴露肿瘤,另4例胸段椎管内因多节段肿瘤行全椎板切除,颈胸段、胸腰段、腰段及腰骶段均因肿瘤位于中间或肿瘤组织较大,为获得完整暴露均采用全椎板切除,考虑对脊柱稳定破坏较大,术中均行内固定,同时予以后外侧关节突关节间植骨融合,术后随访未见脊柱失稳现象。对于载瘤神经根的处理,笔者通常认为,不应以残留肿瘤病灶为代价而保留载瘤神经根,笔者认为为了达到肿瘤的完整切除,可将载瘤神经根一起切除,以尽量避免肿瘤再复发,但应避免损伤其邻近的神经根,理论上切断单个神经根并不会造成永久性功能障碍[11]。Schuhhiess等[12]报道显示,切断神经根后患者并没有出现永久或者严重的功能缺失。本组载瘤神经根与肿瘤无法分离而一并切除者3例,1例位于腰椎,术后出现左侧S1神经根支配区痛觉减退,予营养神经药物,2周后恢复;2例位于胸段的神经根切断后,患者未表现出异常的功能障碍。脑脊液漏是椎管内神经鞘瘤切除术后常见并发症,其临床表现以姿势性头痛为主,可伴恶心、呕吐、头晕及耳鸣等,术中应仔细处理硬脊膜,以预防脑脊液漏发生,术中可用5-0丝线连续缝合硬脊膜切口,如术中硬膜缺损而无法修补者,可采用邻近筋膜肌片或明胶海绵覆盖缝合,使肌筋膜成为硬膜的部分。也有报道使用氰基丙烯酸酯医用胶修补硬脊膜是一种有效预防脑脊液漏的方法[13]。术后常规处理脑脊液漏的方法有:严密缝合皮肤、去枕平卧、调整床头高度、补充足量液体、局部加压包扎、伤口压沙袋、穿刺抽液、反复腰穿放脑脊液等。本组5例患者术后出现脑脊液漏,经对症治疗后愈合。
总的看来,对于椎管内神经鞘瘤的诊断和治疗,首先应注意症状、查体与影像学检查结果相结合,治疗时应早期采取手术治疗,术中应注意操作,减轻副损伤,确诊主要依靠病理学检查结果,这样才能保证该病的治疗效果,促进患者恢复。
[1] Dorsi MJ,Belzberg AJ.Paraspinal nerve sheath tumors[J].Neurosurg Clin N Am,2004,15(2):217-222.
[2] Sakai Y,Hirose T,Tomono A,et al.Angiosarcoma arising in schwannoma of cerebellopontine angle and later associating with meningioma in a patient with neurofibromatosis type 2[J].Brain Tumor Pathol,2014,31(4):293-298.
[3] Polkey CE.Intraosseous neurilemmoma of thecervica lspine causing paraparesis and treated by resection and grafting[J].J Neurol Neurosurg Psychiatry,1975,38(8):776-781.
[4] Oberle J,Kahamba J,Richter HP.Peripheral nerve schwannomasan analysis of 16 patients[J].Acta Neurochir(Wien),1997,139 (10):949-953.
[5] Pilavaki M,ChourmouziD,KiziridouA,etal.Imagingofperipheral nervesheathtumorswith pathologic correlation:pictorialreview[J]. Eur J Radiol,2004,52(3):229-239.
[6] Scotti G.MR imaging of intradural extramedullary tumors of the cervical spine[J].J Comput Assist Tomoger,1985,9(6):1037-1041.
[7] Kojima M,Seichi A,Yamamuro K,et al.Intraosseous schwannoma originating from the posterior column of thethoracic spine[J].Eur-Spine J,2011,20:153-156.
[8] Hussein AA,El-Karef E,Hafez M.Reconstructive surgery in spinal t umors[J].Eur J Surg Oncol,2001,27(2):196-199.
[9] Campanacci M.Bone and Soft Tissue Tumors:Clinical Features, Imaging,Pathology and Treatment[M].2nd ed.New York:Springer-Verlag,1999:647-652.
[10]龙厚清,刘少喻,陈坚,等.良性椎管内肿瘤的诊断和手术治疗[J].中国骨肿瘤骨病,2005,4(2):79.
[11]任斌,蔡林,王建平,等.后路椎板切除入路手术治疗椎管内神经鞘瘤的疗效[J].中国脊柱脊髓杂志,2012,22(8):688-692.
[12]Schuhheiss R,Gullotta G.Resection of relevant nerve roots insurgery of spinal neurinomas without persisting neurological deficit [J].Acta Neurochir(Wien),1993,122(1-2):91-96.
[13]于淼,江晓兵,姚珍松,等.氰基丙烯酸酯医用胶预防脑脊液漏的疗效观察[J].中国修复重建外科杂,2013,27(12):1471-1474.
Diagnosis and surgical treatment analysis of 32 cases of intraspinal schwannomas
Objective To evaluate the diagnosis and surgical treatment method of intraspinal schwannomas.Methods To retrospective study clinical data and surgical treatment of 32 cases with intraspinal schwannomas from Jan 2007 to Dec 2014 at Department of Orthopedics of Guangzhou Hospital of Integrated Chinese and Western Medicine and Department of Spine Surgery of the First Affiliated Hospital of Sun Yat-Sen University.Results 32 patients hadbeenfollowedup after theoperation from19to72months,averagefor25months.32cases ofintraspinalschwannomas was completely resected through a posteromedial approach and total or unilateral laminectomy.After treatment,5 patients affected leakage of cerebrospinal fluid which were cured ultimately by conservative treatment.According to the evaluation criterion,the excellentandgood ratewas90.6%.Conclusion MRIisthemost valuable methodto determinethe intraspinalschwannomas. Careful medical history collection and physical examination were basic measures for avoiding early missed diagnosis. Surgical resection of Intraspinal schwannoma is the most effective therapy,but proper operation must be taken to avoid iatrogenic injury of spinal nerve.
Intraspinal Schwannoma;Diagnosis;Surgical treatment
R681.5
B
10.3969/j.issn.1672-5972.2017.02.009
swgk2016-05-00100

黄荷(1974-)男,博士,副主任医师。研究方向:脊柱外科。
2016-05-10)
1广州市中西医结合医院骨伤科,广东广州510800;2中山大学附属第一医院脊柱外科,广东广州510700
