115例湿疹婴儿体格生长情况调查
2017-04-12肖异珠
刘 影 肖异珠 胡 燕
重庆医科大学附属儿童医院(重庆 400014)
·论 著·
115例湿疹婴儿体格生长情况调查
刘 影 肖异珠 胡 燕
重庆医科大学附属儿童医院(重庆 400014)
目的了解正规外用糖皮质激素治疗的湿疹患儿体格生长情况。方法纳入初诊为湿疹的足月婴儿115例,正规外用糖皮质激素治疗;定期评估患儿湿疹情况并进行生长监测和评估。结果115例患儿出生时以及接受治疗6个月时的按年龄体质量Z评分(WAZ)和按年龄身长Z评分(LAZ)均高于世界卫生组织(WHO)儿童生长标准;而初诊时、接受治疗3个月时的LAZ均低于WHO儿童生长标准。湿疹患儿的体质量、身长,从出生至初诊时的生长速度均低于WHO生长标准,而接受治疗后3至6个月时的生长速度均高于WHO儿童生长标准。出生至初诊、初诊至接受治疗3个月,以及治疗后3至6个月,三个时间段比较,WAZ和LAZ增长值的差异均有统计学意义(P均<0.001)。结论湿疹患儿在患病初期,症状未控制时体格生长呈减速生长,治疗后则呈现加速。提示正规外用糖皮质激素治疗湿疹对患儿体格生长无不良影响,且随疾病控制有利于婴儿体格生长恢复。
湿疹; 婴儿期; 体格生长
湿疹是一种慢性炎症性皮肤病,具有剧烈瘙痒,慢性、复发性等特点,其发病率呈逐年上升趋势[1]。研究显示,湿疹可能会影响患儿体格生长,尤其是对身高影响明显[2]。此外,罹患中重度湿疹的患儿,其家庭生活质量会受到严重影响[3]。因此,湿疹的早期诊治显得尤为重要。现有的国内外湿疹诊疗指南均指出,局部外用糖皮质激素是治疗湿疹的重要措施[4,5]。但因家长担心使用糖皮质激素对湿疹患儿生长发育可能存在影响,从而导致湿疹治疗依从性不高。
婴儿期是湿疹高发年龄段,亦是儿童体格生长的第一个高峰期,若体格生长在此阶段受到影响,可能影响儿童最终身高。因此,本研究对外用糖皮质激素正规治疗的湿疹婴儿进行随访,探讨其体格生长情况,为指导湿疹治疗、提高依从性提供帮助。
1 对象与方法
1.1 对象
采取家长自愿参与原则,收集2013年12月至2014年4月由重庆医科大学附属儿童医院皮肤专科医师诊断的121例湿疹婴儿为研究对象。纳入标准:足月儿;初次确诊为湿疹的婴儿。排除标准:患有某些影响生长发育的先天性疾病的患儿,如先天性心脏病、病理性胃食管反流、胃肠道畸形、地中海贫血等;其他慢性疾病,如慢性腹泻、慢性肺炎等。
1.2 方法
1.2.1 湿疹的诊治 诊断根据《中国湿疹诊疗指南》[4]。治疗遵皮肤科医师医嘱均采用基础保湿、外用糖皮质激素等。
1.2.2 随访 对入组的湿疹患儿定期随访半年,根据《婴幼儿喂养建议》[6]指导营养与喂养。采取门诊及电话随访方式,记录患儿体格生长数据、湿疹持续时间及缓解情况。分别于接受治疗后3个月和6个月在儿童保健科由专业人员测量体格生长指标;同时对家长进行培训,由他们记录患儿可能影响体格生长的疾病如肺炎、慢性腹泻等,记录湿疹持续时间、湿疹缓解情况,以及用药情况、患儿睡眠状况等;剔除随访过程中因患肺炎等其他疾病影响体格生长的单次数据。
1.3 统计学分析
以2006 WHO儿童体格生长标准P50作为人群均值[7],使用WHO的Anthro(第3版,2009 年4 月)软件计算体格生长Z值,包括:按年龄体质量Z评分(weight for age Z score,WAZ)、按年龄身长Z评分(length for age Z score,LAZ)。计算公式为:Z值=(实际测量值-参考值中位数)/参考值标准差。生长速度计算方法:出生时的Z值记为Zb,纳入时Z值记为Ze,接受治疗后3个月Z值记为Z3,接受治疗后6个月Z值记为Z6。将后1次与前1次的WAZ值相减,所得差值为体质量的生长速度,以ΔWAZ表示;同理获得ΔLAZ。总体均数P50和人群增长速度的Z值均数记为0。
所有数据采用SPSS 21.0软件进行统计分析。计量资料以均数±标准差表示,计数资料以百分比表示。研究对象与人群均值比较采用单样本t检验;多组间比较采用单因素方差分析,进一步两两比较采用LSD-t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 基本情况
121例湿疹婴儿随访过程中失访3例,另有3例家长不配合,最终完成全部随访115例(95.0%),其中男童68例,女童47例,男女比例为1.4:1。初诊年龄中位数为3月龄(0.9~10.5月龄),3月龄内婴儿占67.8%(78/115)。湿疹首发年龄中位数为1月龄(0~7.7月龄),纳入时病程中位数为1个月(0.2~6.0个月)。湿疹持续时间中位数为4个月(0.5~12个月)。
2.2 体格生长情况
2.2.1 不同时间点体格生长水平 完成随访的115例湿疹患儿,出生时WAZ和LAZ以及接受治疗后6个月WAZ和LAZ均高于参考标准P50水平,差异有统计学意义(t=5.12~12.59,P均<0.01);初诊时(即开始接受治疗时)、接受治疗后3个月时平均WAZ与参考标准P50水平相比差异均无统计学意义(P均>0.05);而初诊时、接受治疗后3个月时平均LAZ均低于参考标准P50水平,差异有统计学意义(P均<0.05)。见表1。
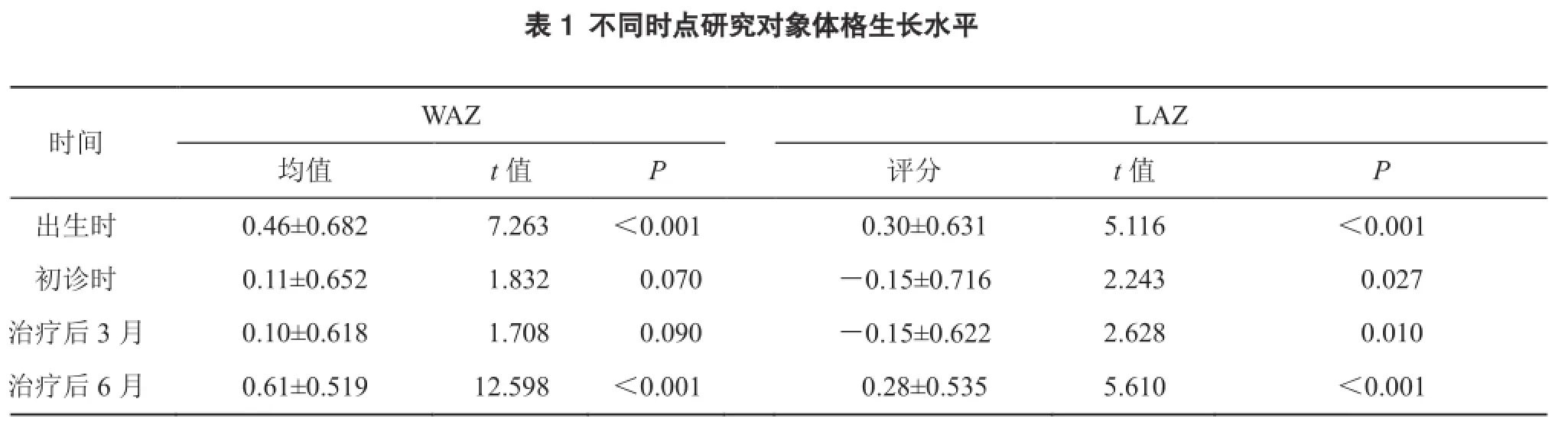
?
2.2.2 不同时段体格生长速度 湿疹患儿的体质量、身长从出生至初诊时间段内(ΔZe-b)生长速度均低于参考标准,差异均有统计学意义(P均<0.01);初诊至接受治疗后3个月(ΔZ3-e)生长速度与参考标准相比差异无统计学意义(P均>0.05);接受治疗后3个月至接受治疗后6个月(ΔZ6-3),体质量、身长的生长速度均高于参考标准(P<0.01)。见表2。出生至初诊(ΔZe-B)、初诊至接受治疗后3个月(ΔZ3-e)以及接受治疗后3至6个月(ΔZ6-3)三个时间段比较,WAZ和LAZ增长值的差异均有统计学意义(P<0.001);两两比较后发现,ΔZ3-e时间段体质量、身长的生长速度高于ΔZe-b,低于ΔZ6-3时间段,差异有统计学意义(P均<0.01)。见表2。
3 讨论
局部外用糖皮质激素是湿疹治疗的重要措施。然而国内外家长及患者均存在激素恐惧症。美国一项调查显示,72.5%的门诊湿疹患者对激素的使用存在担心,24%的患者未遵医嘱用药[8];北京的一项调查显示,60.47%的湿疹患者对外用激素存在担心甚至恐惧,30.23%的患者承认因为担心激素的不良反应而自行停用,导致湿疹的反复发作[9]。因此,在湿疹治疗过程中,使用激素会不会影响儿童体格生长已成为人们关注的问题,也是解决湿疹治疗依从性的关键。
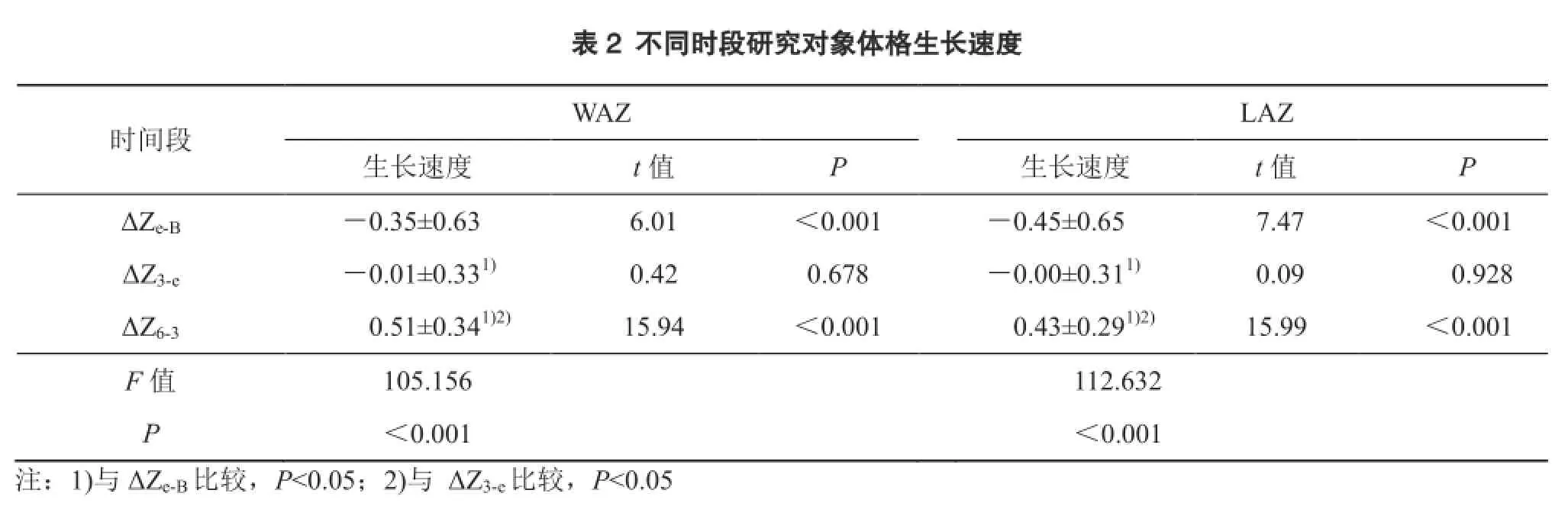
?
本研究发现,湿疹患儿出生时体质量及接受治疗后6个月后的体质量均高于WHO儿童生长标准,这一结果与国外相关研究结果一致[10]。瑞典一项对10 132名双胞胎的研究显示,湿疹的发病率随出生体质量增加而增加[10]。有meta分析显示,高出生体质量(> 4 000 g)为湿疹的危险因素 (OR=1.1,95% CI:1.02~1.17,P=0.01)[11]。因而可以推测宫内营养状态较好的婴儿生后可能更易罹患湿疹,故母孕期应合理营养,控制体质量增长,有助于减少婴儿高出生体质量,预防湿疹发生。同时,本研究显示湿疹患儿接受治疗后6个月WAZ亦高于WHO儿童生长标准,与meta分析显示超重、肥胖儿童的特应性皮炎发病率升高的结果一致[12]。然而,目前肥胖与湿疹之间的关系尚未完全明确,而相比于患湿疹后被动的治疗,推测可以尝试通过均衡饮食,防止超重,控制儿童的体质量来预防和治疗湿疹。
本研究还发现,初诊时及接受治疗后3个月时湿疹患儿身长均低于WHO儿童生长标准,提示随着湿疹持续时间的延长,对身长的影响可能大于对体质量的影响。部分学者认为,湿疹伴随的睡眠障碍、共病哮喘、饮食限制等问题致使儿童身高受损[13]。然而,从湿疹患儿的生长速度分析发现,从出生至初诊时间段内体质量、身长均呈减速生长,考虑在此阶段患儿病情逐渐加重,且未进行治疗,患儿因瘙痒导致睡眠问题,生活质量受影响,故生长速度减慢;初诊至接受治疗后3个月,及3个月至6个月时间段内患儿体质量、身长均较前呈现加速生长,即经过正规治疗后湿疹患儿生长速度逐渐上升。与相关文献报道的湿疹患儿若在儿童期体格生长受影响,可能为短暂、可逆的结果一致[14]。
由此可见,外用糖皮质激素治疗湿疹对患儿婴儿期体格生长并无影响。在临床工作中,需加强向家长进行相关知识的健康教育,以提高治疗依从性,减少复发。但本研究样本量较小,随访时间较短,且由于临床随访实际操作的困难未能使用特应性皮炎评分法(SCORAD)科学评估湿疹的严重程度。由于湿疹反复发作的特点未能及时得到患儿罹患湿疹、湿疹缓解的时间点的体格生长数据,因此所获结论尚需大样本、多时点的研究进一步证实。
[1] Asher MI, Montefort S, Björkstén B, et al. Worldwide time trends in the prevalence of symptoms of asthma, allergic rhinoconjunctivitis, and eczema in childhood: ISAAC Phases One and Three repeat multicountry cross-sectional surveys [J]. Lancet, 2006, 368(9537): 733-743.
[2] Pike MG, Chang CL, Atherton DJ, et al. Growth in atopic eczema: a controlled study by questionnaire [J]. Arch Dis Child, 1989, 64(11): 1566-1569.
[3] Lifschitz C. The impact of atopic dermatitis on quality of life [J]. Ann Nutr Metab, 2015, 66(Suppl 1): 34-40.
[4] 中华医学会皮肤性病学分会免疫学组.湿疹诊疗指南(2011年)[J].中华皮肤科杂志.20l1(1): 5-6.
[5] Eichenfield LF, Tom WL, Berger TG, et al. Guidelines of care for the management of atopic dermatitis: section 2. Management and treatment of atopic dermatitis with topical therapies [J]. J Am Acad Dermatol, 2014, 71(1): 116-132.
[6] 《中华儿科杂志》编辑委员会,中华医学会儿科分会儿童保健学组.婴幼儿喂养建议[J].中华儿科杂志,2009,47(6):504-507.
[7] WHO Multicentre Growth Reference Study Group. WHO Child Growth Standards based on length/height, weight and age [J].Acta Paediatr Suppl, 2006, 450: 76-85.
[8] Aubert-Wastiaux H, Moret L, Le Rhun A, et al. Topical corticosteroid phobia in atopic dermatitis: a study of its nature, origins and frequency[J]. Brit J Dermatol, 2011, 165(4): 808-814.
[9] 赵丽,李邻峰. 关于中国湿疹患者激素恐惧症的调查[C]. 2014全国中西医结合皮肤性病学术年会论文汇编,2014:1.
[10] Lundholm C, Ortqvist AK, Lichtenstein P, et al. Impaired fetal growth decreases the risk of childhood atopic eczema:a Swedish twin study[J]. Clin Exp Allergy, 2010, 40(7):1044-1053.
[11] Panduru M, Salavastru CM, Panduru NM, et al. Birth weight and atopic dermatitis: systematic review and meta-analyis[J]. Acta Dermatovener Croat, 2014, 22(2): 91-96.
[12] Zhang A, Silverberg JI. Association of atopic dermatitis with being overweight and obese: A systematic review and metaanalysis [J]. J Am Acad Dermatol, 2015, 72(4): 606-616.
[13] Park MK, Park KY, Li K, et al. The short stature in atopic dermatitis patients: are atopic children really small for their age?[J]. Ann Dermatol, 2013, 25(1): 23-27.
[14] Patel L, Clayton PE, Jenney ME, et al. Adult height in patients with childhood onset atopic dermatitis[J]. Arch Dis Child, 1997, 76(6): 505-508.
Investigation of physical growth in 115 infants with eczema
LIU Ying, XIAO Yizhu, HU Yan (Children’s Hospital of Chongqing Medical University, Chongqing 400014, China)
ObjectiveTo explore the physical growth in infants with eczema who treated with regular use of glucocorticoid.MethodsA total of 115 full-term infants newly diagnosed with eczema were included in this study and treated with topical glucocorticoids regularly. The severity of eczema was assessed and anthropometric indices were measured regularly.ResultsBoth weight for age (WAZ) and length for age (LAZ) at birth and 6-month-old were higher than those of World Health Organization (WHO) child growth standards. However, the LAZ at diagnosis and 3 months after treatment were lower than that of WHO child growth standards. The weight, length, and the growth rate from birth to the time of diagnosis were all lower than those of WHO child growth standards. While the growth rate after treatment for 3 to 6 months was higher than that of WHO child growth standards. The increases of WAZ and LAZ were signif i cantly different among three periods: at birth to diagnose, at diagnosis to 3 months after treatment, and 3 months to 6 months after treatment (P<0.001).ConclusionIn the early stage of eczema, the growth rate was decreased when the symptoms were not controlled. However, after treatment, the growth rate was increased. It is suggested that treatment of regular topical glucocorticoids has no adverse effects on growth of eczema infants, and also is benef i cial to the catch-up growth of infants.
eczema; infancy stage; physical growth
10.3969/j.issn.1000-3606.2017.01.001
2016-07-01)
(本文编辑:梁 华)
胡燕 电子信箱:hy420@126.com
