单纯低T4血症对孕妇妊娠结局及胎儿影响分析
2017-04-07王骞
王 骞
(内蒙古医科大学第一附属医院检验科,内蒙古 010059)
单纯低T4血症对孕妇妊娠结局及胎儿影响分析
王 骞
(内蒙古医科大学第一附属医院检验科,内蒙古 010059)
目的:研究妊娠期单纯低T4血症对孕妇妊娠结局及胎儿的影响。方法:256例妊娠期单纯低T4血症孕妇为低T4血症干预组,134例妊娠期单纯低T4血症孕妇为低T4血症未干预组,并以158例甲状腺激素检测正常孕妇为对照组,比较三组孕妇妊娠结局以及新生儿情况。结果:三组妊娠糖尿病及胎儿窘迫发生率存在统计学差异,低T4血症未干预组妊娠糖尿病(23.88%)及胎儿窘迫发生率(20.90%)高于低T4血症干预组及对照组,低T4血症干预组及对照组妊娠糖尿病及胎儿窘迫发生率无统计学差异;三组妊娠高血压疾病、胎盘早剥、早产儿、低体重儿发生率无统计学差异;不同时间干预低T4血症患者妊娠并发症的发生情况及新生儿情况比较,妊娠早期妊娠糖尿病(0)及胎儿窘迫发生率(0)低于妊娠中期、妊娠晚期;三组妊娠高血压疾病、胎盘早剥、早产儿、低体重儿发生率无统计学差异。结论:低水平T4与妊娠糖尿病及胎儿窘迫妊娠并发症的发生密切相关,在妊娠早期对单纯低T4血症进行干预对预防妊娠糖尿病及胎儿窘迫的发生有良好的临床价值。
妊娠中晚期;低T4血症;妊娠结局;甲状腺激素
甲状腺激素为维持生长发育的重要激素,现代医学对于妊娠期甲状腺功能减退对母婴危害性已较为明确。妊娠期甲减可大幅增加孕妇流产、早产以及妊娠高血压等不良妊娠结局发生的风险率,并对子代的神经发育存在不良的影响[1-3]。积极干预妊娠期甲状腺功能减退可有效的降低不良妊娠结局发生,有效的提高人口素质[4]。但临床对于单纯低T4血症孕妇是否需要干预尚存在争议[5]。甲状腺激素受雌激素及绒毛膜促性腺激素的影响,在妊娠期波动较大,有研究显示[6]:游离甲状腺素(FT4)浓度峰值出现在8-12周,然后持续降低,20周恢复非妊娠水平,总甲状腺素(TT4)在整个妊娠中晚期则相对稳定,峰值出现在第10周后持续至分娩。本研究回顾性分析我院建档跟踪的390例妊娠期单纯低T4血症孕妇临床资料,旨在探讨妊娠期单纯低T4血症对孕妇妊娠结局及胎儿的影响。
1 资料与方法
1.1 一般资料及分组 收集2013年1月~2016年1月我院妇产科建档跟踪的195例妊娠期单纯低T4血症孕妇为研究对象,其中256例单纯低T4血症孕妇接受临床干预治疗(补充左旋甲状腺素钠片L-T4)设为低T4血症干预组,年龄21岁-42岁,平均(31.6±3.9)岁,妊娠早期(1周-12周)80例,妊娠中期(13周-27周)92例,妊娠晚期(27周后)84例;134例单纯低T4血症孕妇为低T4血症未干预组,年龄23岁-41岁,平均(31.9 ±4.2)岁,妊娠早期(1周-12周)38例,妊娠中期42例,妊娠晚期54例;另选择同期158例甲状腺激素检测正常妊娠妇女为对照组,年龄21岁-40岁,平均(31.2± 3.8)岁,妊娠早期(1周-12周)54例,妊娠中期48例,妊娠晚期56例;三组年龄、妊娠早中晚期构成无统计学差异(P>0.05)具有可比性,该研究经医院医学伦理会讨论通过,所有研究对象均签署知情同意书,享有知情权。
1.2 诊断及纳入标准 单纯低T4血症的诊断参考2012年中华医学会内分泌学分会及围产医学分会颁布的妊娠和产后甲状腺疾病诊治指南[7],研究对象均为单胎妊娠,查体未触及甲状腺肿,既往无甲状腺疾病史,无自身免疫性疾病。
1.3 实验设计 195例妊娠期单纯低T4血症孕妇根据患者意愿进行左旋甲状腺素钠片L-T4干预治疗,其中128例接受临床干预,并根据甲状腺激素的监测情况调节干预方案,所有研究对象清晨空腹取血,化学发光法检测TT4、FT4、TSH。全自动化学发光仪为COBAS6000,使用罗氏公司实际。比较低T4血症干预组、低T4血症未干预组及对照组三组妊娠并发症的发生情况及新生儿情况,研究低T4血症对孕妇妊娠结局及胎儿的影响;比较低T4血症干预组,妊娠早期、中期及晚期孕妇整个孕程妊娠并发症(妊娠高血压疾病、妊娠糖尿病、胎盘早剥)及胎儿的情况(早产儿、低体重儿、胎儿窘迫),研究不同临床干预的时间对低T4血症妊娠结局及胎儿的影响。
1.4 统计学处理 研究数据的处理采用统计学软件SPSS19.0进行,率、百分比比较采用卡方检验,以P<0.05为有统计学意义。
2 结果
2.1 低T4血症干预组、低T4血症未干预组及对照组三组妊娠并发症的发生情况及新生儿情况 低T4血症干预组、低T4血症未干预组及对照组三组妊娠并发症的发生情况及新生儿情况经卡方检验分析比较,三组妊娠糖尿病及胎儿窘迫发生率存在统计学差异(P<0.05),低T4血症未干预组妊娠糖尿病及胎儿窘迫发生率高于低T4血症干预组及对照组,低T4血症干预组及对照组妊娠糖尿病及胎儿窘迫发生率无统计学差异(P>0.05);三组妊娠高血压疾病、胎盘早剥、早产儿、低体重儿发生率无统计学差异(P>0.05)。
2.2 不同时间干预低T4血症患者妊娠并发症的发生情况及新生儿情况 不同时间干预低T4血症患者妊娠并发症的发生情况及新生儿情况经卡方检验分析比较,三组妊娠糖尿病及胎儿窘迫发生率存在统计学差异(P<0.05),妊娠中期、妊娠晚期妊娠糖尿病及胎儿窘迫发生率高于妊娠早期;三组妊娠高血压疾病、胎盘早剥、早产儿、低体重儿发生率无统计学差异(P>0.05)。
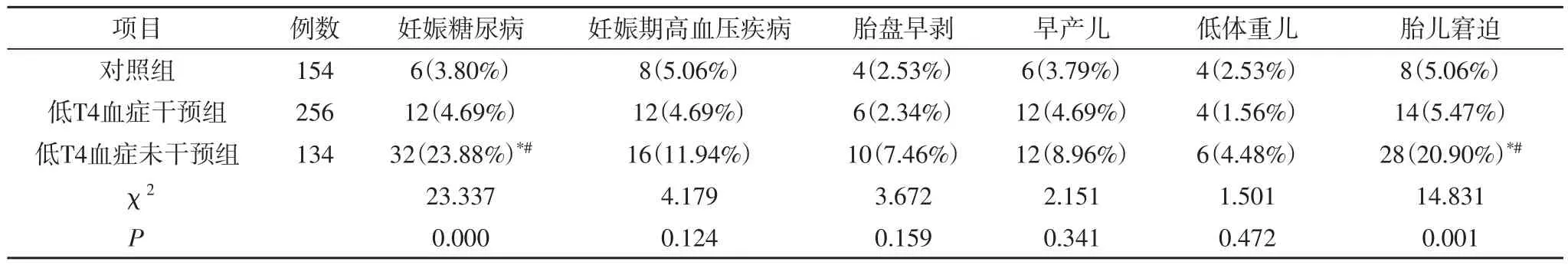
表1 低T4血症干预组、低T4血症未干预组及对照组三组妊娠并发症的发生情况及新生儿情况(n,%)
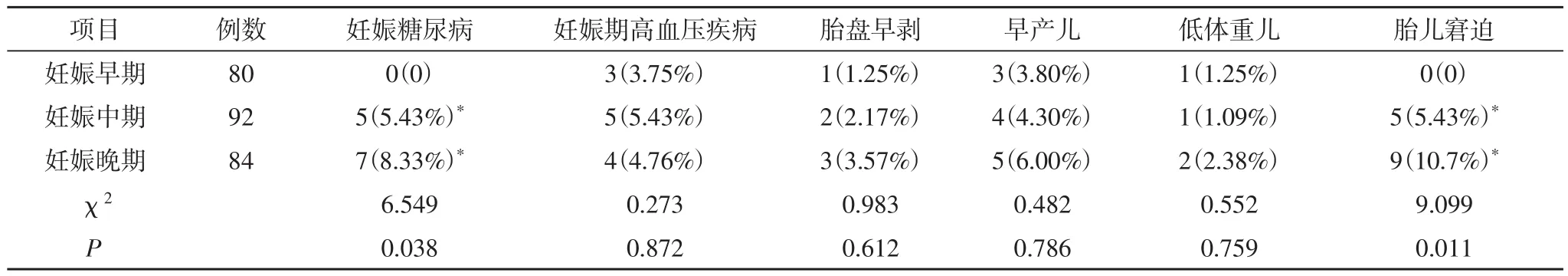
表2 不同时间干预低T4血症患者妊娠并发症的发生情况及新生儿情况(n,%)
3 讨论
机体甲状腺激素水平受下丘脑-垂体-甲状腺轴系统调控,在妊娠这一特殊的生理期,甲状腺激素结合球蛋白、人绒毛膜促性腺激素(hCG)、胎盘Ⅲ型脱碘酶活性的变化及肾对碘的清除率均影响甲状腺激素的变化。有统计数据显示[8]:我国妊娠妇女甲状腺功能减退的发生率将近1%-2%左右,而亚临床甲减发病率高达2%-5%,甲减对妊娠母婴的危害临床已较为明确,多项研究显示[9-11]:甲减孕妇的胎盘早剥、妊娠高血压疾病、妊娠糖尿病、胎盘早剥以及胎儿窘迫等妊娠并发症的发生率远高于正常妊娠女性相关疾病的发生率。甲减在妊娠期造成的危害性远高于甲亢。对于甲减造成的危害临床已引起足够的重视。妊娠妇女的甲状腺功能筛查在发达地区已成为孕检的常规项目[12]。但对于亚临床甲减以及单纯低T4血症于母婴的危害性临床尚存在不同的意见,尤其单纯低T4血症临床是否需要干预以及什么时间段干预尚存在争议性[13-14]。
单纯低T4血症于孕期女性较为常见,妊娠初期因人绒毛膜促性腺激素的大幅升高而反馈性抑制TSH的分泌,随着妊娠进程,HCG降低至稳定水平继而TSH恢复性升高并通过下丘脑-垂体-甲状腺轴负反馈抑制FT4、TT4的分泌,本研究人群均TSH正常范围,单纯FT4、TT4偏低,研究数据显示:单纯低T4血症未干预组妊娠糖尿病及胎儿窘迫发生率高于低T4血症干预组及对照组,差异有统计学意义。数据说明妊娠糖尿病及胎儿窘迫与低水平FT4、TT4的有关。FT4、TT4与机体的能量代谢密切相关,有研究显示[15-16]:FT4、TT4可增强肝脏的糖异生,促进胰高血糖素、肾上腺素、皮质醇及生长激素的生糖作用,FT4、TT4与糖耐量受损程度相关,FT4、TT4的降低可造成胰岛素抵抗程度加剧。研究中单纯低T4血症干预组T4纠正后妊娠糖尿病及胎儿窘迫发生率出现降低。数据说明对单纯T4血症进行合理干预可预防妊娠糖尿病及胎儿窘迫的发生。
本研究对部分单纯T4血症进行了左旋甲状腺素钠片L-T4干预,不同时间干预低T4血症患者妊娠并发症的发生情况及新生儿情况显示:妊娠早期妊娠糖尿病及胎儿窘迫发生率低于妊娠中期、妊娠晚期。研究数据说明妊娠早期干预效果较好。胎儿甲状腺激素12周前均依赖于母体供给,12周后胎儿甲状腺开始分泌甲状腺激素,而甲状腺激素调节中枢约在18-20周建立,有学者认为对于妊娠期甲状腺激素不足患者的干预应在12周前,有研究显示[17]:在4-6周行甲状腺激素干预甲低患者后代智力评分高于12-14周行甲状腺激素干预甲低患者。而在我们的研究中显示:妊娠早期行左旋甲状腺素钠片L-T4干预的单纯低T4孕妇妊娠糖尿病及胎儿窘迫发生率与妊娠中后期单纯低T4患者有统计学差异,效果较好。
综上所述,单纯低T4血症在妊娠妇女较为常见,低水平T4与妊娠糖尿病及胎儿窘迫妊娠并发症的发生密切相关,在妊娠早期对单纯低T4血症进行干预对预防妊娠糖尿病及胎儿窘迫的发生有良好的临床价值。
[1] 忠艳, 滕卫平. 倡导妊娠期甲状腺疾病筛查, 保护后代智力发育[J].中华内分泌代谢杂志, 2010, 26(11): 913.
[2] 蒋怡雅, 吴艺捷, 徐艳红, 等. 妊娠中晚期孕妇甲状腺功能异常和自身抗体筛查的究[J]. 中华内分泌代谢杂志, 2011, 27(10): 816
[3] Li Y, Shan Z, Teng W, et al. Abnormalities of maternal thyroid function during pregnancy affect neuropsychologi-cal development of their children at 25-30 months[J]. Clin Endocrinol(Oxf), 2010, 72(6): 825
[4] Horacek J, Spitalnikova S, Dlabalova B, et al. Universal screening detects two-times more thyroid disorders in early pregnancy than targeted high-risk case finding[J]. Endocrinol, 2010, 163(4): 645.
[5] 陈敦金, 何玉甜 . 妊娠合并甲状腺疾病[J]. 中国实用妇科与产科杂志, 2013, 29(6): 403-405.
[6] 汤浩, 刘洪兴 . 妊娠合并甲状腺功能减退对妊娠及胎儿的影响[J].中国妇幼保健, 2011, 8(26): 3867-3869.
[7] 中华医学会内分泌学分会, 中华医学会围产医学分会. 妊娠和产后甲状腺疾病诊治指南[J]. 中华内分泌代谢杂志, 2012, 28(2): 354-371.
[8] 王晓兰, 李艳, 马孝甜, 等 . 孕前及孕期妇女甲状腺功能减退筛查的临床分析[J]. 中国优生与遗传杂志, 2012, 20(2): 73-76.
[9] Wang S, Teng WP, Li JX, et al. Effects of maternal subclinical hypothyroidism on obstetrical outcomes during early pregnancy[J]. J Endocrinol Invest, 2012, 35(3): 322 -325.
[10] 蒋芳, 高劲松, 马良坤, 等 妊娠合并甲状腺功能减退症规范激素替代治疗后的妊娠结局 [J]. 生殖医学杂志, 2013, 22(11): 836-840.
[11] 郑仁东, 刘超. 妊娠期低甲状腺素血症的新认识[J]. 国际内分泌代谢杂志, 2013, 33(5): 302-304.
[12] 陈敦金, 何玉甜. 甲状腺自身抗体与妊娠结局的关系[J]. 中国实用妇科与产科杂志, 2013, 29(6): 403-406.
[13] 戴维, 江咏梅. 妊娠期甲状腺功能筛查指标的参考值建立及方法学研究现状[J]. 中华检验医学杂志, 2013, 36(1): 10 -13.
[14] 刘赛, 张弛, 李华珠. 妊娠晚期亚临床甲减及TPO-Ab对妊娠结局的影响[J]. 湖南师范大学学报(医学版), 2013, 10(2): 23-25.
[15] 王燕. TSH标准诊断的妊娠早期亚甲减及TPO-Ab阳性对妊娠的影响研究[J]. 湖南师范大学学报(医学版), 2016, 13(4): 74-77.
[16] Mestman JH. Hyperthyroidism in pregnancy[J]. Curr Opin Endocrinol Diabetes Obes, 2012, 19(5): 394-401.
[17] Groot LD, Abalovich M, Alexander EK, et al. Management of thyroid dysfunction during pregnancy and postpartum: an endocrinesociety clinical practice guideline[J]. J Clin Endocrinol Metab, 2012, 97(8): 2543-2565.
Analysis of the effect of low T4 on pregnancy outcome and fetus in pregnant women
Wang Qian
(Department of clinical laboratory, the First Affiliated Hospital of Medical University, Inner Mongolia 010059, China)
Objective To study the effect of pregnancy outcome and fetus in pregnant women with simple low T4 syndrome during pregnancy. Methods 256 cases of pregnancy in pregnant women is simple low T4 low T4 in the intervention group, 134 cases of pregnancy with low T4 level of pregnant women is low T4 in the untreated group, and the detection of thyroid hormonein 158 cases of normal pregnant women as control group, neonatal outcome and compared three groups of pregnant women during pregnancy. Results The results of three groups of gestational diabetes and fetal distress rate had statistical difference, low T4 in the non intervention group of gestational diabettes(23.88%)and the incidence of fetal distress(20.90%)was higher than that of low T4 in the intervention group and control group, low T4 in the intervention group and control group pregnancy diabetes and fetal distress rate statistical difference; the three groups of pregnant hypertension, placental abruption, premature birth and low birth weight infants there was no significant difference; different intervention time low T4 incidence and neonatal condition of pregnancy complications in patients with early pregnancy, gestational diabetes mellitus(0)and the incidence of fetal distress(less than 0)mid pregnancy and late pregnancy; three groups of pregnant hypertension, placental abruption, premature birth and low birth weight infants there was no significant difference. Conclusion the low level of T4 is closely related with diabetes and fetal distress in pregnancy pregnancy complications in early pregnancy of pure low T4 in the intervention on the prevention of gestational diabetes and the occurrence of fetal distress has good clinical value.
late pregnancy; low T4 syndrome; pregnancy outcome; thyroid hormone
R714.256
A
1673-016X(2017)01-0153-04
2016-10-30
王骞,E-mail:xiahuaqinvv@163.com
