成人胰母细胞瘤1例报道并文献复习
2017-04-03刘晓航周良平彭卫军
刘 伟,刘晓航,周良平,彭卫军
复旦大学附属肿瘤医院放射诊断科,复旦大学上海市影像医学研究所,复旦大学上海医学院肿瘤学系,上海200032
资料
患者,男性,23岁。2016年5月于外院检查发现腹部包块,无其他症状。实验室检查发现甲胎蛋白(alpha fetal protein,AFP)为3 630 ng/mL。患病以来精神可,胃纳可,睡眠可,两便无殊,体质量未见明显减轻。
影像学表现:上腹部见巨大类椭圆形肿块影,密度不均,强化不均,与胰腺、胃窦、肝左叶关系密切,边界尚清,最大径约110 mm(图1~3)。

图 1 成人胰母细胞瘤CT平扫影像学表现
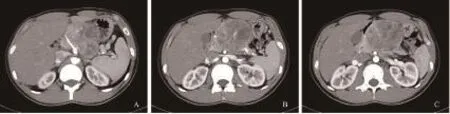
图 2 成人胰母细胞瘤MRI动脉期影像学表现

图 3 成人胰母细胞瘤MRI静脉期影像学表现
影像学诊断思路:肿块体积较大,且同时毗邻胃壁、肝左叶及胰腺,故定位有一定困难。但胰腺后移,胰体结构破坏较明显,局部可见杯口征,且肿瘤向后累及脾动脉及肝总动脉,因而源于胰腺的可能性最大。
定性方面,肿瘤平扫呈低密度,增强可见早期内部不均匀强化,并可见肿瘤血管,边缘见较明显的分叶,向后包绕脾动脉及肝总动脉,因此倾向于恶性肿瘤。胰腺常见的恶性肿瘤中,导管腺癌常有远端胰体的萎缩和胰管扩张,且常见淋巴结转移,伴糖类抗原199 (carbohydrate antigen 199,CA-199)明显升高,可首先排除。胰腺神经内分泌肿瘤强化程度比本病例高,也可排除。仅就影像学表现而言,本病例主要与胰腺腺泡样细胞癌(pancreatic acinar cell carcinoma,PACC)、神经母细胞瘤(neuroblastoma,NB)及胰腺实性假乳头状瘤(solid-pseudopapillary neoplasm of the pancreas,SPNP)等鉴别(详见以下描述)。结合患者肿瘤指标及相对年轻,应考虑到相关的生殖源性肿瘤或某种组织起源的母细胞瘤,如内胚窦癌等。
手术及病理结果:患者于2016年6月13日于复旦大学附属肿瘤医院行胰尾切除术+脾脏切除+腹膜后淋巴结清扫+胰腺修补术。胰腺大小约13 cm×8 cm×5 cm,距切缘0.9 cm处见一实性占位,大小约12.5 cm×6 cm×5 cm,切面灰白呈多结节状,似有包膜,脉管内癌栓(+)。切片可见腺样细胞、腺管样细胞,并可见巢状肿瘤细胞构成的鳞状小体。免疫组化显示瘤细胞:AE1/AE3 (+),B-Catenin (膜+),BCL-6-OPT (-),CD56 (灶+),CD99 (膜+),CGA (-),SSTR2 (-),Syn (部分+),Trypsin (+),Chymotrypsin (+),Ki-67 (+30%~40%)。结合大体标本、切片、免疫组化,符合胰母细胞瘤(pancreatoblastoma,PB)诊断。
讨论
胰母细胞瘤是一种罕见的胰腺恶性上皮性肿瘤,为儿童胰腺肿瘤主要类型之一,约占25%[1-2]。流行病学资料显示,胰母细胞瘤多见于10岁以下儿童,成人极少发病,发病性别无明显差别,也有文献报道认为男性发病略多于女性[3]。国内外已报道的病例显示,该病以亚洲人群居多。Becker于1957年首次报道本病,Horie等于1977年发现其在组织学上与胚胎胰腺第8周的组织类似,故而将其命名为胰母细胞瘤[4-5]。第1例成人胰母细胞瘤报道于1986年[6],迄今为止,国内外文献报道200余例,其中成人35例左右[3]。胰母细胞瘤的临床表现无特异性,多为体检时发现,或因腹痛、腹部局部膨隆、黄疸、体质量减轻、恶心、胃肠道出血等症状就诊,其临床症状主要与肿块所侵犯的相关部位有关,其中以腹痛、腹部肿块较常见。发现时肿块体积往往较大,瘤径平均约8 cm,甚至可达20 cm。胰母细胞瘤生长缓慢,可发生于胰腺各部位,但以胰腺头部较常见[3],也有文献报道以体尾部多见[7]。异位胰母细胞瘤极少,Yang等[8]于2010年报道了1例来源于肠系膜的胰母细胞瘤。儿童病例中,实验室检查发现30%~50%患者有肿瘤标记[主要为AFP、癌胚抗原 (carcinoembryonic antigen,CEA)]升高[9]。有研究表明,对于AFP 升高的儿童病例,AFP在诊疗和随访过程中可作为一个较好的肿瘤监测指标[10]。有学者认为AFP水平与肿瘤大小呈正相关,肿瘤大小在5 cm以内AFP多在正常范围之内,5~10 cm者AFP轻中度升高,10 cm以上者AFP重度升高[11]。本例患者肿瘤最大径12 cm,AFP为3 630 ng/mL,与此相符。胰母细胞瘤生物学行为差异较大,约1/3的病例发生远处转移,尤其是肝脏转移,其次为肺及局部淋巴结转移,全身播散转移较罕见[12]。极少数患者可合并Beckwith-Wiedemann综合征[13]、Cushing综合征[14],具体原因需进一步研究。
成人胰母细胞瘤与儿童胰母细胞瘤在影像学上并没有明显区别。在超声图像上主要表现为胰腺区探及实质性肿块,内部回声不均,并见有血流信号。在CT图像上主要表现为单发、体积巨大的类圆形或分叶状肿块,多数因有包膜而边界清晰,呈实性或囊实性,可伴散在或聚集的钙化。在MRI上主要表现为T1WI呈低至中等信号,与脾脏信号接近,T2WI呈稍高或高信号,若肿瘤合并出血则信号混杂。MRI有利于肿瘤包膜的显示,包膜在T1WI为中等信号,T2WI为低信号。肿块除侵袭包绕周围血管,还会挤压推移部分周围组织,位于胰头部时可见胆总管及肝内胆管扩张现象。增强扫描后,CT及MRI上分隔呈不均匀轻中度强化,包膜快速强化,且廓清较慢,中心部位多因血供不足出现坏死而没有强化。本例CT表现与此相符。有时影像学上也可发现肝脏、血道或淋巴结等转移[8,15]。
胰母细胞瘤的诊断主要依据病理。病理主要表现:上皮成分细胞丰富,被纤维间隔成边界清楚的上皮细胞岛,低倍镜下呈现“地图状”外观,鳞状小体和含有酶原颗粒的细胞结构是其特征之一;瘤细胞由多源性胰腺细胞组成,同时表现为腺样、腺管样及内分泌样分化。在免疫组化方面,角蛋白(包括CK8、18、19)表达阳性,还有AFP、CEA、EMA、Syn、DUPAN-2、B72.3、PAS等阳性,这些在一定程度上支持胰母细胞瘤的诊断[3,16]。有文献报道,临床上不推荐术前采用针刺活检来确诊胰母细胞瘤[3],可能是因为针刺活检的范围较小,很有可能取不到合理的肿瘤部位,无法展现胰母细胞瘤细胞的多样化而影响诊断。
复习相关文献[1,15,17],结合本例,胰母细胞瘤在影像学上主要需与以下疾病进行鉴别。① PACC:多发于中老年男性,偶发于儿童,无特异性肿瘤标记,临床症状轻[17-18]。影像学上,PACC多为边界清、有完整包膜的胰腺较大肿块(最大径可达10 cm),可有漩涡状、裂隙状坏死(坏死是其特征之一,即使肿瘤较小也会出现),常不伴有胰、胆管扩张。TIWI上表现为低信号,T2WI上表示为混杂高信号。其强化方式有富血供和乏血供两种,乏血供PACC更倾向于不均质性,坏死较多见,且更易侵犯邻近器官。与胰母细胞瘤相比,PACC以中老年多见,无明显相关肿瘤标记,钙化罕见,有特征性坏死。② NB:多见于10岁以下儿童,为类圆形或分叶状实性肿块,内部不均匀。腹部NB多起源于肾上腺,生长较快,发现时多较大,因与胰腺紧密相连而需与胰母细胞瘤鉴别。超声上肿块多为实质性、中等偏强回声,内部由密集细小光点组成,CT 上为不均匀、低密度为主肿块,T1Wl 多为不均匀低信号,T2Wl为等高信号,增强扫描见不均匀明显强化,包膜显示清晰,强化明显。瘤体内可见砂砾状、团块状钙化,较胰母细胞瘤钙化更多见,此为NB较为特征性的改变。肿块虽有包膜,但常侵犯邻近器官而表现为于肝、肾交界面模糊。③ SPNP[19]:多见于青年女性,是以囊实性为主的类圆形低密度肿块,内无明显分隔,偶有边缘钙化,边界清楚有明显包膜。增强扫描实性区多呈渐进性强化,包膜快速强化。肿块多较大,但只推移周围血管而不包绕周围血管,胰管、胆管也不扩张。SPNP出血灶囊变时与胰母细胞瘤难以鉴别。SPNP通常为良性,偶呈恶性,不易发生转移,且钙化主要分布在病灶周围,这与胰母细胞瘤不同,且性别与年龄有一定的鉴别意义。此外,有时胰母细胞瘤还需与非霍奇金淋巴瘤、畸胎瘤、肾母细胞瘤等鉴别。
对于本例来说,肿瘤紧邻肝左叶,且AFP明显升高,也应考虑到外生性肝癌的可能,但本例病变对胰腺结构破坏较大且累及脾血管,故肝癌的可能性相对较低。有一类比较罕见的肝样腺癌,可同时有以上影像学表现及AFP升高,且可发生于包括胰腺在内的各种器官及腹腔内,本病例其实并不能完全排除这一可能。
胰母细胞瘤是具有治愈潜能的肿瘤,其治疗方法主要以手术为主,术后行阿霉素和铂类药物辅助化疗可能会提高疗效,儿童的预后比成人好。对于不可手术或有转移的患者,以化疗为主,亦可用放疗进行姑息性治疗[20]。有报道认为,自体干细胞移植或许可成为干预晚期或复发胰母细胞瘤的一种手段[21]。也有报道认为,联合使用长春瑞滨和环磷酰胺对复发病例有较好的姑息治疗作用[22]。
综上,胰母细胞瘤是一种好发于10岁以下儿童,偶发于成人的恶性肿瘤,明确诊断依赖病理。若影像学上表现为胰腺起源的囊实性巨大肿块,轻中度强化,另有血清AFP或CEA明显升高,则提示可能为胰母细胞瘤。其主要治疗方法以手术为主,辅以化疗。对于不可手术的胰母细胞瘤,目前尚无统一的治疗标准。
[1] A R G O N A, C E L I K A, O N I Z H, e t a l.Pancreatoblastoma, a rare childhood tumor: a case report[J]. Turk Patoloji Derg, 2014, 30(1): 1-5.
[2] LEE Y J, HAH J O. Long-term survival of pancreatoblastoma in children [J]. J Pediatr Hematol Oncol, 2007, 29(12): 845-847.
[3] OMIYALE A O. Clinicopathological review of pancreatoblastoma in adults [J]. Gland Surg, 2015, 4(4):322-328.
[4] BECKER W F. Pancreatoduodenectomy for carcinoma of the pancreas in an infant: report of a case [J]. Ann Surg,1957, 145(6): 864-870.
[5] HORIE A, YANO Y, KOTOO Y, et al. Morphogenesis of pancreatoblastoma, infantile carcinoma of the pancreas:report of two cases [J]. Cancer, 1977, 39(1): 247-254.
[6] PALOSAARI D, CLAYTON F, SEAMAN J.Pancreatoblastoma in an adult [J]. Arch Pathol Lab Med,1986, 110(7): 650-652.
[7] 汤 静, 李晓明, 王 海, 等. 儿童胰腺母细胞瘤的CT诊断及鉴别诊断 [J]. 医学临床研究, 2015, 21(10):1943-1945.
[8] YANG X, WANG X. Imaging findings of pancreatoblastoma in 4 children including a case of ectopic pancreatoblastoma [J]. Pediatr Radiol, 2010, 40(10):1609-1614.
[9] CAVALLINI A, FALCONI M, BORTESI L, et al.Pancreatoblastoma in adults: a review of the literature [J].Pancreatology, 2009, 9(1-2): 73-80.
[10] ZHANG A, TANG J Y, WANG S, et al. Report of 14 cases with pancreatoblastoma [J]. Zhonghua Er Ke Za Zhi,2016, 54(1): 47-51.
[11] 苏 刚. 胰腺母细胞瘤诊治进展 [J]. 中国小儿血液与肿瘤杂志, 2014, 15(4): 215-219.
[12] 韩少良, 姬社青, 王海鹏, 等. 成人胰母细胞瘤的诊断与治疗(附一例报道与近20年国内文献分析) [J]. 中华肝胆外科杂志, 2006, 12(2): 116-118.
[13] SORRENTINO S, CONTE M, NOZZA P, et al.Simultaneous occurrence of pancreatoblastoma and neuroblastoma in a newborn with Beckwith-Wiedemann syndrome [J]. J Pediatr Hematol Oncol, 2010, 32(5):e207-e209.
[14] QURESHI S S, BHAGAT M, KURKURE P A, et al. Ectopic Cushing syndrome secondary to recurrent pancreatoblastoma in a child: Lessons learnt [J]. J Cancer Res Ther, 2015, 11(4): 1027.
[15] ROSEBROOK J L, GLICKMAN J N, MORTELE K J.Pancreatoblastoma in an adult woman: sonography, CT,and dynamic gadolinium-enhanced MRI features [J].AJR, 2005, 184(3 Suppl): 78-81.
[16] 田玉旺, 张立英, 许春伟. 胰母细胞瘤临床病理特征分析 [J]. 实用癌症杂志, 2015, 30(11): 1713-1716.
[17] TIAN L, LV X F, DONG J, et al. Clinical features and CT/MRI findings of pancreatic acinar cell carcinoma [J].Int J Clin Exp Med, 2015, 8(9): 14846-14854.
[18] 许舒航, 杨秋霞, 吕衍春, 等. 胰腺腺泡细胞癌的CT、MRI表现特征 [J]. 中华放射学杂志, 2015, 49(11): 445-448.
[19] 林洪平, 姚海泉, 张 涛, 等. 胰母细胞瘤CT检查1例报告并文献复习 [J]. 中国误诊学杂志, 2010, 10(24):5803-5805.
[20] D E F A C H E L L E S A S, R O C O U R T N,BRANCHEREAU S, et al. Pancreatoblastoma in children: diagnosis and therapeutic management [J]. Bull Cancer, 2012, 99(7-8): 793-799.
[21] HAMIDIEH A A, JALILI M, KHOJASTEH O, et al.Autologous stem cell transplantation as treatment modality in a patient with relapsed pancreatoblastoma [J]. Pediatr Blood Cancer, 2010, 55(3): 573-576.
[22] DHAMNE C, HERZOG C E. Response of relapsed pancreatoblastoma to a combination of vinorelbine and oral cyclophosphamide [J]. J Pediatr Hematol Oncol,2015, 37(6): e378-e380.
