原发性十二指肠恶性肿瘤的诊治及预后因素分析
2017-03-23陈斌戴正宽王春华王小农何晓
陈斌,戴正宽,王春华,王小农,何晓
(1. 赣南医学院第一附属医院 肝胆外科,江西 赣州 341000;2. 赣南医学院基础学院,江西 赣州 341000)
原发性十二指肠恶性肿瘤(primary duodenal malignant tumor,PDMT)发病率低,临床症状、体征无特征性,早期诊断困难,易误诊、漏诊[1-2]。笔者收集2008年1月—2015年12月在我院行手术治疗的原发性十二指肠恶性肿瘤88例患者的临床资料,分析其外科治疗的效果及预后影响因素,以提高原发性十二指肠恶性肿瘤的诊治水平。
1 资料与方法
1.1 一般资料
本组88例原发性十二指肠恶性肿瘤均经术后病理证实,其中男52例,女36例;年龄34~72岁,中位年龄53岁;肿瘤位于球部5例,降部69例,水平部9例,升部5例。以十二指肠乳头为界,分为乳头上部肿瘤、乳头周围肿瘤及乳头下部肿瘤,其中十二指肠乳头周围肿瘤最常见[3]。本组十二指肠乳头上部8例,乳头周围62例,乳头下部18例。本组临床首发症状表现为腹痛或上腹部不适38例(43.18%),黄疸32例(36.36%),腹胀呕吐10例(11.36%),消化道出血5例(5.68%),腹部肿物3例(3.41%)。
1.2 影像学及内窥镜检查
79例行纤维十二指肠镜检查,66例诊断为十二指肠肿瘤,诊断正确率为83.54%(66/79)。25例行十二指肠低张造影,20例诊断十二指肠肿瘤,诊断正确率为80.00%(20/25)。88例均行腹部增强CT检查,42例诊断为十二指肠肿瘤,诊断正确率为47.72%(42/88)。行B超检查36例,11例诊断为十二指肠肿瘤,诊断正确率为30.56%(11/36)。本组术前诊断正确率80.68%(71/88),误诊率19.32%(17/88)。误诊为胰头癌6例,胆总管下端癌5例,腹腔肿物5例,胃癌1例。
1.3 手术方式
88例患者均行手术治疗。5例十二指肠球部肿瘤行胃大部分切除术并十二指肠球部肿瘤切除术,1例合并左肝转移瘤,直径2.8 cm,术中I期切除。69例十二指肠降部肿瘤中57例行胰十二指肠切除术,4例行胃空肠吻合术,6例行胃空肠吻合术并胆肠吻合术,2例行十二指肠空肠吻合术。9例十二指肠水平部肿瘤,3例行胰十二指肠切除术,4例行十二指肠节段切除术,2例行胃空肠吻合术。5例十二指肠升部肿瘤,4例行十二指肠阶段切除术,1例行胃空肠吻合术。全组患者中有31例术后接受以5-氟尿嘧啶为主的化疗。
1.4 术后随访
均釆用电话随访及病案系统查询再次住院信息等方式。患者间隔3~12个月进行定期复查,随访时间6个月至8年,随访期间行体格检查、胸片、腹部B超、胃镜,必要时予增强CT 或MRI 检查。
1.5 统计学处理
采用统计软件SPSS 16.0进行统计,采用Kaplan-Meier法计算各组生存率,Log-rank法进行显著性检验,Cox模型进行多变量分析。P<0.05为差异有统计学意义。
2 结 果
2.1 病理结果
88例十二指肠恶性肿瘤患者,腺癌56例,恶性间质瘤20例,类癌6例,其他肿瘤6例。肿瘤分化程度:高分化34例(38.63%),中分化28例(31.82%),低分化19例(21.59%),未分化7例(7.95%)。癌浸润深度:侵及黏膜和黏膜下层8例(9.09%),侵及肌层16例(18.18%),侵及浆膜层28例(31.82%),侵及浆膜外与周围组织浸润36例(40.91%)。伴有肿瘤周围淋巴结转移者38例(43.18%)。6例出现远处转移,其中2例肝转移,4例腹腔广泛转移。
2.2 手术并发症
60例行胰十二指肠切除术患者,7例术后出现胰液漏,5例出现胆汁漏,经漏区充分引流,使用生长抑素等治疗后痊愈;胃排空障碍2例,经禁食、胃肠减压、使用生长抑素、营养支持治疗,治愈;切口感染8例,经换药处理,痊愈[4-5]。8例十二指肠阶段性切除术患者,2例患者术后出现吻合口梗阻,考虑为吻合口水肿,经禁食、胃肠减压保守治疗3周后痊愈。88例患者均痊愈出院。
2.3 随访
88例患者随访6~96个月。本组病例术后总的1、3、5年累积生存率分别为82.34%、54.79%、28.98%,其生存曲线见图1。胰十二指肠切除术后的1、3、5年累积生存率分别为100%、68.12%、42.04%。十二指肠节段性切除术后1、3、5年累积生存率分别为100%、61.96%、0。短路手术后患者生存时间均为6~12个月。胰十二指肠切除术与十二指肠节段性切除术后生存率差异无统计学意义(P>0.05),但这两种手术方式术后生存率均明显高于姑息性短路手术(均P<0.05)。20例十二指肠间质瘤患者1、3、5年生存率为95%、85%、70%。56例十二直肠腺癌患者总体l、3、5年累积生存率分别为82.6%、56.7%、30.1%。十二指肠间质瘤患者l、3、5年生存率明显高于十二指肠腺癌患者(χ2=7.237,P=0.007)(图2)。
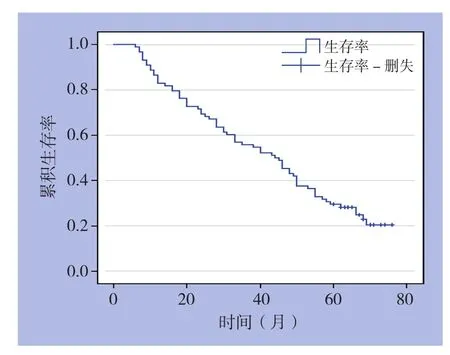
图1 88例原发性十二指肠恶性肿瘤患者的生存曲线Figure 1 Survival curve of the 88 patients with primary malignant duodenal tumors
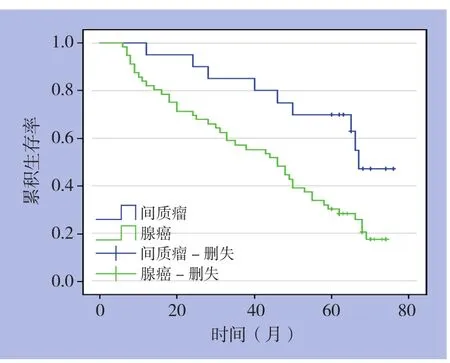
图2 十二指肠腺癌和十二指肠恶性间质瘤患者的生存曲线比较Figure 2 Comparison of the survival curves between patients with duodenal adenocarcinoma and malignant stromal tumors
2.4 各临床因素影响患者预后的因素分析
本组纳入的影响因素有肿瘤病理类型、肿瘤浸润程度、肿瘤淋巴转移、肿瘤分化程度、肿瘤位置、手术方式、化疗、年龄、性别等。单因素分析结果显示,肿瘤的浸润深度、肿瘤分化程度、淋巴转移情况和根治手术对十二指肠恶性肿瘤术后生存率有影响(均P<0.05);而性别、年龄、肿瘤部位、化疗与十二指肠恶性肿瘤术后生存率无关(均P>0.05)(表1)。将单因素分析中有意义的影响因素进行Cox模型多变量分析,结果显示,肿瘤的浸润深度、淋巴转移和根治手术是影响十二指肠恶性肿瘤患者预后的独立因素(均P<0.05)(表2)。
表1 患者预后因素的单变量分析(±s)Table 1 Univariate analysis of prognostic factors of the patients (±s)

表1 患者预后因素的单变量分析(±s)Table 1 Univariate analysis of prognostic factors of the patients (±s)
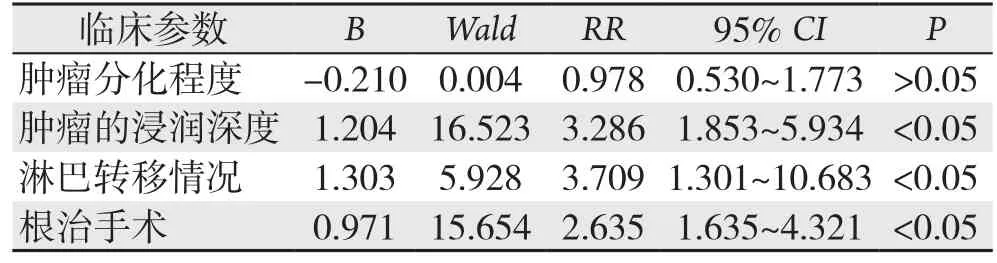
表2 患者预后因素的Cox模型多变量分析Table 2 Multivariate Cox analysis of prognostic factors of the patients
3 讨 论
原发性十二指肠恶性肿瘤是消化道少见的恶性肿瘤,多见于50岁以上年龄老年人,男女发病率相等。小肠约占整个消化道长度的75%,十二指肠约为小肠长度的1/8。小肠肿瘤约占消化道肿瘤的1%~5%,其中75%为恶性肿瘤,占全胃肠道恶性肿瘤的2%~3%。十二指肠恶性肿瘤占全小肠恶性肿瘤的30%~45%,占全消化道肿瘤的0.04%~0.5%[6]。原发性十二指肠恶性肿瘤无特征性症状、体征,随着病情发展,主要表现上腹部不适或疼痛、上消化道出血、黄疸、上消化道不全性肠梗阻、腹部肿物等症状、体征。本组首发症状表现为腹痛或上腹部不适占43.18%、黄疸36.36%、腹胀呕吐11.36%、消化道出血5.68%、腹部肿物3.41%。这些临床症状体征并无特异性,因此早期诊断困难,易误诊,本组误诊率为19.32%,与其他作者报道基本一致[7]。十二指肠恶性肿瘤的诊断须根据临床症状、体征,并结合辅助检查综合判断。原发性十二指肠恶性肿瘤主要辅助检查有纤维胃十二指肠镜、十二指肠低张造影、B超检查、腹部增强CT或MRI。纤维十二指肠镜是诊断原发性十二指肠恶性肿瘤的主要辅助检查,并可定性诊断。纤维十二直肠镜可直接观察病变部位、范围、形状,并可取材送病理检查,对早期病变有较高的诊断率。但十二指肠呈C字走行,内镜到达十二指肠水平段及升段有比较高的技术要求,此部位肿瘤易漏诊。文献[8]报道其诊断率92.31%。十二指肠低张造影对十二指肠恶性肿瘤的诊断帮助较大,其影像学表现为肠壁僵硬,蠕动消失,黏膜皱襞破坏,管腔不规则狭窄,腔内菜花状缺损和不规则龛影,文献[9]报道诊断率达到93%。受腹腔胃肠道气体影响,B超对十二指肠恶性肿瘤诊断率低,但对胆管、胰管扩张较易发现。CT或MRI对十二指肠恶性肿瘤诊断率低[10],但能显示肿瘤与周围脏器及邻近重要血管关系、周围淋巴结转移情况,对指导手术治疗意义重大。本组术前诊断正确率80.68%,其中纤维十二指肠镜检查、十二指肠低张造影诊断正确率分别为83.54%、80.00%,明显高于B超的30.56%、腹部增强CT的47.72%。
十二指肠恶性肿瘤的首选治疗方法是手术[11-13]。由于手术复杂、创伤大,应做好充分术前准备。如有贫血、低蛋白血症,应输血、输白蛋白纠正。如术前合并黄疸,应护肝、输入维生素K治疗,缩短凝血时间,减少手术渗血。总胆红素>300 µmol/L,黄疸时间>3周,肝功能差的患者,术前行PTCD治疗,可降黄,改善肝功能,减轻组织水肿,增加手术成功率,减少术后并发症,促进患者早日痊愈[14]。本组共有5例患者术前行PTCD治疗,待黄疸消退,肝功能好转后再手术。手术方式的选择主要根据肿瘤的位置、大小、肿瘤切缘性质、肿瘤浸润程度及与周围脏器血管关系。胰十二指肠切除术是治疗十二指肠恶性肿瘤的主要术式,适用于乳头上区、乳头周围区域肿瘤、乳头下区侵犯胰腺者,其优点是不但能完整切除肿瘤,还能彻底清扫肿瘤周围淋巴结[15],文献[7]报道其5年生存率可达41.6%,本组胰十二指肠切除术后的1、3、5年累积生存率分别为100%、67.87%、41.68%,明显高于姑息性手术。十二指肠节段性切除术适用十二指肠水平段、升段、降段与升段交界区肿瘤,具有手术创伤小,并发症少,但淋巴结清扫不彻底,术后长期生存率低[16],本组十二指肠节段性切除术后1、3、5年累积生存率分别为100%、61.96%、0,同样术后生存率明显高于姑息性手术组,但术后5年生存率明显低于胰十二指肠5年生存率。胰十二指肠切除术与十二指肠节段性切除术后生存率无差异。
胃肠道间质瘤是一种胃肠道间叶来源肿瘤,起源于Cajal间质干细胞的胃肠道肿瘤。十二指肠间质瘤有较高恶性潜能,呈膨胀性生长,不易侵犯周围脏器组织,一般不会出现淋巴结转移,术后对中高危患者建议服用格列卫,可防止或延缓复发时间[17-18];原发性十二指肠癌是指原发于十二指肠各段上皮组织的恶性肿瘤,易侵犯周围组织、脏器,易发生周围淋巴结转移。从术后1、3、5年累积生存率分析,原发性十二指肠癌患者比十二指肠间质瘤患者明显低,可能和肿瘤恶性程度相关。
影响原发性十二指肠恶性肿瘤预后的因素较多。较多学者[19-20]认为有无淋巴结转移、肿瘤分期及切缘有无癌细胞残留等因素是主要影响因素,也有学者[21]研究证实恶性肿瘤分化程度、浸润胰腺及淋巴结转移率是影响预后的独立因素。本研究结果显示肿瘤的浸润深度、肿瘤分化程度、淋巴转移情况和根治手术对十二指肠恶性肿瘤术后生存率有影响,提示早期诊断、早期治疗、胰十二指肠切除术能提高原发性十二指肠恶性肿瘤的疗效。
总之,原发性十二指肠恶性肿瘤早期诊断困难,易漏诊。纤维十二指肠镜检查联合上消化道造影是提高早期诊断率的关键。肿瘤的浸润深度、肿瘤分化程度、淋巴转移情况和根治手术是影响术后生存率的主要因素。胰十二指肠切除术能提高原发性十二指肠恶性肿瘤患者术后长期生存率,也是首选手术方法。
[1]Hung FC,Kuo CM,Chuah SK,et a1.Clinical analysis of primary duodenal adenocarcinoma:an 11-year experience [J].J Gastroenterol Hepatol,2007,22(5):724–728.
[2]贾秀艳,申凤俊.原发性十二指肠癌25例的特征及早期诊断[J].西医科大学学报,2015,46(5):454–455.doi:10.13753/j.issn.1007–6611.2015.05.017.Jia XY,Shen FJ.Characteristics and early diagnosis of primary malignant duodenal tumors:a report of 25 cases[J].Journal of Shanxi Medical University,2015,46(5):454–455.doi:10.13753/j.issn.1007–6611.2015.05.017.
[3]刘全达,蔡志民,余佩武.原发性十二指肠恶性肿瘤47例临床分析[J].中华普通外科杂志,2000,15(3):136–138.Liu QD,Cai ZM,Yu PW.Clinical analysis of primary malignant duodenal tumors in 47 cases[J].Zhong Hua Pu Tong Wai Ke Za Zhi,2000,15(3):136–138.
[4]王喆,李非.术后胰瘘的药物预防研究进展[J].中华肝胆外科杂志,2015,21(7):500–502.doi:10.3760/cma.j.issn.1007–8118.2015.07.020.Wang Z,Li F.Advances on the prevention of postoperative pancreatic fistula by medicine[J].Chinese Journal of Hepatobiliary Surgery,2015,21(7):500–502.doi:10.3760/cma.j.issn.1007–8118.2015.07.020.
[5]李小祺,崔培元,鲁正,等.胰十二指肠切除术后患者胃排空延迟危险因素的Meta分析[J].中华肝胆外科杂志,2016,22(5):320–324.doi:10.3760/cma.j.issn.1007–8118.2016.05.010.Li XQ,Cui YP,Lu Z,et al.Meta-analysis of risk factors of delayed gastric emptying after pancreaticoduodenectomy[J].Chinese Journal of Hepatobiliary Surgery,2016,22(5):320–324.doi:10.3760/cma.j.issn.1007–8118.2016.05.010.
[6]冯早明,汤敏,黄茂涛.原发性十二指肠癌21例的诊治分析[J].西南国防医药,2013,23(2):171–173.doi:10.3969/j.issn.1004–0188.2013.02.022.Feng ZM,Tang M,Huang MT.Diagnosis and treatment of primary malignant duodenal tumors:an analysis of 21 cases[J].Medical Journal of National Defending Forces in Southwest China,2013,23(2):171–173.doi:10.3969/j.issn.1004–0188.2013.02.022.
[7]陈晋湘,袁伟杰.原发性十二指肠癌的外科诊断治疗和预后分析[J].中国普通外科杂志,2007,16(9):883–886.Chen JX,Yuan WJ.Diagnosis,surgical treatment and prognosis of primary duodenal carcinoma[J].Chinese Journal of General Surgery,2007,16(9):883–886.
[8]倪文凯,于东风,刘弋.原发性十二指肠癌临床特征及手术并发症分析[J].安徽医学,2013,34(12):1769–1770.doi:10.3969/j.issn.1000–0399.2013.12.012.Ni WK,Yu SF,Liu Y.Clinical characteristic and surgical complications of primary duodenal cancer[J].Anhui Medical Journal,2013,34(12):1769–1770.doi:10.3969/j.issn.1000–0399.2013.12.012.
[9]Kaklamanos IG,Bathe OF,Franceschi D,et al.Extent of resection in the management of duodenal adenocarcinoma[J].Am J Surg,2000,179(1):37–41.
[10]秦长江,史朝晖,孙嵩洛,等.原发性十二指肠癌的诊治与预后分析[J].中华普通外科杂志,2009,24(9):695–697.doi:10.3760/cma.j.issn.1007–631X.2009.09.003.Qin CJ,Shi ZH,Sun SL,et al.Diagnosis and treatment of primary duodenal carcinoma[J].Zhong HUa Pu Tong Wai Ke Za Zhi,2009,24(9):695–697.doi:10.3760/cma.j.issn.1007–631X.2009.09.003.
[11]闻英,巴明臣,卿三华,等.原发性十二指肠恶性肿瘤的诊断与治疗:附82例报告[J].中国普通外科杂志,2004,13(11):840–842.Wen Y,Ba MC,Qin SG,et al.Diagnosis and treatment of primary malignant tumors of the duodenum:a report of 82 cases[J].Chinese Journal of General Surgery,2004,13(11):840–842.
[12]原春辉,刘永锋,何三光,等.原发性十二指肠肿瘤86例的诊断和治疗[J].中国普通外科杂志,2005,14(10):757–759.Yuan CH,Liu YF,He SG,et al.The diagnosis and treatment of 86 cases of primary duodenal tumors[J].Chinese Journal of General Surgery,2005,14(10):757–759.
[13]李鹏程,张世和,陶经安.原发性十二指肠恶性肿瘤19例诊治分析[J].中国普通外科杂志,2005,14(3):194–196.Li PC,Zhang SH,Tao JA.Analysis of the diagnosis and treatment of 19 cases of primary duodenal malignant neoplasms[J].Chinese Journal of General Surgery,2005,14(3):194–196.
[14]彭承宏,邓侠兴.原发性十二指肠癌诊断与外科治疗[J].中国实用外科杂志,2008,28(11):943–944.Peng CH,Deng XX.Diagnosis and surgical treatment of primary duodenal carcinoma[J].Chinese Journal of Practical Surgery,2008,28(11):943–944.
[15]郑晓珂,王利娟,张红巧,等.原发性十二指肠恶性肿瘤97例临床分析[J].中国综合临床,2014,30(10):1055–1057.doi:10.3760/cma.j.issn.1008–6315.2014.10.017.Zheng XK,Wang LJ,Zhang HQ,et al.Clinical analysis of 97 cases of primary duodenal malignant neoplasms[J].Clinical Medicine of China,2014,30(10):1055–1057.doi:10.3760/cma.j.issn.1008–6315.2014.10.017.
[16]金仲田,李澍,彭吉润,等.原发性十二指肠癌的诊断与治疗[J].中华普通外科杂志,2009,24(2):125–127.doi:10.3760/cma.j.issn.1007–631X.2009.02.013.Jin ZT,Li S,Peng JR,et al.The diagnosis and treatment of primary duodenal carcinoma[J].Zhong HUa Pu Tong Wai Ke Za Zhi,2009,24(2):125–127.doi:10.3760/cma.j.issn.1007–631X.2009.02.013.
[17]闫顺笠,晏仲舒,廖国庆,等.十二指肠间质瘤46例临床诊治分析[J].中国普通外科杂志,2013,22(10):1324–1328.doi:10.7659/j.issn.1005–6947.2013.10.018.Yan SL,Yan ZS,Liao GQ,et al.Duodenal gastrointestinal stromal tumors:diagnosis and treatment of 46 cases[J].Chinese Journal of General Surgery,2013,22(10):1324–1328.doi:10.7659/j.issn.1005–6947.2013.10.018.
[18]陈斌,王春华,王小农,等.十二指肠间质瘤的诊断、治疗及预后影响因素分析[J].山东医药,2016,56(31):80–82.doi:10.3969/j.issn.1002–266X.2016.31.026.Chen B,Wang CH,Wang XN,et al.Diagnosis,treatment and prognostic factors of duodenal gastrointestinal stromal tumors[J].Shandong Medical Journal,2016,56(31):80–82.doi:10.3969/j.issn.1002–266X.2016.31.026.
[19]顾宗廷,俞文隆,魏永鹏,等.十二指肠乳头癌淋巴结转移特点与手术预后的关系[J].中华肝胆外科杂志,2013,19(3):177–182.doi:10.3760/cma.j.issn.1007–8118.2013.03.004.Gu ZT,Yu WL,Wei YP,et al.The characteristics of lymph node metastasis and prognostic factors for carcinoma of papilla of Vater after pancreaticoduodenectomy[J].Chinese Journal of Hepatobiliary Surgery,2013,19(3):177–182.doi:10.3760/cma.j.issn.1007–8118.2013.03.004.
[20]Bakaeen FG,Murr MM,Sarr MG,et al.What prognostic factors are important in duodenal adenocarcinoma?[J].Arch Surg,2000,135(6):635–641.
[21]王利东,田忠,刘金钢.原发性十二指肠癌的临床特征及预后分析[J].中华消化外科杂志,2015,14(12):1020–1025.doi:10.3760/cma.j.issn.1673–9752.2015.12.009.WangleLD,TianjinZ,Liu JG.Clinical characteristics and prognostic factors of primary duodenal carcinoma[J].Chinese Journal of Digestive Surgery,2015,14(12):1020–1025.doi:10.3760/cma.j.issn.1673–9752.2015.12.009.
