梗阻性结直肠癌导管减压后3D腹腔镜与开腹手术的疗效比较
2017-03-23郑威强章烈程勇
郑威强,章烈,程勇
(华中科技大学同济医学院附属武汉中心医院 胃肠外科,湖北 武汉 430000)
据文献[1]报道,2015年全球结直肠癌患者约有14.8万例,肠梗阻发生率约占结直肠癌患者总数的15%~20%[2-3]。腹腔镜手术因其切口小、组织损伤少越来越多地应用于外科领域[4-5]。因梗阻所致肠管扩张,腹腔镜手术治疗梗阻性肠梗阻技术上存在一定的困难[6-7]。尽管梗阻性结直肠癌通常需要采取紧急外科手术措施,但术前若能成功实施充分的肠道减压,腹腔镜手术仍然有良好的应用前景,特别是立体感强的3D腹腔镜,能够提供逼真的手术视野,有助于降低技术难度。本研究回顾性地分析我院3D腹腔镜手术和开腹手术治疗梗阻性结直肠癌患者的资料,并报告如下。
1 资料与方法
1.1 一般资料
回顾性收集2011年5月―2013年6月我院普通外科收治的96例已行外科手术治疗的梗阻性结直肠癌患者的临床资料,根据所行手术方式不同,分为3D腹腔镜手术组(50例)和开腹手术组(46例)。腹腔镜手术组男30例,女20例,平均年龄(65.5±7.9)岁;开腹手术组男28例,女18例;平均年龄(63.6±10.2)岁。本研究中所有纳入病例均由同一名主任医师带领的医疗组完成,所有纳入病例均经术后病理确诊。纳入标准:⑴ 经临床及影像学资料诊断为梗阻性结直肠癌患者;⑵ 同意接受3D腹腔镜手术或开腹手术治疗者;⑶ 经术后病理诊断为结直肠癌明确;⑷ 手术由同一名主任医师团队施行;⑸ 未发生远处转移者。排除标准:⑴ 术前已行放化疗;⑵ 已发生肿瘤远处转移;⑶ ASA分级≥4级;⑷ BMI>35 kg/m2;⑸ 既往腹部手术史;⑹ 临床、病理及随访资料不全的患者;⑺ 绞窄性肠梗阻。本研究征得医院伦理委员会批准,并同意实施。
1.2 减压方法
两组患者均在术前经造影导管注入水溶液造影剂,观察结直肠梗阻的具体部位和程度,然后在镇静解痉药物辅助下,结直肠镜直视下置入扩张导管,退出扩张导管后沿导丝置入肠梗阻导管,进一步固定导管并接上“Y”型接头,将100~300 mL生理盐水经接头注入后,用负压吸引器吸进梗阻肠腔内的粪便,以缓解症状。从第2天起开始,每天用400~500 mL的生理盐水冲洗肠腔,做好术前准备,每2~4 h冲洗1次,在间歇期行持续胃肠减压,术前用3%盐水冲洗消除肠壁水肿。
1.3 手术方法
患者采用气管内插管全身麻醉。3D腹腔镜组取屈氏体位或改良截石位。主刀医师站于病灶对侧,术中根据手术需要适当调整体位。采用五孔法,脐下置入10 mm脐部套管,通过此套管置腹腔镜镜头,并注入CO2,建立气腹,气腹压力为12 mmHg(1 mmHg=0.1.33 kPa)。探查腹腔,明确有无腹腔脏器、腹膜种植转移及原发灶浆膜浸润情况,其余操作孔视病灶位置而定。3D腹腔镜下行结直肠癌根治术。术者严格按照结直肠癌根治术标准行淋巴结清扫,遵循无瘤原则。开腹手术组取平卧或截石位,采用传统开腹结直肠癌根治手术,于腹部正中或左旁正中切开入腹对结直肠癌部位进行探查,发现癌组织后将其行根治性切除。术者严格按照结直肠癌根治术标准行淋巴结清扫,遵循无瘤原则。
1.4 观察指标
一般人口统计学资料:年龄、性别、合并疾病、肿瘤位置及直径、分化程度及临床分期;手术相关的变量:减压导管放置时间、手术时间、术中输血量、术中出血量;术后相关变量:围手术期并发症及术后随访情况。
1.5 随访方法
术后第1年每3个月随访1次,1年后每6个月随访1次,通过门诊或电话随访,随访内容包括详细询问病史、体格检查、血清学检查(血常规、血生化、CEA、CA19-9)、影像学检查(X线、B超、CT、MRI等)、肠镜,随访截止时间为2016年5月。
1.6 统计学处理
采用SPSS 17.0进行分析,符合正态分布的计量资料采用均数±标准差()表示,行两独立样本的t检验,非正态分布的计量资料采用中位数(范围)表示,行非参数Mann-WhitneyU检验,计数资料比较采用χ2检验或Fishers精确检验,P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者一般资料的比较
两组患者在年龄、性别、肿瘤位置及大小,病理分级和临床分期方面比较,差异均无统计学意义(均P>0.05)(表1)。
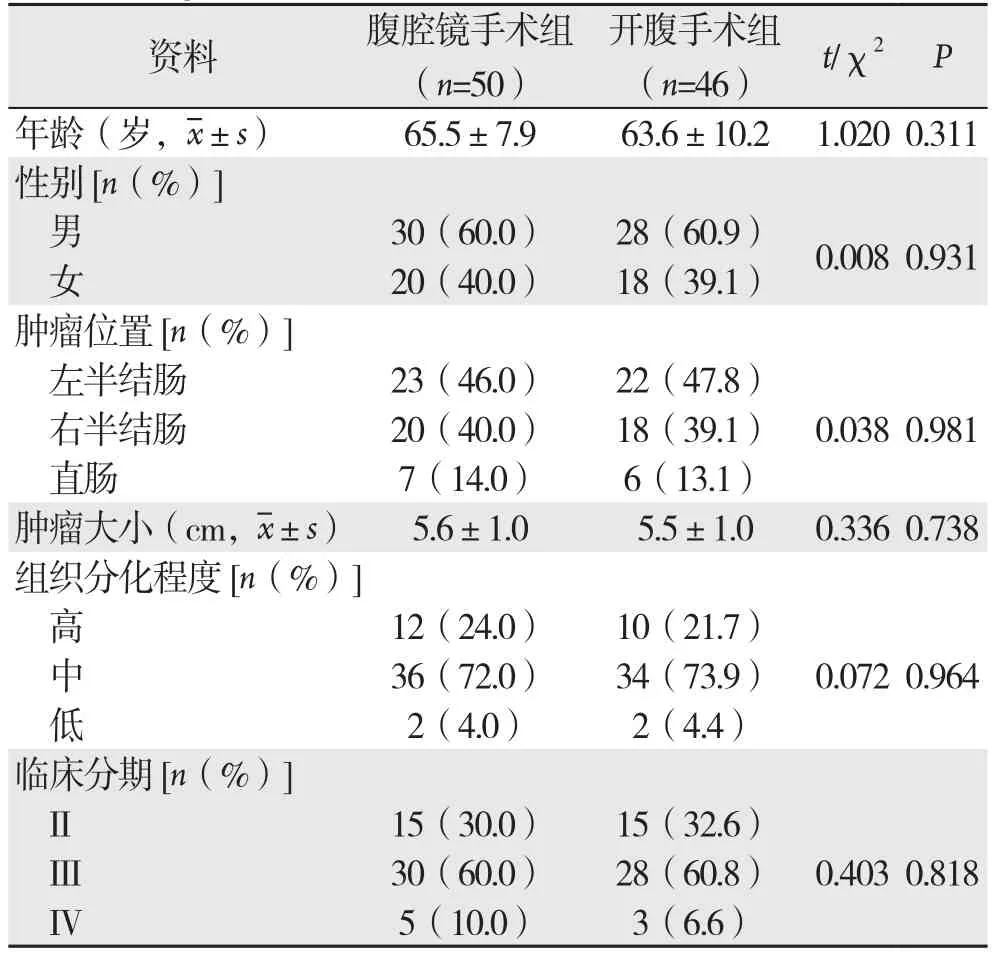
表1 两组患者一般资料的比较Table 1 Comparison of the general data between the two groups of patients
2.2 两组患者手术相关指标比较
腹腔镜手术组的手术时间明显长于开腹手术组[(5.9±1.2)hvs.(5.2±1.4)h,P<0.05];腹腔镜手术组的术后排气时间明显短于开腹手术组[(2.4±1.0)dvs.(3.0±1.8)d,P<0.05];腹腔镜手术组术后留置尿管时间明显少于开腹手术组[(2.7±1.0)dvs.(3.9±0.7)d,P<0.05];两组患者术前减压管放置时间[(8.6±2.0)dvs.(8.8±1.6)d]与淋巴结清除数目[(13.4±1.5)枚vs.(13.6±1.0)枚]差异均无统计学意义(均P>0.05)(表2)。
表2 两组患者手术相关直播的比较(±s)Table 2 Comparison of the surgery related variables between the two groups of patients (±s)

表2 两组患者手术相关直播的比较(±s)Table 2 Comparison of the surgery related variables between the two groups of patients (±s)
2.3 两组患者术后指标比较
腹腔镜手术组术后总住院时间明显短于开腹手术组[(15.2±6.0)dvs.(23.8±10.5)d,P<0.05);无腹腔镜手术组总住院费用明显高于开腹手术组[(3.3±0.8)万元vs.(2.7±0.9)万元,P<0.05];腹腔镜手术组术后并发症共有4例,其中吻合口瘘、切口感染、腹腔脓肿、肠梗阻各1例,开腹手术组术后并发症共5例,其中吻合口瘘和切口感染各2例,肠梗阻1例,两组比较差异无统计学意义(均P>0.05)(表3)。

表3 两组患者术后指标比较Figure 3 Comparison of the postoperative variables between the two groups of patients
2.4 两组患者随访情况比较
两组患者随访率均为100%,其中腹腔镜手术组3年内无瘤生存率为80.0%,开腹手术组3年内无瘤生存率为82.6%,两组比较差异无统计学意义(χ2=0.107,P=0.744)。
3 讨 论
近年来,随着微创外科的兴起,腹腔镜手术因其创伤少、预后佳等独特优势在临床中的应用越来越广[8-9]。腹腔镜结直肠癌根治术在结直肠癌的治疗中得以越来越广泛的应用,据文献[2]报道,约15%~20%的结直肠癌直接浸润肠壁,堵塞肠腔,腔外压迫或诱发肠套叠均可引起急性肠梗阻。结直肠癌发生梗阻后,为了使肠内容物经过阻碍部位,梗阻上方部位肠蠕动幅度增加,且梗阻近端积气、积液,进而导致梗阻近端膨胀水肿[10]。与其他部位肠梗阻不同,由于回盲瓣活动度及延展性不足,急性结直肠梗阻时容易造成结肠闭袢,肠腔压力随之升高[11],引起结肠区充血水肿,造成静脉循环障碍,进而导致血栓和肠功能屏障障碍,肠内细菌和毒素移位,诱发腹膜炎[12-13]。肠梗阻时,水分大量丢失、营养功能发生障碍、电解质及酸碱平衡紊乱,进而发生血容量降低,有效的解除肠梗阻在肠梗阻的治疗中显得尤为重要。
结直肠癌肠梗阻时,腹胀及肠水肿严重,术区暴露难度增加,腹腔镜手术时容易损伤肿胀的肠壁,梗阻性肠管无法行术前肠道准备,通常采用急诊分期手术,包括梗阻近端肠管造瘘后二期肿瘤切除术或结直肠肿瘤切除、近端肠管造瘘术后二期再行造瘘肠管还纳术等。分期手术给患者带来二次手术创伤,并且并发症发生率和病死率仍处于较高水平。梗阻性结直肠癌患者更被认为不适合行腹腔镜手术治疗,限制了腹腔镜结直肠癌根治术在结直肠癌并发肠梗阻患者中的应用[14]。但目前通过经肛减压或支架扩张后减压的方法,可改善患者一般情况,增强患者的手术耐受能力及减轻肠管扩张程度,为微创腹腔镜手术治疗梗阻性结直肠癌提供契机[15-16]。经肛肠梗阻导管治疗和支架置入均能够有效改善梗阻性结直肠癌患者预后,但经肛肠梗阻导管治疗在临床上更能够节省患者的治疗时间和治疗费用。虽有研究报道金属支架治疗在术后改善上要优于导管治疗,但对于高龄患者,导管置入的成功率较支架更高,症状缓解更显著。
本研究创新性地比较3D腹腔镜手术与开腹手术治疗梗阻性结直肠癌的疗效,主要结论如下:腹腔镜手术组患者术后排气时间和术后进食时间,术后总住院时间均显著短于开腹手术组,主要考虑为3D腹腔镜手术立体图像效果逼真、清晰,为判断体内相邻脏器和层次结构关系提供了有力条件,同时也为手术流畅性提供保证,术中对邻近脏器和血管损伤小,对机体的创伤小,术后恢复快,所表现为术后排气时间早、进食时间较早,术后总住院时间少等。同时,研究发现3D腹腔镜手术组患者手术总花费多,手术时间较开腹组长,主要原因是3D腹腔镜手术组术中使用穿刺器及超声刀等微创设备,增加手术费用,3D腹腔镜手术因其操作精细,故速度不及开腹手术,表现为手术时间较开腹较长。
本研究证实腹腔镜手术治疗梗阻性结直肠癌的确可以缩短患者术后住院时间,但围手术期并发症及远期预后同开腹手术相比并无明显统计学意义,研究结果与国际上Enomoto等[17]学者采取的支架减压梗阻肠管的结论一致。Ng等[18]也报道了成功用金属支架扩张梗阻肠管,并用腹腔镜成功切除降结肠癌的病例报道。
当然,本研究不足之处为回顾性对照研究,病例的选择难免存在偏倚,且样本量稍偏少,要获取更具效力的循证医学证据,需纳入足够病例数,开展前瞻性随机对照研究。
综上,3D腹腔镜手术治疗梗阻性结直肠癌较开腹手术相比,尽管手术费用稍多,但术后恢复快,且能达到与开腹手术一致的远期预后效果,值得在临床上推广应用。
[1]Aran V,Victorino AP,Thuler LC,et al.Colorectal Cancer:Epidemiology,Disease Mechanisms and Interventions to Reduce Onset and Mortality[J].Clin Colorectal Cancer,2016,15(3):195–203.doi:10.1016/j.clcc.2016.02.008.
[2]Lee MG,Chiu CC,Wang CC,et al.Trends and outcomes of surgical treatment for colorectal cancer between 2004 and 2012- an analysis using national inpatient database[J].Sci Rep,2017,7(1):2006.doi:10.1038/s41598–017–02224-y.
[3]Siegel RL,Fedewa SA,Anderson WF,et al.Colorectal Cancer Incidence Patterns in the United States,1974–2013[J].J Natl Cancer Inst,2017,109(8).doi:10.1093/jnci/djw322.
[4]Hotouras A,Ribas Y,Zakeri SA,et al.The influence of obesity and body mass index on the outcome of laparoscopic colorectal surgery:a systematic literature review[J].Colorectal Dis,2016,18(10):O337–366.doi:10.1111/codi.13406.
[5]Ha GW,Lee MR,Kim JH.Adhesive small bowel obstruction after laparoscopic and open colorectal surgery:a systematic review and meta-analysis[J].Am J Surg,2016,212(3):527–536.doi:10.1016/j.amjsurg.2016.02.019.
[6]Abe I,Kawamura YJ,Konishi F.Laparoscopic colectomy for obstructive colorectal carcinoma[J].Surg Laparosc Endosc Percutan Tech,2013,23(6):518–523.doi:10.1097/SLE.0b013e31828e3b9d.
[7]Stipa F,Pigazzi A,Bascone B,et al.Management of obstructive colorectal cancer with endoscopic stenting followed by single-stage surgery:open or laparoscopic resection?[J].Surg Endosc,2008,22(6):1477–1481.
[8]Wakasugi M,Tei M,Omori T,et al.Single-incision laparoscopic surgery as a teaching procedure:a single-center experience of more than 2100 procedures[J].Surg Today,2016,46(11):1318–1324.doi:10.1007/s00595–016–1315–7.
[9]Suh KS,Hong SK,Yi NJ,et al.Pure 3-dimensional laparoscopic extended right hepatectomy in a living donor[J].Liver Transpl,2016,22(10):1431–1436.doi:10.1002/lt.24504.
[10]蔡开琳,燕普,王继亮,等.结直肠癌合并肠梗阻的肠镜与腹腔镜联合微创手术(附14例报告)[J].中国内镜杂志,2011,17(12):1271–1273.Cai KL,Yan P,Wang JL,et al.The mini-invasive surgery for colorectal carcinoma with intestinal obstruction under enteroscope and laparoscope[J].China Journal of Endoscopy,2011,17(12):1271–1273.
[11]黄宣,吕宾,范一宏,等.肠道支架序贯手术治疗与急诊手术治疗梗阻性左半结肠癌疗效的荟萃分析[J].中华消化内镜杂志,2012,29(2):88–93.doi:10.3760/cma.j.issn.1007–5232.2012.02.010.Huang X,Lu B,Fan YH,et al.Preoperative colonic stenting versus emergency surgery for acute left-sided malignant colonic obstruction:a meta-analysis[J].Chinese Journal of Digestive Endoscopy,2012,29(2):88–93.doi:10.3760/cma.j.issn.1007–5232.2012.02.010.
[12]崔建,张建立,王松,等.支架联合腹腔镜手术治疗梗阻性左半结肠癌的初步探讨[J].中华胃肠外科杂志,2011,14(1):40–43.doi:10.3760/cma.j.issn.1671–0274.2011.01.013.Cui J,Zhang JL,Wang S,et al.A preliminary study of stenting followed by laparoscopic surgery for obstructing left-sided colon cancer[J].Chinese Journal of Gastrointestinal Surgery,2011,14(1):40–43.doi:10.3760/cma.j.issn.1671–0274.2011.01.013.
[13]解龙,樊启明,郭磊,等.机器人辅助与腹腔镜结直肠癌手术疗效比较的Meta分析[J].中国普通外科杂志,2016,25(10):1412–1419.doi:10.3978/j.issn.1005–6947.2016.10.008.Xie L,Fan QM,Guo L,et al.Robotic-assisted versus laparoscopic colorectal cancer resection:a Meta-analysis[J].Chinese Journal of General Surgery,2016,25(10):1412–1419.doi:10.3978/j.issn.1005–6947.2016.10.008.
[14]Sammour T,Kahokehr A,Srinivasa S,et al.Laparoscopic colorectal surgery is associated with a higher intraoperative complication rate than open surgery[J].Ann Surg,2011,253(1):35–43.
[15]Takahashi H,Okabayashi K,Tsuruta M,et al.Self-Expanding Metallic Stents Versus Surgical Intervention as Palliative Therapy for Obstructive Colorectal Cancer:A Meta-analysis[J].World J Surg,2015,39(8):2037–2044.doi:10.1007/s00268–015–3068–7.
[16]王国森,周建平,盛伟伟,等.手助腹腔镜手术与腹腔镜手术治疗结直肠癌的Meta分析[J].中国普通外科杂志,2016,25(4):497–509.doi:10.3978/j.issn.1005–6947.2016.04.007.Wang GS,Zhou JP,Sheng WW,e al.Hand-assisted laparoscopic surgery versus laparoscopic-assisted surgery for colorectal cancer:a Meta-analysis[J].Chinese Journal of General Surgery,2016,25(4):497–509.doi:10.3978/j.issn.1005–6947.2016.04.007.
[17]Enomoto T,Saida Y,Takabayashi K,et al.Open surgery versus laparoscopic surgery after stent insertion for obstructive colorectal cancer[J].Surg Today,2016,46(12):1383–1386.
[18]Ng SS,Yiu RY,Li JC,et al.Endolaparoscopic left hemicolectomy and synchronous laparoscopic radical nephrectomy for obstructive carcinoma of the descending colon and renal cell carcinoma[J].J Laparoendosc Adv Surg Tech A,2006,16(3):297–300.
