女性腹膜盆腔结核的临床分析
2017-03-07张霞
张 霞
(太原市第四人民医院,山西 太原 030053)
在临床治疗中,我国为结核病发病率较高的地区,近年来,女性腹膜盆腔结核发病率逐年升高,临床表现并不典型,鉴别诊断难度较大。为研究分析女性腹膜盆腔结核表现及诊断方法,选取我院2015年2月~2017年6月收治的20例女性盆腔腹膜结核患者为研究对象,报告如下。
1 资料与方法
1.1 一般资料
选取我院收治的20例女性盆腔腹膜结核患者为研究对象(2015年2月到2017年6月收治),均充分知情同意。20例患者中,18例患者已婚,2例患者未婚,年龄范围为18~52岁,平均年龄为(30.12±2.12)岁,16例患者年龄为40岁以下,所占比例为80.0%,4例患者年龄大于40岁,所占比例为20.0%。6例患者有结核病史,所占比例为30.0%,其中3陈旧性肺结核患为3例(已钙化),2例患者为浸润性肺结核,1例患者为子宫内膜结核。20例患者中,4例患者3年以上不孕,其中2例患者为继发性不孕,2例患者为原发性不孕。
1.2 方法
分析选取腹膜盆腔结核患者的临床资料,进行常规检查,行腹腔穿刺术进行病理检查,观察患者临床症状和治疗情况,做好记录工作。
1.3 统计学方法
2 结 果
2.1 盆腔腹膜结核临床症状及体征
20例患者中,腹部胀痛患者为15例,所占比例为75.0%,乏力盗汗患者为6例,所占比例为30.0%,消瘦患者为5例,所占比例为25.0%,3例患者为低热,所占比例为15.0%,便秘患者为1例,所占比例为5.0%,如表1。女性盆腔腹膜结核常见的临床症状为腹部胀痛、乏力盗汗及消瘦等。20例患者中,12例患者月经基本正常,4例患者紊乱,2例患者闭经,1例患者月经过多,1例患者月经过少。6例患者伴有肺结核、消化道结核或既往有结核病史。
当腹膜盆腔结核加重时,腹部腹部体格检查时有柔韧感或腹水征,大多数患者出现腹腔积液、盆腔积液,当腹腔积液大量时,可见腹部膨隆,有时形成包裹性积液时,可触及囊性肿块。
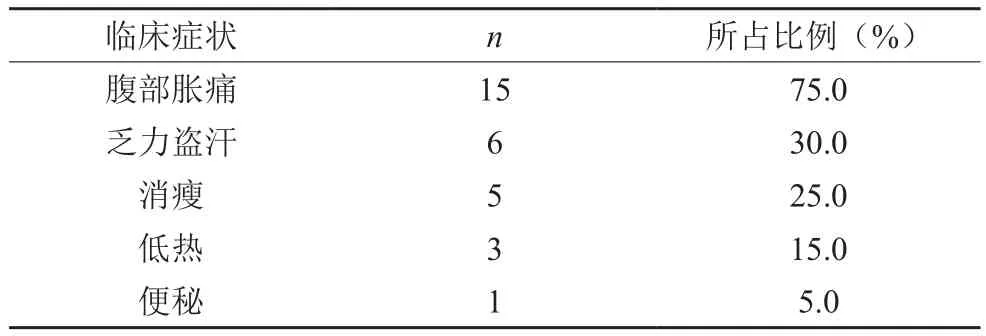
表1 20例盆腔腹膜结核临床症状情况
2.2 腹膜盆腔结核检查结果
12例患者进行腹腔穿刺术后腹水检查,检查结果为2例腹水中培养出结核杆菌,确诊为结核,其余10例患者腹水/血ADA比值>1,支持结核的诊断,临床诊断为结核。4例患者在院外行剖腹术发现腹腔脏器及腹膜表现均存在栗粒状结节,部分大网膜水肿粘连、增厚,术后病理检查确诊结核。4例患者在外院行电视腹腔镜检查术,发现患者输卵管发生硬化,肿胀变形,盆腔粘连,伴有栗粒状结节及钙化病灶,符合腹腔镜下盆腔腹膜结核病的临床诊断指标。
3 讨 论
结核病临床上较为常见,由结核杆菌感染引起,可发生于机体各个器官,主要侵犯部位为肺脏,降低生活质量。
我国为结核病发病率较高的地区,女性生殖器结核发病率逐年升高,腹膜盆腔结核是其中之一,临床表现有不孕、胀痛腹部、月经失调、低热、盗汗、全身乏力、食欲减退、体重减轻、便秘等,鉴别诊断难度较大。相关研究表明,女性腹膜盆腔结核主要为继发感染,传播途径为血行传播,可与子宫结核及肠结核并存,伴有不孕,临床诊断中易与子宫内膜异位症等疾病混淆,发生误诊概率较高。腹膜盆腔结核分为渗出型和粘连型,渗出型以渗出为主,腹膜和盆腔器官表面可见大小不等的散在结节,渗出物有时可粘连形成包裹性囊肿,此时应注意与卵巢肿瘤鉴别;粘连型以粘连为主,腹膜增厚,与邻近器官粘连,组织易发生干酪样坏死。
提高女性腹膜盆腔结核的确诊率,减少误诊率,是摆在结核科和妇产科医生面前的难题,在综合医院妇产科绝大多数患者通过手术确诊,但在临床工作中,尽可能避免通过手术诊断或确诊,可通过详细询问病史,进行全面的检查(腹部体格检查时有柔韧感或腹水征),尤其是结核病相关的各项检查,包括实验室检查,如病原体检查,取月经血或宫腔刮出物或腹腔积液行结核分枝杆菌检查,涂片抗酸染色找抗酸杆菌;结核分枝杆菌培养,可确诊结核;分子生物学方法快速简便,可采用聚合酶链反应(PCR)或连接酶链反应(LCR)检测结核分枝杆菌DNA,但可能出现假阳性。其他如结核菌素试验、血清CA125及腺苷脱氨酶等。影像学检查,包括X线片(生殖器结核常被认为继发于肺结核,胸部X线检查有利于发现肺部原发灶),超声(腹腔积液、盆腔积液、增厚的网膜及腹膜)、CT及MRI。组织病理学检查是诊断生殖器结核,尤其是子宫内膜结核的可靠方法。内镜检查分为腹腔镜检查和宫腔镜检查,可直接观察结核病变部位,不依靠病理检查结果,根据镜检结果做出诊断。也可通过活检做出病理学诊断。但应注意避免加重腹膜盆腔器官粘连加重,避免损伤肠管。在临床工作中可以考虑给予诊断性抗结核治疗动态观察。经抗结核治疗,患者临床症状消失,腹腔积液完全吸收,抗结核治疗有效,以利于诊断。
综上所述,女性腹膜盆腔腹膜结核的临床症状不典型,需通全面检查,尤其是结核方面的检查,确诊后积极抗结核治疗,同时增加营养,增强机体的抵抗力和免疫功能,以提高患者生活质量,提高生育率,降低宫外孕概率。必要时可选择手术治疗。
[1]杨 悦.盆腔腹膜结核13例误诊原因分析[J].实用妇产科杂志,2006,(11):698-699.
[2]郑 艳,宋文耀.女性盆腔腹膜结核12例诊治分析[J].中国实用妇科与产科杂志,2003,(04):18-19.
[3]陈 虹,陈菊仙.女性盆腔腹膜结核29例临床分析[J].中国临床医生,2001,(05):32-33.
[4]朴海善,李 熳.女性盆腔腹膜结核46例临床分析[J].宁夏医学院学报,1999,(04):33-34.
[5]包俊英,王光辉,李 凡.50例女性盆腔腹膜结核临床分析[J].内蒙古预防医学,1998,(04):23-24.
[6]于黎明,李际春,潘丽华.女性盆腔腹膜结核67例临床分析[J].实用妇产科杂志,1998,(03):46-47.
[7]T Bilgin,A Karabay,E Dolar,OH Develio lu. Peritoneal tuberculosis with pelvic abdominal mass, ascites and elevated CA 125 mimicking advanced ovarian carcinoma: a series of 10 cases.[J]International Journal of Gynecological Cancer,2001,11(4):290-294.
[8]阿米娜,任 洁,齐 玲.11例女性盆腔腹膜结核的临床诊治分析[J]医药前沿,2013(17):218-219.
[9]索朗卓嘎.盆腔结核规范化治疗后自然妊娠正常分娩一例[J].西藏医药.2017(05)65-67.
[10]黄红宇,赖晓宇,廖伟群.9例女性盆腔结核患者的临床表现及误诊分析[J].广州医药.2015(04)102-103.
[11]彭国庆.女性盆腔结核的临床特征及治疗[J].当代医学.2013(17)320.
[12]王 彬.女性盆腔结核的诊断与治疗[J].中国社区医师(医学专业).2012(08)78.
[13]田海燕,杨 漪.女性盆腔结核诊断和治疗研究进展[J].中国妇产科临床杂志.2010(06)156.
[14]胡燕军,陈立峰.女性盆腔结核60例临床特征及诊断[J].浙江预防医学.2005(07)210.
