胃癌患者采用腹腔镜辅助全胃切除术治疗的疗效及预后分析
2017-02-10孟剑
孟 剑
胃癌患者采用腹腔镜辅助全胃切除术治疗的疗效及预后分析
孟 剑
目的 探讨胃癌腹腔镜辅助全胃全切术后实施不同消化道重建方式对患者术后消化吸收功能的影响。方法 将100例胃癌患者按照随机数字表法分为对照组(行空肠食管Roux-en-y吻合术)与观察组(行“P”形空肠袢空肠食管Roux-en-y吻合术),各50例。比较两组患者并发症、术后营养状况;同时统计两组患者平均手术时间、术中出血量。结果 两组患者术中并发症及术后腹泻、反流性食管炎发生率比较,无统计学意义,P>0.05;两组术后腹胀、倾倒综合征发生率比较,差异有统计学意义,P<0.05。观察组ALB、RBC、TP、HGB水平明显高于对照组,差异具有统计学意义,P<0.05。观察组平均手术时间、术中平均出血量分别为(2.5±0.4)h、(317.5±32.6)ml,与对照组[(3.4±0.4)h、(318.1±33.0)ml]比较,其中手术时间比较,差异显著,P<0.05;而出血量比较,差异无统计学意义,P>0.05。结论 于腹腔镜辅助全胃全切术治疗胃癌患者后实施“P”形空肠袢空肠食管Roux-en-y吻合术,有利于患者康复。
“P”形空肠袢空肠食管Roux-en-y吻合术;胃癌全切术;消化道重建术;消化吸收功能
(ThePracticalJournalofCancer,2017,32:094~096)
临床上,胃癌是消化系统中常见恶性肿瘤疾病,目前临床主要采用外科手术治疗,然全胃切除术是1种常用的胃癌根治术[1]。本次研究为探讨不同消化道重建术临床疗效,特截选我院胃癌全切术患者实施研究,旨在选择1种最佳消化道重建术以改善其术后生活质量,如下。
1 资料与方法
1.1 一般资料
选取我院2010年8月至2014年10月收治的100例胃癌患者,按照随机数字表法分组为对照组(行空肠食管Roux-en-y吻合术)与观察组(行“P”形空肠袢空肠食管Roux-en-y吻合术),各50例。所有患者均于术前经上腹部CT或上消化道钡餐及胃镜等检查确诊。排除精神疾病、凝血功能障碍、手术禁忌证等。观察组:男性28例,女性22例;年龄47~75岁,平均为(61.0±3.7)岁;组织学分化:高分化腺癌8例、中分化腺癌12例、低分化腺癌12例、未分化癌18例;临床病理分期:Ⅱ期12例、Ⅲa期16例、Ⅲb 期18例、Ⅳ期4例。对照组:男性27例,女性23例;年龄45~77岁,平均为(60.5±3.8)岁;组织学分化:高分化腺癌10例、中分化腺癌12例、低分化腺癌10例、未分化癌18例;临床病理分期:Ⅱ期10例、Ⅲa 期14例、Ⅲb期20例、Ⅳ期6例。比较两组患者组织学类型和年龄及性别等资料,P>0.05,具有可比性。
1.2 方法
所有患者均选择腹部切口,并采用气管内插管全身麻醉;然后行全胃切除术;并保留迷走神经和幽门环及食管括约肌。
观察组:将长15 cm的远端空肠做成P袢,然后经吻合器在其顶端与食管处进行端侧吻合,并在距离该吻合口大约35 cm处将输出支肠段与十二指肠进行侧端吻合,并于吻合口下大约5 cm处与Treitz韧带下20 cm处行空肠侧侧吻合,分别于输入支肠段离食管空肠吻合口5 cm处及输出支肠段离空肠十二指肠吻合口远端2 cm处进行结扎[2]。
对照组:于Tre-itz韧带下15~20 cm处切断空肠,关闭十二指肠残端,将远端空肠残端上提与食管端侧吻合,然后闭合空肠残端。于近端空肠断端与远端空肠距食管空肠吻合口40 cm处作“Y”形端侧吻合[3]。
围手术期间两组均采用相同抗生素预防感染,术后均给予3~5 d完全肠外营养,然后于1周内过渡至肠内营养;术后化疗方案相同,均以4周为1个周期,共治疗6个周期,两组均未行放疗。
1.3 观察指标
比较两组患者并发症、术后营养状况;同时统计两组患者平均手术时间、术中出血量。术后营养状况:白蛋白(ALB)、红细胞(RBC)、总蛋白(TP)、血红蛋白(HGB)水平;并发症:吻合口出血、肺部感染、倾倒综合征、上腹饱胀、吻合口狭窄、腹泻、反流性食管炎。
1.4 统计学方法
2 结果
2.1 并发症
两组患者术中并发症及术后腹泻、反流性食管炎发生率比较,无统计学意义,P>0.05;两组术后腹胀、倾倒综合征发生率比较,差异具有统计学意义,P<0.05,见表1。
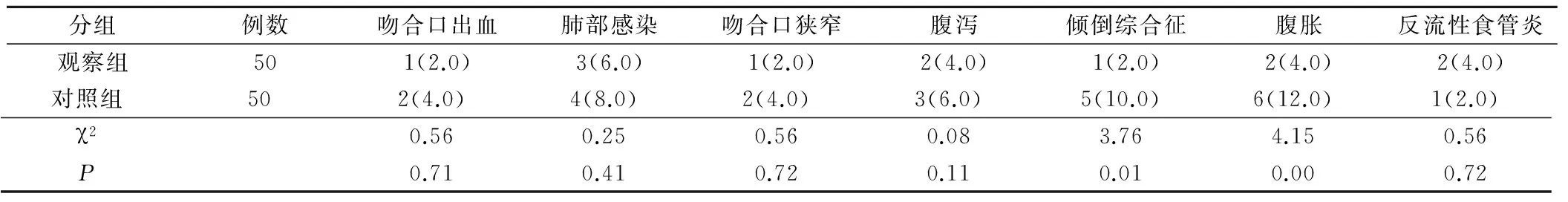
表1 两组患者并发症发生情况比较(例,%)
2.2 营养指标
观察组ALB、RBC、TP、HGB水平明显高于对照组,差异显著具有统计学意义,P<0.05,见表2。
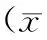
表2 两组患者营养指标情况比较±s)
2.3 手术时间、术中平均出血量
观察组平均手术时间、术中平均出血量分别为(2.5±0.4)h、(317.5±32.6)ml,与对照组[(3.4±0.4)h、(318.1±33.0)]ml比较,其中手术时间,差异显著,P<0.05;而出血量,差异无统计学意义,P>0.05,见表3。
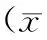
表3 两组患者手术时间、术中平均出血量情况比较±s)
3 讨论
近年来,随着临床医学技术及医疗设备等快速发展,全胃切除术后死亡率及并发症发生率明显降低,同时全胃切除已成为临床治疗胃癌患者的主要手术方式[4-5]。目前临床全胃切除术治疗胃癌的指征为:浸润性生长且接近胃一半、多灶性胃癌、癌肿已侵犯2个或以上病区、侵犯整个胃小弯的病变、残胃癌等[6-7]。随着人们生活方式及饮食结构地不断变化,临床发生胃癌的人数也不断增加,采用全胃切除术治疗的患者也随之而增加。但实施胃癌术后患者极易发生营养吸收障碍,从而严重影响患者日常生活质量。
全胃切除术后消化道重建方式较多,但何种手术方式更适合全胃切除患者仍存较大争议性。然目前较为理想的消化道重建方式应存有食物储袋功能,并保持患者食物通道的通畅性,减缓食物进入其小肠的速度,避免患者十二指肠分泌物返流至食管,加速储袋食物呈梯度向小肠排空[7-8]。此外,实施重建术还需操作简单,对患者造成的创伤小且术后并发症少,从而有利于患者术后康复。从本次研究结果来看,观察组ALB、RBC、TP、HGB水平明显高于对照组,差异显著具有统计学意义,P<0.05。由此而说明采用“P”形空肠袢空肠食管Roux-en-Y吻合术更有利于患者术后康复。本次研究中,观察组患者术后营养指标均明显优于对照组,由此说明实施“P”形空肠袢空肠食管Roux-en-Y吻合术可更好地改善患者术后营养状况,从而增强患者术后抵抗力,有利于其康复。两组患者术中并发症及术后腹泻、反流性食管炎率比较,无统计学意义,P>0.05;观察组平均手术时间、术中平均出血量与对照组比较,其中手术时间比较,差异显著,P<0.05;而出血量比较,差异无统计学意义,P>0.05。这可能是因两组手术均具有操作简单,从而减少术中出血量,然两组术后发生腹胀、倾倒综合征率比较,差异显著具有统计学意义,P<0.05;这可能是因观察组手术更为简单,因此节约手术时间,减少术中对患者造成的创伤,有利于并发症控制。P形空肠代胃术可起到营养小胃的效果,其主要是利用小肠环形圈的循环功能,使食物于P形空肠袢内循环,当食物进入到P形空肠袢后,其将分两路下行,并分别进入到升袢、降袢空肠中,由于食物对患者肠壁产生刺激,最终增加其肠管蠕动[9]。此外,食物于人体上消化道中具有充分停留时间,从而增加食糜容量,延缓食物进入小肠中的速度,促进食物与消化液的混合,有利于营养物质的吸收,最终减少倾倒综合征等并发症发生[10]。
总之,全胃切除术后实施“P”形空肠袢空肠食管Roux-en-Y吻合术可更有利于患者术后康复。本次研究尚存不足之处,因本次研究时间有限,因此所收集样本数量较少,为得出更为准备的研究数据,更好地为临床患者服务,需进一步收集更多样本加以研究与分析。
[1] 汪启斌,董荣坤,张 笃,等.全胃切除消化道重建术对胃癌合并Ⅱ型糖尿病血糖的影响〔J〕.西部医学,2012,24(4):657-660.
[2] 何 森.不同消化道重建术式在胃癌患者全胃切除术中的应用比较〔J〕.中国医药导刊,2012,14(7):1134-1135.
[3] 叶大才,金元明,朱刚健,等.胃癌全胃切除术后2种消化道重建术式的疗效比较〔J〕.中国现代普通外科进展,2012,15(11):906-908.
[4] 但卫斌,王 昕.全胃切除与消化道重建术治疗胃癌的效果评价〔J〕.中国普通外科杂志,2013,22(4):522-524.
[5] 张 锋,王道玲,余 强,等.胃癌全胃切除术后不同形式消化道重建术的临床效果分析〔J〕.中国现代普通外科进展,2013,16(11):899-902.
[6] 张玉国.PR术式对胃癌患者全胃切除术后生活质量的影响〔J〕.中华全科医学,2013,11(2):224-225.
[7] 袁 淼,姜淮芜,谯时文,等.胃癌调节型双通道重建术后患者的生活质量分析〔J〕.广东医学,2012,33(20):3076-3078.
[8] 周俊峰,何庆良,王家兴,等.腹腔镜胃癌术后重建方式对合并2型糖尿病患者血糖的影响〔J〕.广东医学,2012,33(24):3722-3725.
[9] 张占东,马 飞,张永磊,等.近端胃癌患者根治性切除术后三种消化道重建方式的对比研究〔J〕.中华胃肠外科杂志,2013,16(11):1073-1077.
[10] 胡 铭,张建民,李西安,等.胃癌近端胃大部切除术不同消化道重建方式的疗效比较〔J〕.武汉大学学报(医学版),2013,34(6):935-937.
(编辑:吴小红)
Efficacy and Prognosis of Laparoscopic Assisted Total Gastrectomy for Gastric Cancer
MENGJian.
AffiliatedHospitalofYan'anUniversity,CardiovascularandCerebrovascularSpecialistHospital,Yan'an,716000
Objective To study the effect of different digestive tract reconstruction on postoperative function of digestion and absorption of gastric cancer patients treated with laparoscopic assisted total gastrectomy.Methods 100 cases of gastric cancer were randomly divided into the control group(row esophagus jejunum Roux-en-y anastomosis)and the observation group(row "P" shaped jejunal loop esophagus jejunum Roux-en-y anastomosis),each with 50 cases.Complications, nutritional status of the 2 groups were compared;and mean operative time,blood loss were analyzed.Results Intraoperative and postoperative complications,diarrhea,reflux esophagitis rate of the 2 groups had no statistical difference,P>0.05;however postoperative abdominal distention,dumping syndrome rate of the 2 groups had statistical difference,P<0.05.ALB,RBC,TP,HGB levels of the observation group were significantly higher,the difference was statistically significant,P<0.05.The mean operative time ,mean intraoperative blood loss were(2.5±0.4)h,(317.5±32.6)ml and the control group were(3.4±0.4)h,(318.1±33.0)ml,the operative time of the 2 groups had statistical difference,P<0.05;bleeding of the 2 groups had no statistical difference,P>0.05.Conclusion The implementation of "P" shape jejunal loops jejunum anastomosis of esophageal Roux en-y for laparoscopic assisted total gastrectomy for gastric cancer patients is helpful for patients’ rehabilitation.
"P" shaped jejunal loop esophageal jejunal Roux-en-y anastomosis;Gastric hysterectomy;Digestive tract reconstruction;Digestion and absorption
716000 陕西延安大学附属医院心脑血管专科病区
10.3969/j.issn.1001-5930.2017.01.029
R735.2
A
1001-5930(2017)01-0094-03
2016-01-05
2016-10-13)
