腹腔镜根治性膀胱全切+原位回肠新膀胱术治疗浸润性膀胱癌
2017-02-10梁天才王敏梁国标杜洋王欣王远亮陈安健陈宗平郭亚南杜江李浩余浪
梁天才,王敏,梁国标,杜洋,王欣,王远亮,陈安健,陈宗平,郭亚南,杜江,李浩,余浪
(遵义医学院附属医院 泌尿外科,贵州 遵义 563000)
腹腔镜根治性膀胱全切+原位回肠新膀胱术治疗浸润性膀胱癌
梁天才,王敏,梁国标,杜洋,王欣,王远亮,陈安健,陈宗平,郭亚南,杜江,李浩,余浪
(遵义医学院附属医院 泌尿外科,贵州 遵义 563000)
目的探讨腹腔镜根治性膀胱全切+原位回肠新膀胱术的手术方法和经验。方法回顾分析2011年3月-2014年10月该院14例浸润性膀胱癌患者的临床资料。结果13例成功施行了腹腔镜根治性膀胱全切+原位回肠新膀胱术,1例因术中膀胱内肿瘤出血增加术野无法显露而中转开放手术。12例在直视下行新膀胱尿道间断吻合,2例在腹腔镜下采用单针连续缝合法行新膀胱尿道吻合。手术平均时间444 min,术中平均出血量490 ml。术后病理提示12例为膀胱尿路上皮癌,其中1例伴部分鳞状细胞癌,2例为膀胱腺癌。2例患者术后出现尿漏,经保守治疗后治愈,1例术后出现尿失禁。术后随访6~56个月,3例死于肿瘤远处转移,1例目前发生肿瘤颅内转移。其余10例目前仍无瘤生存,其中1例术后1年出现尿道内口狭窄,经行尿道狭窄内切开术后治愈。10例患者目前控尿功能恢复良好,新膀胱容量约300 ml。结论腹腔镜根治性膀胱全切+原位回肠新膀胱术治疗膀胱癌疗效确切、安全、创伤小及术后恢复快,可作为临床浸润性膀胱癌的首选治疗方法。
腹腔镜;膀胱癌;根治性膀胱切除术;原位回肠新膀胱术
根治性膀胱全切+原位新膀胱术是治疗浸润性膀胱癌的金标准。1995年,SANCHEZ等[1]报道了首例腹腔镜下膀胱全切回肠新膀胱术,2000年GILL 等[2]首先报道了完全腹腔镜下膀胱全切+回肠新膀胱术。2002年,我国学者刘春晓等[3]完成了腹腔镜膀胱全切+乙状结肠新膀胱术,2009年11月,刘春晓等[4]完成世界首例单孔腹腔镜根治性膀胱切除、全去带乙状结肠原位新膀胱术。随着微创技术的发展,腔镜技术的广泛应用以及外科医 生操作技能的不断提高,腹腔镜下根治性膀胱全切+原位回肠新膀胱术不但能完整切除膀胱,彻底清扫盆腔淋巴结及有效恢复自身尿路结构的完整性,同时与传统开放性手术相比,还具有手术疗效确切、创伤小、出血少、肠道功能恢复快、并发症少和术后尿控率高等优点[5]。因此,腹腔镜根治性膀胱全切+原位回肠新膀胱术应逐渐成为临床治疗浸润性膀胱癌的首选治疗方法。2011年3月-2014 年10月,本院为14例浸润性膀胱癌施行了腹腔镜根治性膀胱全切+原位回肠新膀胱术,效果满意,取得了一定的治疗经验。现报道如下:
1 资料与方法
1.1 一般资料
本组患者14例。其中,男12例,女2例,年龄27~71岁,平均5 6岁,均以血尿就诊。术 前影像学检查、膀胱镜检查、病理活检均诊断为膀胱移行上皮癌,影像学与膀胱镜检查提示肿瘤直径2.5~7.5 cm,平均(4.4±l.7)cm,10例多发,4例单发,以膀胱三角区及左右侧壁为主,未见盆腔淋巴结、前列腺、精囊及尿道转移。其中3例伴有前列腺增生症、2例伴高血压病史、1例有膀胱结石病史、1例伴有左下肢深静脉血栓,1例伴子宫肌瘤。14例患者肾功能和心肺功能均正常,无胃肠道手术病史,术前积极降压治疗,血压控制良好,伴左下肢深静脉血栓者术前下腔静脉植入滤器,均无明显手术禁忌证。
1.2 手术方法
1.2.1 根治性膀胱切除术术前肠道准备,全身麻醉,建立5个经腹通道,置入Trocar。先行双侧盆腔淋巴结清扫(图1A),首先切开一侧盆腹膜,分离出输尿管至膀胱壁,不切断输尿管,将髂血管分叉平面以下的髂内外血管、闭孔淋巴结及周围脂肪组织全部清除,同法处理另侧。于膀胱直肠陷窝膀胱底部切开腹膜返折,显露双侧精囊和输精管(图1B),并与输精管壶斛处切断输精管。于精囊下前方显露狄式筋膜并橫形切开,分离膀胱与直肠间间隙(图1C和图1D)。游离膀胱前壁至阴茎背血管复合体(图1E),切断前列腺悬韧带,缝扎背血管复合体后近端切断,显露前列腺尖部和尿道。切断膀胱和前列腺侧韧带,之后紧贴前列腺尖部切开尿道前壁,牵引导尿管切断尿道后壁(图1F),完整切除膀胱、前列腺及精囊组织,完整切除后的膀胱见图1G所示。其中1例因膀胱内肿瘤出血增加致膀胱体积过大术野无法显露而中转开放手术。女性患者先行阴式子宫、附件切除,而后同法行腹腔镜下根治性膀胱切除。
1.2.2 回肠新膀胱术取下腹正中5.0~6.0 cm切口,取出膀胱和双侧输尿管,于输尿管远端切断输尿管。距回盲部15.0 cm处切取40.0 cm带血管蒂回肠段,恢复肠道连续性,关闭系膜间隙。所取回肠段对系膜缘纵行切开,“W”形可吸收线连续缝合回肠段编制新膀胱(图2A)。在新膀胱后顶壁两侧行输尿管再植,输尿管内置入D-J管。将新膀胱颈部留一小口,12例在直视下行新膀胱尿道间断6针吻合,2例在腹腔镜下采用单针连续缝合法行新膀胱尿道吻合(图2B),先缝后壁再前壁,新膀胱造瘘(图2C)。盆腔置引流管一根。经导尿管注入生理盐水检查新膀胱无漏尿后关闭切口。
1.2.3 术后处理术后静脉营养支持,并按肠道手术要求进食。每日冲洗膀胱多次,保持导尿管及膀胱造瘘管引流通畅。术后住院时间11~44 d,平均21 d。术后6~22天拔除盆腔引流管,4周拔除膀胱造瘘管,3 d后再拔除导尿管,术后2个月时拔除双侧输尿管内D-J管。
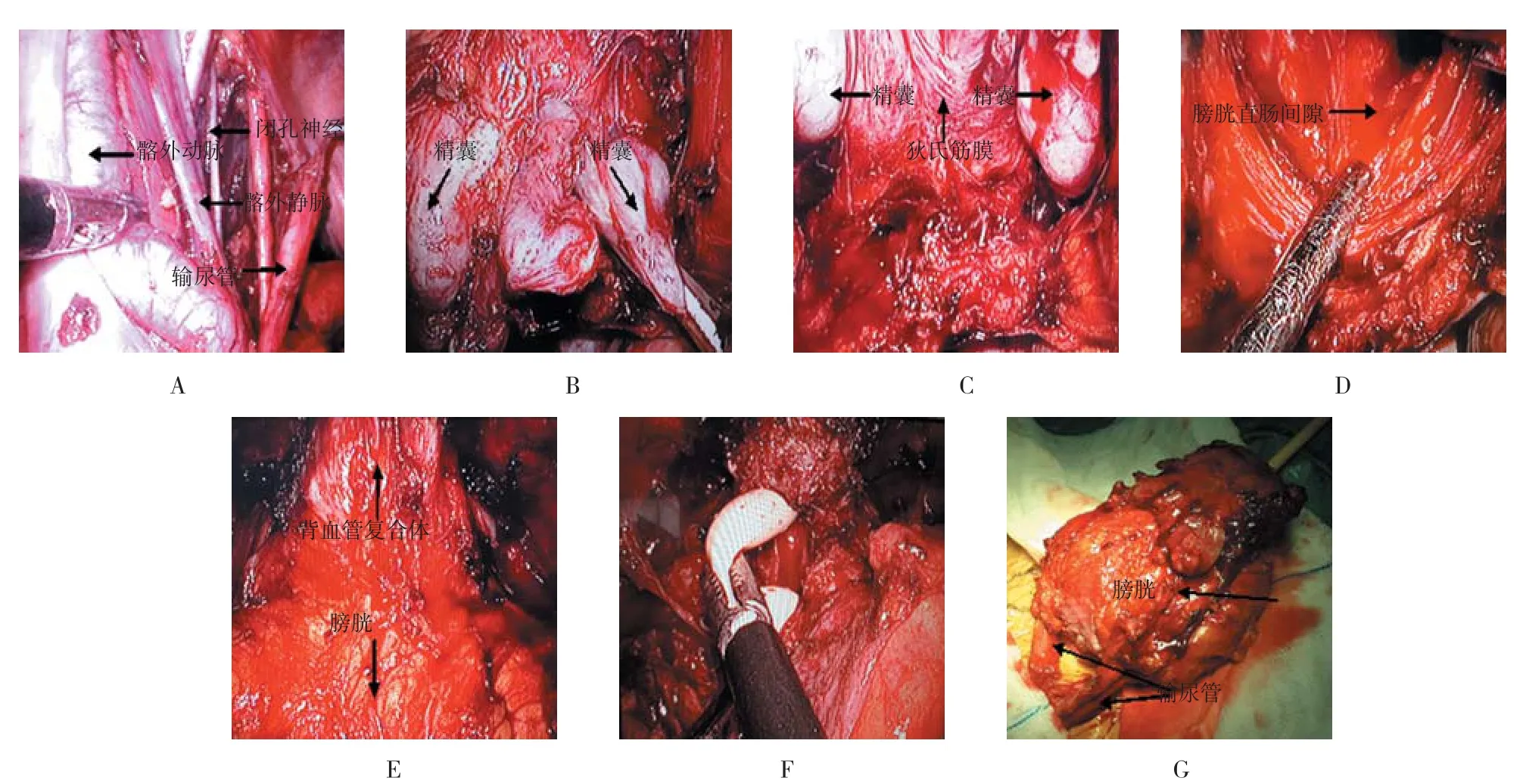
图1 根治性膀胱切除术Fig.1 Radical cystectomy
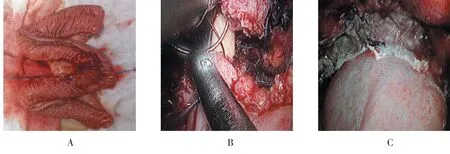
图2 回肠新膀胱术Fig.2 Ileal neo-bladder operation
2 结果
2.1 术后情况
13例成功施行了腹腔镜根治性膀胱全切+原位回肠新膀胱术,1例因术中膀胱内肿瘤出血增加术野无法显露而中转开放手术。12例在直视下行新膀胱尿道间断吻合,2例在腹腔镜下采用单针连续缝合法行新膀胱尿道吻合。14例患者除1例中转开放外,其余手术均获得成功,手术时间410~600 min,平均444 min;出血量300~1 000 ml,平均490 ml。术后2例出现尿漏,经充分引流和膀胱负压吸引后治愈。1例发生不全肠梗阻,经保守治疗后痊愈,未发生切口感染及死亡等围手术期并发症。术后病理结果:12例为膀胱尿路上皮癌,其中1例伴部分鳞状细胞癌,2例为膀胱腺癌。病理分期显示:T1N0M01例,T2aN0M05例,T2bN0M05例,T3aN0M02例,T3aN2M01例。清除淋巴结5~26枚,平均11枚,病理证实淋巴结阳性1例,术后予以化疗。手术4周后拔出导尿管,训练患者排尿,6例有夜间不同程度的尿失禁,后逐渐好转,1例女性患者尿失禁经治疗后无好转。
2.2 随访
14例患者均获随访,随访时间6~56个月,平均24.5个月。新膀胱容量250~350 ml,平均300 ml。行泌尿系彩超和静脉肾盂造影检查,未见双肾积水、输尿管梗阻及反流等。膀胱残余尿量0~5 ml,12例男患均能完成性交并有射精感。死亡3例,均死于肿瘤远处转移。1例目前已发生肿瘤颅内转移,于肿瘤科化疗。其余10例患者目前仍无瘤生存,其中1例术后1年出现尿道内口狭窄,经行尿道狭窄内切开术后治愈。
3 讨论
3.1 腹腔镜下膀胱全切+原位新膀胱术
膀胱癌是泌尿外科临床上最常见的肿瘤之一,是一种直接威胁患者生存的疾病[6]。随着诊断技术及人们对自身健康意识的提高,越来越多的膀胱癌患者得以及早发现。对于肌层浸润性膀胱癌,根治性膀胱全切+原位回肠新膀胱术是治疗的金标准。相关文献报告,开放根治性膀胱切除术围手术期并发症发生率高达30.0%~64.0%,死亡率达2.5%~2.7%[7]。随着微创技术的发展,腔镜技术的广泛应用以及外科医生操作技能的不断提高,腹腔镜下根治性膀胱全切+原位回肠新膀胱术不但能完整切除膀胱,彻底清扫盆腔淋巴结及有效恢复自身尿路结构的完整性,同时与传统开放性手术相比,还具有手术疗效确切、创伤小、出血少、肠道功能恢复快、并发症少和术后尿控率高等优点。腹腔镜下根治性膀胱全切+原位回肠新膀胱术在国内外已逐渐开展[8],因患者术后生活质量相对传统手术明显提高,已成为众多专家推荐的手术方案[9-10]。目前在国内大部分医疗中心该术式已成为治疗浸润性膀胱癌的主要方法。膀胱癌根治后的尿流重建包括可控的原位新膀胱及不可控的肠袋膀胱(如Bricker膀胱)。若尿道完整、外括约肌功能良好,术中尿道切缘肿瘤阴性,肾脏功能良好,肠道无明显病变,则选择原位新膀胱。相反,若存在复杂的尿道狭窄,肿瘤侵犯膀胱颈、前列腺、尿道、膀胱腺癌及膀胱鳞癌等,则选择肠袋膀胱术。本组患者均符合原位新膀胱术的要求,故尿流重建均选择原位回肠新膀胱术。腹腔镜下膀胱全切+原位新膀胱术主要包括两种手术方式,即腹腔镜根治性膀胱切除原位回肠新膀胱和原位乙状结肠新膀胱术。本组13例患者均成功实施了腹腔镜根治性膀胱全切+原位回肠新膀胱术。
3.2 笔者的工作体会
3.2.1 盆腔淋巴结清扫盆腔淋巴结清扫主要分为标准和扩大淋巴结清扫两种,标准淋巴结清扫的范围上界为髂总血管分叉处,下界为腹股沟韧带,外侧为生殖股神经,内侧为膀胱壁,包括闭孔、两侧坐骨前和骶骨前淋巴结。扩张淋巴结清扫在标准的基础上扩展至主动脉分叉处,甚至可以扩展至肠系膜下动脉水平,包括髂总血管、腹主动脉远端及下腔静脉周围淋巴脂肪组织[11]。临床上大部分患者施行盆腔淋巴结清扫,对于术前或术中怀疑淋巴结转移者应考虑行扩大淋巴结清扫。LIEDBERG等[12]报道肌层浸润性膀胱癌出现淋巴结转移的风险达24.0%以上,行盆腔淋巴结清扫是根治性膀胱切除术的重要组成部分,对患者的预后至关重要,而盆腔淋巴结清扫的彻底性对患者的预后也同等重要。STEIN等[13]对1 054例开放性膀胱全切除术患者术后的无瘤生存率进行了长期的随访研究,发现施行盆腔淋巴结清扫时切除淋巴结≥15枚者的10年无瘤生存率为36.0%,<15枚者仅为25.0%。在淋巴结清扫时,自髂血管分叉平面以下淋巴脂肪组织均应全部清除,术中需避免损伤髂血管和闭孔神经。
3.2.2 新膀胱材料选择笔者选择回肠作为新膀胱具有以下优点:①人体小肠较长,术中切取部分作为新膀胱,术后对胃肠道影响较小;②回肠属上消化道,与乙状结肠相比,其本身管腔内细菌含量相对较少,术后发生肠道综合征、尿路感染、切口感染及肠瘘等并发症相应减少;③术中回肠无需去带,行“W”形缝合编制新膀胱简单易行,缝制的新膀胱体积较大其系膜蒂较长,可避免过多游离输尿管近端,降低了输尿管膀胱吻合后的张力,从而降低术后输尿管狭窄和坏死的风险。同时,由于腹部切口位于下腹正中,术中行新膀胱与尿道吻合简单方便。黄健等[14]也认为选择回肠做新膀胱最为理想,目前甚至大部分机器人辅助腹腔镜下的新膀胱也选择回肠。回肠作为新膀胱还表现出较高的顺应性,能减少术后新膀胱的残余尿量,从而降低泌尿系感染[15]。近年来有较多文献报道于腹腔镜下行“U”形缝合编制新膀胱,这更加简化手术过程,但有增加术后患结石的风险[16-17];④术中回肠断端的端端吻合,可采用浆肌层吻合法,可明显减轻术后肠道水肿,加速肠道伤口愈合,减轻肠道吻合难度,缩短手术时间[18]。
3.2.3 抗返流的优势行输尿管新膀胱再植时,将输尿管插入新膀胱内1.0 cm左右,将输尿管断端剪成斜口,后将输尿管与新膀胱壁全层乳头状吻合,浆肌层加固。应注意从输尿管壁纵行进针,防止打结阻断输尿管远端的血供。乳头法吻合具有良好的抗返流作用,本组无1例术后出现膀胱输尿管返流和吻合口狭窄。
3.2.4 防治尿漏的优势本组患者12例采用直视下间断吻合膀胱和尿道,2例采用腹腔镜下单针连续缝合法行新膀胱尿道吻合。两种方法均在最后打结前于导尿管气囊内注水15 ml,并向尿道方向牵拉导尿管,这样可有效降低吻合口的张力,防止术后因张力过大致吻合口裂开。腹腔镜下连续缝合对腹腔镜技术的要求更高,缝合时应将尿道及其周围组织一起缝合,应避免单纯缝合尿道导致打结时尿道撕裂。术后若发生新膀胱尿道吻合口漏,在保证导尿管及盆腔引流管充分引流的基础上,一般均可自愈
3.2.5 控尿及保留性功能的处理为减少术后排尿困难、尿失禁及对性功能的影响,在对前列腺侧韧带及尖部进行游离时,应紧贴前列腺包膜分离以有效保留阴茎血管神经束,在离断前列腺尖部时应紧贴尖部切断尿道避免损伤尿道括约肌。研究表明,保留阴茎勃起神经者术后尿失禁发生率较低[19]。杨庆涛等[20]报道18例术中保留了勃起神经或前列腺包膜,术后取得了良好治疗效果。故本手术方法可有效减少术后尿失禁和性功能障碍的发生。
3.2.6 伴随疾病方面本组有2例患者术前存在前尿道狭窄或下肢深静脉血栓。因前尿道仅为轻度狭窄,在行原位新膀胱术前首先处理了前尿道狭窄,术后定期尿道扩张治愈。若患者前尿道狭窄明显或多段狭窄,则宜行尿流改道术。对于下肢深静脉血栓形成者,术前下腔静脉植入滤器是对患者安全性的保障。
3.3 并发症
腹腔镜根治性膀胱全切+原位回肠新膀胱术后并发症主要包括肠梗阻、切口感染、尿漏、尿失禁及泌尿系感染等。本组患者术后1例出现不全性肠梗阻,2例出现尿漏,1例长期出现尿失禁,无切口感染、泌尿系感染等。对于不全性肠梗阻,经保守治疗后多能自行恢复。对于吻合口大量漏尿的处理,除保证各引流管通畅引流外,本组有1例大量漏尿的患者笔者还通过新膀胱造瘘管行体外持续负压吸引,负压维持在0.02~0.04 MPa,让新膀胱塌陷,降低漏口愈合的张力,4或5 d后漏尿明显减少,起到了很好的治疗作用。笔者认为,膀胱负压吸引不失为一种减轻尿漏促进吻合口愈合的有效方法。本组1例女性患者术后出现真性尿失禁,考虑为术中尿道括约肌损伤所致,因患者拒绝行尿失禁手术而长期使用尿垫。因此,针对女性患者,术中应紧贴膀胱颈离断尿道,防止术中损伤尿道括约肌。
综上所述,腹腔镜根治性膀胱全切+原位回肠新膀胱术具有疗效确切、安全、创伤小、出血少、肠道功能恢复快和并发症少等优点。但仍有不足之处,如相对耗时,甚至有文献报道相比于传统手术,腹腔镜术后的尿控率低但不显著[21],这些都需要不断完善腹腔镜技术以及提高自身的技能,探索出弥补腹腔镜不足的方法。随着腹腔镜技术及机器人辅助腹腔镜技术越来越多的被应用于临床,以及腹腔镜设备的不断完善,甚至机器人辅助腹腔镜技术可以完成更加精细的解剖,达到根治肿瘤、保留性功能及完全控尿的理想结果[22],传统手术正逐步被腹腔镜所取代。对于肌层浸润性膀胱癌,腹腔镜根治性膀胱全切+原位回肠新膀胱术将逐渐成为临床治疗浸润性膀胱癌的首选方法之一。
[1] SÁNCHEZ DE BADAJOZ E, GALLEGO PERALES J L, RECHE ROSADO A, et al. Laparoscopic cystectomy and ideal conduit: case report[J]. Journal of Endourology, 1995, 9(1): 59-62.
[2] GILL I S, FERGANY A, KLEIN E A, et al. Laparoscopic radical cystoprostatectomy with ileal conduit performed compeletely intracorporeally: the initial 2 cases[J]. Journal of Urology, 2000, 56(1): 26-29.
[3] 刘春晓, 郑少波, 徐亚文, 等. 经腹腔镜全膀胱切除术(附五例报告)[J]. 中华泌尿外科杂志, 2004, 25(4): 252-254.
[3] LIU C X, ZHENG S B, XU Y W, et al. Laparoscopic radical cystectomy (report of 5 cases)[J]. Chinese Journal of Urology, 2004, 25(4): 252-254. Chinese
[4] 刘春晓, 徐啊白, 陈玢屾, 等. 世界首例单孔腹腔镜根治性膀胱切除、 全去带乙状结肠原位新膀胱术[J]. 南方医科大学学报, 2010, 30(6): 1385-1388.
[4] LIU C X, XU A B, CHEN B S, et al. Laparoendoscopic singlesite surgery radical cystectomy with orthotopic taenia myectomy sigmoid neobladder:inintial report[J]. Journal of Southern Medical University, 2010, 30(6): 1385-1388. Chinese
[5] 黄健, 黄海, 姚友生, 等. 腹腔镜与开放性膀胱全切原位回肠代膀胱术的疗效比较[J]. 中华泌尿外科杂志, 2005, 26(3): 172-175.
[5] HUANG J, HUANG H, YAO Y S, et al. Radical cystectomy with orthotopic ileal neobladder:comparison of laparoscopy vs open surgery[J]. Chinese Journal of Urology, 2005, 26(3): 172-175. Chinese
[6] 那彦群, 叶章群, 孙颖浩, 等. 中国泌尿外科疾病诊断治疗指南(2014版)[M]. 北京: 人民卫生出版社, 2013: 20-21.
[6] NA Y Q, YE Z Q, SUN Y H, et al. Guidelines for the diagnosis and treatment of urologic diseases in China(2014version)[M]. Beijing: People’s Medical Publishing House, 2013: 20-21. Chinese
[7] SHABSIGH A, KORETS R, VORA K C, et al. Defining early morbidity of radical cystectomy for patients with bladder cancerusing a standardized reporting methodology[J]. European Urology. 2009, 55(1): 164-174.
[8] CATHELINEAU X, JAFFE J. Laparoscopic radical cystectomy with urinary diversion: what is the optimal technique[J]. Current Opinion in Urology, 2007, 17(2): 93-97.
[9] 黄健, 许可慰, 姚友生, 等. 原位M形回肠代膀胱术42例报告[J]. 中华泌尿外科杂志, 2004, 25(5): 311-313.
[9] HUANG J, XU K W, YAO Y S, et al. M-shaped orthotopic ileal neobladder (report of 42 cases)[J]. Chinese Journal of Urology, 2004, 25(5): 311-313. Chinese
[10] 邱敏, 马潞林. 膀胱癌根治性膀胱切除术的术式选择和手术要点[J]. 临床泌尿外科杂志, 2011, 26(2): 147-149.
[10] QIU M, MA L L. Surgical selection and operative points of radical cystectomy for bladder cancer[J]. Journal of Clinical Urology, 2011, 26(2): 147-149. Chinese
[11] DHAR N B, KLEIN E A, REUTHER A M, et al. Outcome after radical cystectomy with limited or extended pelvic lymph node dissection[J]. Journal of Urology, 2008, 179(3): 873-878.
[12] LIEDBERG F, CHEBIL G, DAVIDSSON T, et al. Intraoperative sentinel node detection improve nodal staging in invasive bladder cancer[J]. Journal of Urology, 2006, 175(1): 84-88.
[13] STEIN J P, LIESKOVSKY G, COTE R, et al. Radical cystectomy in the treatment of invasive bladder cancer: long-term results in 1,054 patients[J]. Journal of Clinical Oncology, 2001, 19(3): 666-675.
[14] 黄健, 姚友生, 许可慰, 等. 腹腔镜下膀胱全切除原位回肠代膀胱术(附15报告)[J]. 中华泌尿外科杂志, 2004, 25(3): 175-179.
[14] HUANG J, YAO Y S, XU K W, et al. Laparoscopic radical cystectomy with orthotopic ileal neobladder(report of 15 cases)[J]. Chinese Journal of Urology, 2004, 25(3): 175-179. Chinese
[15] WANG D, LI L J, LIU J, et al. Long-term urodynamic evaluation of laparoscopic radical cystectomy with orthotopic ileal neobladder for bladder cancer[J]. Oncology Letters, 2014, 8(3): 1031-1034.
[16] SHAO P, LI P, JU X, et al. Laparoscopic radical cystectomy with intracorporeal orthotopic ileal neobladder: technique and clinical outcomes[J]. Urology, 2015, 85(2): 368-373.
[17] PALLESCHI G, PASTORE A L, RIPOLI A, et al. Videourodynamic ealuation of intracorporeally reconstructed orthotopic U-shaped ileal neobladders[J]. Urology, 2015, 85(4): 883-889.
[18] 艾星, 贾卓敏, 孙玉成, 等. 腹腔镜下根治性膀胱切除术-回肠膀胱术的技术与经验[J]. 中华泌尿外科杂志, 2013, 34(8): 603-607.
[18] AI X, JIA Z M, SUN Y C, et al. Technology and experience in laparoscopic radical cystectomy with ileal conduit[J]. Chinese Journal of Urology, 2013, 34(8): 603-607. Chinese
[19] GERBER G S. Laparoscopic radical nephrectomy and nephroureterectomy[J]. Journal of Endourology, 2003, 17(1): 1-2.
[20] 杨庆涛, 黎明, 杨镜秋, 等. 腹腔镜根治性膀胱切除及乙状结肠原位新膀胱术治疗18例浸润性膀胱癌:附视频[J]. 中华腔镜泌尿外科杂志: 电子版. 2013, 7(3): 21-24.
[20] YANG Q T, LI M, YANG J Q, et al. Experience of laparoscopic radical cystectomy and sigmoid colo orthotopic neobladder reconstruction for invasive bladder cancer: Report of 18 cases: with video [J]. Chinese Journal of Endourology: Electronic Edition, 2013, 7(3): 21-24. Chinese
[21] MATEO E, GARCIA-TELLO A, RAMON DE FATA F, et al. A comparative study between open and laparoscopic approach in radical cystectomy with orthotopic ileal neobladder[J]. Actas Urológicas Españolas (English Edition), 2015, 39(2): 92-97.
[22] 陈光富, 张旭, 史立新, 等. 机器人辅助腹腔镜下根治性膀胱切除加尿流改道术的临床分析[J]. 中华泌尿外科杂志, 2012, 33(10): 744-748.
[22] CHEN G F, ZHANG X, SHI L X, et al. Clinical analysis of robot-assisted laparoscopic radical cystectomy with urinary diversion[J]. Chinese Journal of Urology, 2012, 33(10): 744-748. Chinese
(吴静 编辑)
Laparoscopic radical cystectomy and orthotopic ileal neobladder used for treatment of invasive bladder cancer
Tian-cai Liang, Min Wang, Guo-biao Liang, Yang Du, Xin Wang, Yuan-liang Wang, An-jian Chen, Zong-ping Chen, Ya-nan Guo, Jiang Du, Hao Li, Lang Yu
(Department of Urology, the Affi liated Hospital of Zunyi Medical College, Zunyi, Guizhou 563000, China)
ObjectiveTo investigate the surgical methods and experience of laparoscopic radical cystectomy and orthotopic ileal neobladder for invasive bladder cancer.MethodsThe clinical data of 14 patients with invasive bladder cancer underwent laparoscopic radical cystectomy and orthotopic ileal neobladder were collected retrospectively during March 2011 and October 2014.ResultsThe 13 patients with invasive bladder cancer were successfully completed laparoscopic radical cystectomy and orthotopic ileal neobladder. 1 case was treated with laparotomy because of unsatisfactory surgery fi eld caused by excessive tumor bleeding. Twelve cases of the urethraneobaldder anastomosis were completed through the abdominal incision, while for the other 2 cases, the anastomosis was done under the laparoscope, 2 cases were performed neovesicourethral anastomosis using single-needle running sutures through laparoscopy. The median operative time was 444 minutes, the mean intraoperative blood loss was 490 ml. Postoperative pathologic results confi rmed that 12 cases were bladder transitional cell carcinoma (1 case with partial squamous cell carcinoma) and 2 cases with bladder adenocarcinoma. No severe complication occurred except for 2 cases of urinary leakage and 1 case of urinary incontinence. Patients were followed up for 6-56 months,within which 3 patients were died of distant metastasis, 1 case was detected with intracranial metastasis, 1 case was found with urethra-vesical anastomotic stenosis while cured after urethrotomy. Ten cases were well recovered and the mean volume of the neobladder was 300 ml. ConclusionsLaparoscopic radical cystectomy and orthotopic ileal neobladder have the advantage of better therapeutic effects, safety, minimal invasion and rapid recovery, which are the preferred therapeutic methods for invasive bladder cancer.
laparoscopy; bladder carcinoma; radical cystectomy; orthotopic ileal neobladder
R<737.14 class="emphasis_bold">737.14 文献标识码: B737.14
B
10.3969/j.issn.1007-1989.2017.01.015
1007-1989(2017)01-0074-06
2016-07-24
梁国标,E-mail:lgb1111@126.com
