膀胱软镜在骨盆骨折后尿道狭窄患者中的应用及疼痛耐受性研究
2017-02-10金重睿撒应龙张炯傅强徐月敏
金重睿,撒应龙,张炯,傅强,徐月敏
(上海交通大学附属第六人民医院 泌尿外科,上海 200233)
膀胱软镜在骨盆骨折后尿道狭窄患者中的应用及疼痛耐受性研究
金重睿,撒应龙,张炯,傅强,徐月敏
(上海交通大学附属第六人民医院 泌尿外科,上海 200233)
目的研究膀胱软镜在骨盆骨折后尿道狭窄患者中的应用价值并对接受镜检患者的疼痛耐受性情况进行比较分析。方法120例男性骨盆骨折后尿道损伤(PFUDDs)导致尿道狭窄患者,平均年龄(36.2±9.5)岁(20~58岁)。87例患者接受膀胱软镜检查,33例患者行膀胱硬镜检查,所有患者接受膀胱尿道镜检查完善膀胱、后尿道情况。对膀胱及后尿道结石、膀胱颈部结构异常、后尿道假道、尿道直肠瘘的检查结果与传统的尿道造影检查进行比较分析。依据视觉模拟疼痛评分量表(VAS)对检查中、检查后1天的疼痛情况进行疼痛评分,对膀胱软镜与传统硬镜检查的疼痛评分情况进行分析并比较两组间的差异。结果膀胱软镜检查可以更直观地了解尿道狭窄位置、后尿道结构、膀胱及膀胱内结石等异常情况,通过镜检发现后尿道内结石、膀胱颈部结构异常、后尿道内假道、尿道直肠瘘瘘口分别为21、5、7和5例,与传统的影像学检查异常发现情况比较差异有统计学意义。进行膀胱软镜检查时经尿道及经膀胱造瘘口的疼痛评分明显低于硬镜检查,检查后的延时疼痛评分比较均显示差异有统计学意义。结论对骨盆骨折后尿道狭窄患者进行传统影像学检查的基础上,膀胱软镜检查能提供更全面、更有效的术前评估。患者对检查的疼痛耐受性高,对疾病正确诊治有较高的临床价值,是值得推广的术前检查方法。
骨盆骨折;后尿道损伤;尿道狭窄;膀胱软镜
骨盆骨折后尿道损伤(pelvic fracture urethral distraction defects,PFUDDs)导致尿道狭窄的检查手段包括常用的尿道造影、尿道超声和CT造影等,但对于尿道内部解剖结构及尿道周围的变化缺乏更直观地了解,对诊治产生影响。随着膀胱软镜的应用水平逐步提高,对PFUDDs导致尿道狭窄在进行影像学等常规检查基础上,结合使用膀胱软镜检查,使术前检查更加完善,病变情况更为详细,对疾病的诊治带来帮助,目前已成为骨盆骨折后尿道狭窄患者的常规检查方法之一。现报道如下:
1 资料与方法
1.1 一般资料
统计2014年6月-2015年8月本院PFUDDs导致后尿道狭窄或尿道闭锁的120例男性患者,年龄20~58岁,平均(36.2±9.5)岁。所有患者入院时均已行膀胱造口,全部患者完善逆行及排尿期尿道造影、尿道超声等影像学检查。既往有尿道手术史73例,其中尿道内切开或腔内治疗的21例。87例患者接受膀胱软镜检查,患者平均年龄(36.5±9.7)岁;33例患者接受膀胱硬镜检查,患者平均年龄(35.8±10.5)岁,两组患者的年龄段分布比较差异无统计学意义(P =0.230)。
1.2 检查方法及检查结果
所有检查均在门诊膀胱镜检查室完成。本研究中87例患者接受Olympus CYF-240A型膀胱软镜检查,镜体长度650 mm,工作长度380 mm,软镜外径F15.4,器械通道内径F6,前端可控部分可向上弯曲210°,向下弯曲120°。患者取截石位,拔除膀胱造瘘管,检查区域碘伏消毒,盐酸丁卡因胶浆尿道及膀胱造瘘口黏膜表面麻醉。自尿道外口直视下置入镜鞘,观察尿道黏膜情况,直至尿道狭窄处并记录尿道外口至狭窄段距离;膀胱造瘘口直视下进镜,观察膀胱及后尿道有无结石,膀胱颈部及精阜的位置及完整性,进入后尿道观察有无假道形成、尿道瘘口或瓣膜记录尿道内口及精阜至狭窄或闭锁端尿道的距离。对怀疑有尿道直肠瘘患者,操作同时行直肠指诊明确直肠瘘的位置。33例患者采用Olympus F8.5小儿膀胱硬镜或F17的膀胱硬镜进行检查,均按前述步骤进行检查。记录镜检发现异常情况与影像学检查结果并比较两组间差异。
1.3 疼痛评分
依据视觉模拟疼痛评分量表(visual analogue pain scale,VAS):0~10分,0分无痛,1~3分为轻度疼痛,4~7分中度疼痛,8~10分重度疼痛[1]。对所有患者在检查中及操作后1天的疼痛指数进行评分。对两检查组的疼痛评分资料进行统计比较。
1.4 统计学方法
所有数据采用SPSS 13.0统计软件进行分析,膀胱软镜组与硬镜组的疼痛评分用均数±标准差表示(±s),比较采用t检验;经检查发现异常情况(后尿道结石、膀胱颈及后尿道结构破坏、后尿道假道和尿道直肠瘘口)与影像学检查的计数资料分析,采用χ2检验,以P<0.05为差异具有统计学意义。
2 结果
2.1 手术时间
所有患者顺利完成检查。软镜组操作时间平均为(6.1±2.3)min,硬镜组为(7.3±1.7)min,两组间比较差异无统计学意义(P =0.300)。
2.2 镜检操作应用
膀胱尿道镜检查中,膀胱软镜检查发现后尿道或膀胱内结石21例,后尿道及膀胱颈部结构破坏5例,后尿道假道7例,尿道直肠瘘口5例。两组不同尿道镜检查方法发现异常的情况与影像学检查的结果对比中,镜检发现结石、瘘道和颈部结构异常的比例更高,两组间的比较差异有统计学意义。见表1。
2.3 疼痛评分
比较膀胱软镜组及硬镜组的疼痛评分显示,软镜组疼痛评分结果显示轻-中度疼痛患者的比例明显优于硬镜组(96.55% vs 33.33%);经尿道外口及经膀胱造瘘口的检查中,软镜组的疼痛评分均优于硬镜组,其中经尿道检查及经膀胱瘘口检查的比较中差异有统计学意义;检查后1天的疼痛评分比较,膀胱软镜的疼痛评分优于膀胱硬镜组,差异有统计学意义。见表2。
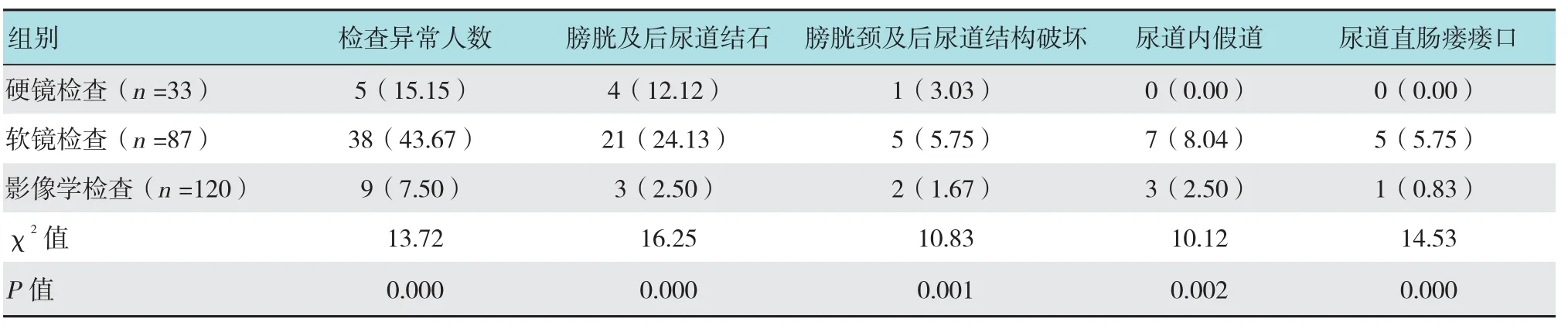
表1 膀胱软镜和尿道造影检查对尿道内情况的分析 例(%)Table 1 Comparison of abnormalities between flexible, rigid cystoscopy and urethrography n(%)
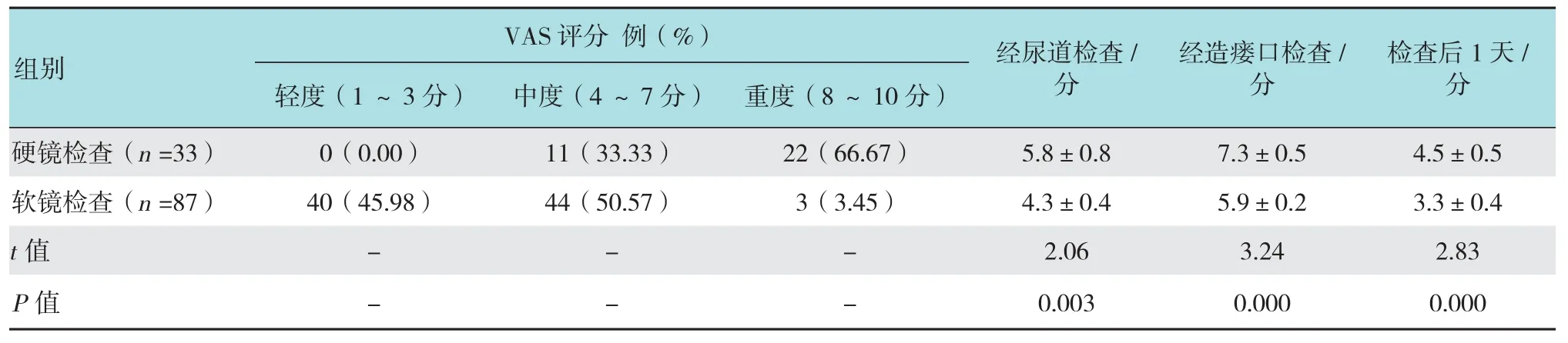
表2 尿道镜检查情况及疼痛评分的比较Table 2 Comparison of pain scores between flexible and rigid cystoscopy
3 讨论
PFUDDs导致的尿道狭窄、严重创伤或治疗不当后导致的复杂性尿道狭窄,如伴有尿道假道、慢性尿道周围脓肿、骨髓炎,或者膀胱颈破坏及尿道直肠瘘等情况可能需要复杂的手术。对于这些患者,手术前传统的排尿期和逆行尿道造影仍然是目前首选检查方法,其他包括尿道超声,三维CT造影重建或磁共振检查等。但如患者因外伤后无法耐受或放置体位检查、膀胱颈部及后尿道无法开放或开放不佳、造影剂过敏或尿道无法显影,都将导致无法正确了解患者尿道内异常情况。尿道狭窄的尿道缺损长度、部位和数量的正确评估,能指导正确的手术治疗方案[2]。如何采用一种更加直观、简单有效的检查方法来明确尿道病变的情况,为诊断和治疗提供更有效的帮助,值得进一步研究和探讨。
膀胱尿道镜可很好地评估膀胱内部及尿道内情况,但传统的膀胱尿道镜检查因疼痛刺激、患者耐受力差而限制了临床应用。对尿道狭窄患者而言,因创伤或多次治疗后的疼痛感觉对检查更是产生了抵触畏惧的心理。从1973年开始,电子膀胱软镜逐步运用于临床,到目前已经得到了非常广泛的应用[3-4]。其具有许多优点,如损伤小、术后并发症少、视野无盲区,可同时观察尿道和膀胱等[5]。相比传统的膀胱硬镜,能给患者的检查及治疗带来很大的帮助。将尿道镜检查用于PFUDDs导致的尿道狭窄患者,进一步了解其尿道病变情况,使术前检查更加完善,为患者手术治疗提供更多有益的帮助。
与传统的排尿期及逆行尿道造影相比,膀胱软镜检查的应用能提供更精确、直观的信息,为医生选择更好的诊治方案提供帮助[6]。对PFUDDs导致的尿道狭窄而言,狭窄或闭锁的位置和长度常常是决定选用适当治疗方案的决定因素[7-8]。膀胱颈部距离尿道狭窄的距离是预测手术难度的重要因素,同时会对手术的结果产生影响[8]。
镜检可清晰地区分正常尿道黏膜和尿道纤维化并失去弹性的异常尿道,可明确了解远近端尿道黏膜情况和疤痕狭窄的程度,以此来判断尿道狭窄或闭锁性病变的正确分界。也可以通过辨认正确的宽大的球部尿道、膀胱颈部和精阜等解剖学标志,估算尿道内口至狭窄段的距离以及狭窄段的位置和长度,结合影像学检查准确判断狭窄的长度。对于狭窄(闭锁)段位于膜部且较短时,通过游离前尿道后进行无张力吻合。对狭窄端位置较高接近前列腺部且狭窄段较长时,可采用切除部分耻骨联合下缘组织以缩短前后尿道距离,减低尿道吻合口张力提高手术成功率。相比影像学检查,软镜检查能提供更可靠的尿道内情况。
镜检可以明确膀胱内及后尿道内有无结石形成,对于X线阴性结石患者了解膀胱及后尿道内有无结石及结石大小有着重要的作用。避免结石遗漏或残留对术后排尿产生影响。对于膀胱及后尿道内多发结石伴感染的病例可以明确是否需要进行分期治疗提供依据。软镜下检查结石诊断的准确率高,能对手术时机的合理选择提供帮助。
对于膀胱颈部及后尿道的检查包括膀胱颈部结构完整性、精阜的完整性和尿道括约肌情况。严重的创伤导致的膀胱颈部后尿道损伤导致的后尿道缺损或膀胱颈部结构破坏,传统的尿道造影检查无法明确诊断的病例,尿道镜检查的优势明显。通过观察括约肌部位的结构变化和预判术后尿失禁的发生情况,为手术方式及手术路径的选择提供有效依据,严重创伤导致后尿道结构损毁的患者可能需要复杂的经腹联合会阴途径进行治疗。
明确尿道内有无假道形成、有无直肠瘘道及确定直肠瘘口的正确位置,对手术前患者情况的充分告知及对手术操作准备提供依据,对于既往后尿道手术失败后多次行扩张等腔内治疗后尿道假道形成的诊断具有较高的价值。有效的尿道镜检相比CT造影,能在直视下观察尿道直肠瘘口及周围情况,对直肠瘘口位置较为精确的定位。对复杂性尿道直肠瘘口位置及周围情况提供帮助,对手术路径的选择也有很大帮助。而且检查的费用更低,耐受程度及安全性更好,可以减少放射性照射的危险。在检查中笔者发现,通过软镜检查,尿道假道及尿道直肠瘘口的发现比例明显高于硬镜检查的患者,对比造影检查的优势更明显。
软镜检查可区分正常尿道黏膜、尿道瘢痕组织以及尿道假道,为分辨及分离出正常尿道组织提供支持。也可以明确精阜的位置及近端尿道黏膜的情况,避免远端正常尿道和近端假道的错误吻合,因而软镜可作为手术中重要的指导工具来辨别正常的近端尿道的确切位置,提高手术成功率[9],已经在临床或手术中得到运用。
许多研究证实膀胱软镜检查的耐受性及疼痛情况明显好于膀胱硬镜检查[10-11],本研究显示PFUDDs导致的尿道狭窄患者检查后疼痛评分统计显示无论是经尿道及经膀胱造瘘口的检查、检查后的延时疼痛评分,膀胱软镜的疼痛评分均明显优于膀胱硬镜检查。这些优势是由膀胱软镜的特性所决定的,传统硬性膀胱镜为金属材料,管径较粗,无法弯曲,对尿道周围组织损伤较大。而软镜镜体柔软,管径细,对尿道黏膜的刺激、损伤较小,可减少对尿道黏膜的医源性损伤,对患者造成的痛苦较轻[12]。这些特点使检查后的肉眼血尿、尿道刺激症状及尿道热的发生明显低于硬镜检查[6]。软镜末端可向上下弯曲的角度较大,克服了视野盲端,对膀胱颈部及尿道内口检查优势尤为明显。对患者而言,降低了检查的疼痛刺激,减少膀胱痉挛,无出血,痛苦小,更易为患者接受。对医师而言,视野清晰,做到无盲区检查,同时提供了光亮度更高、分辨率更好的优质图像,检查的有效性得到提高。
有研究显示当膀胱镜前端经过尿道外括约肌部分时疼痛评分最高,这是男性患者在镜检过程中痛感最高的部位[13]。而PFUDDs患者因损伤部位常见于外括约肌处,镜检时不通过此处因而也是疼痛指数明显较低的可能因素。至于局部麻醉药物应用对镜检时的镇痛作用是否会对疼痛评分结果产生影响,荟萃分析表明,男性患者接受膀胱软镜检查时,利多卡因与润滑剂的作用相似[14-15],而且局部麻醉用药后延时的检查与即刻进行检查组间也未有差异[16]。当然本研究存在许多局限性,患者的选择及检查是非盲的;疼痛评分的不确定因素很多都可能对研究结果产生影响。
综上所述,本研究结果表明在已有的传统影像学检查基础上,膀胱软镜检查能更充分地了解后尿道、膀胱及膀胱颈部情况,为患者明确病变情况及治疗提供更多帮助,同时检查的有效性及疼痛耐受性也更好,对于后尿道狭窄患者的治疗也有较高的临床应用价值,可以作为PFUDDs尿道狭窄患者术前的一项常规检查方法。
[1] COLLINS S L, MOORE R A, MEQUAY H J. The visual analogue pain intensity scale: what is moderate pain in millimetres[J]. Pain, 1997, 72(1-2): 95-97.
[2] LI X, SA Y L, XU Y M, et al. Flexible cystoscope for evaluating pelvic fracture urethral distraction defects[J]. Urol Int, 2012, 89(4): 402-407.
[3] TSUCHIDA S, SUGAWARA H. A new fl exible fi ber cystoscope for visualization of the bladder neck[J]. J Urol, 1973, 109(5): 830-831. [4] WITJES J A, MOONEN P M, VAN DER HEIJDEN A G. Comparison of hexaminolevulinate based flexible and rigid fluorescence cystoscopy with rigid white light cystoscopy in bladder cancer: results of a prospective phase Ⅱ study[J]. Eur Urol, 2005, 47(3): 319-322.
[5] ADEYOJU A B, COLLINS G N, BROOMAN P, et al. Outpatient flexible cystoscope-assisted insertion of ureteric catheters and ureteric stents[J]. BJU lnt, 1999, 83(7): 748-750.
[6] FIGUEROA J C, HOENIG D M. Use of 7.5F flexible pediatriccystoscope in the staging and management of urethral stricture disease[J]. J Endourol, 2004, 18(1): 119-121.
[7] MACDONALD M F, SANTUCCI R A. Review and treatment algorithm of open surgical techniques for management of urethral strictures[J]. Urology, 2005, 65(1): 9-15.
[8] FU Q, ZHANG Y M, BARBAGLI G, et al. Factors that infl uence the outcome of open urethroplasty for pelvis fracture urethral defect (PFUD): an observational study from a single high-volume tertiary care center[J]. World J Urol, 2015, 33(12): 2169-2175.
[9] HOSSEINI S J, KAVIANI A, JABBARI M, et al. Diagnostic application of flexible cystoscope in pelvic fracture urethral distraction defects[J]. Urol J, 2006, 3(4): 204-207.
[10] SEKLEHNER S, REMZI M, FAJKOVIC H, et al. Prospective multi-institutional study analyzing pain perception of fl exible and rigid cystoscopy in men[J]. Urology, 2015, 85(4): 737-741.
[11] SAJID M A, KHURSHID H, SAEED M, et al. Flexible cystoscopy a valuable diagnostic tool for lower urinary tract pathology[J]. J Pak Med Assoc, 2015, 65(3): 253-255.
[12] DRYHURST D J, FOWLER C G. A new small-calibre diagnostic fl exible cystoseope[J]. BJU Int, 2002, 89(3): 194-196.
[13] CHEN Y T, HSIAO P J, WONG W Y, et al. Randomized doubleblind comparison of lidoeaine gel and plain lubricating gel in relieving pain during flexible cystoscopy[J]. J Endourol, 2005, 19(2): 163-166.
[14] PATEL A R, JONES J S, BABINEAU D. Lidocaine 2% gel versus plain lubricating gel for pain reduction during fl exible cystoscopy: a meta-analysis of prospective, randomized, controlled trials[J]. J Urol, 2008, 179(3): 986-990.
[15] TAGHIZADEH A K, EL MADANI A, GARD P R, et al. When does it hurt? Pain during fl exible cystoscopy in men[J]. Urol Int, 2006, 76(4): 301-303.
[16] LOSCO G, ANTONIOU S, MARK S. Male fl exible cystoscopy: does waiting after insertion of topical anaesthetic lubricant improve patient comfort[J]. BJU Int, 2011, 108(Suppl 2): 42-44.
(曾文军 编辑)
Clinical application and pain tolerance of fl exible cystoscopy in pelvic fracture urethral distraction defects stricture
Chong-Rui Jin, Ying-long Sa, Jiong Zhang, Qiang Fu, Yue-min Xu
(Department of Urology, the Sixth People’s Hospital affi liated to Shanghai Jiaotong University, Shanghai 200233, China)
ObjectiveTo study the value of flexible cystoscopy in diagnosing posterior urethral strictures resulting from pelvic fracture and the pain score of the examination. MethodsBetween 2014 and 2015, 120 male patients with pelvic fracture urethral distraction defect were evaluated by cystoscopy before surgery. In this study, flexible cystoscopy was used in 87 patients, 33 patients received conventional rigid cystoscopy. The cystoscopy was introduced into the posterior urethra and the area was evaluated for the length of the proximal urethra and any possible fistulas, false passages, calculi or displacement of the posterior urethra. The patient’s pain feeling was recorded during the examination, 24 hrs after cystoscopy examination. The pain feeling result was achieved by visual analogue pain scale.ResultsSevere allergic reaction or obvious discomfort did not occur in any patients after cystoscopy. By comparing the data obtained from fl exible cystoscopy to those from conventional urethrography, the rate of detection in other abnormalities was higher in fl exible cystoscopy than in conventional urethrography. 21, 5, 7 and 5 patients were detected with calculus, posterior urethral structure damage, false passage and fi stula respectively. In comparison, the abnormalities were only observed in 3, 2, 3 and 1 patients respectively through conventionalurethrography imaging. However, the pain feeling of the flexible cystoscopy is better than the convenional rigid cystoscopy. The statistical difference was found in the pain feeling score during the examination and later after the examination. Conclusions Flexible cystoscopy is a safe and valuable procedure in the evaluation of the posterior urethra in patients with pelvic fracture urethral distraction defect before surgery.
pelvic fracture; urethral injury; posterior urethra stricture; fl exible cystoscopy
R695
A
10.3969/j.issn.1007-1989.2017.01.003
1007-1989(2017)01-0015-05
2016-06-27
