三孔与单孔腹腔镜切除术式治疗急性阑尾炎合并胆囊结石的疗效对比
2017-02-10项海项秉该林振亮赵章程温江涛
项海,项秉该,林振亮,赵章程,温江涛
(1.浙江省苍南县人民医院 普外科,浙江 温州 325800;2.山西临汾市人民医院 普外科,山西 临汾 041000)
三孔与单孔腹腔镜切除术式治疗急性阑尾炎合并胆囊结石的疗效对比
项海1,项秉该1,林振亮1,赵章程1,温江涛2
(1.浙江省苍南县人民医院 普外科,浙江 温州 325800;2.山西临汾市人民医院 普外科,山西 临汾 041000)
目的探讨三孔与单孔腹腔镜胆囊阑尾联合切除术式治疗急性阑尾炎合并胆囊结石临床疗效差异。方法研究对象选取该院及临汾市人民医院2012年8月-2015年8月收治急性阑尾炎合并胆囊结石患者共110例,以随机抽签法分为对照组(55例)和观察组(55例),分别采用三孔和单孔腹腔镜下胆囊阑尾联合切除术式治疗;比较两组患者手术相关临床指标、Brown手术满意度评分、手术前后抑郁焦虑视觉模拟评分法(VAS)及术后并发症发生率等。结果观察组患者切口长度明显短于对照组(P<0.05);观察组患者手术操作用时则明显长于对照组(P<0.05);观察组患者术后抑郁焦虑VAS评分均明显低于对照组、治疗前(P<0.05);同时两组患者术后并发症发生率比较差异无统计学意义(P >0.05)。结论相较于三孔腹腔镜术式,单孔腹腔镜胆囊阑尾微创联合切除治疗急性阑尾炎合并胆囊结石可有效缩短切口长度,改善手术美观性和术后负面情绪,且未导致术后并发症风险上升。
腹腔镜;单孔;三孔;胆囊阑尾联合切除
目前腹腔镜术式以其微创,恢复时间短及并发症少等优势开始被广泛用于胆囊和阑尾疾病外科治疗。而随着微创腔镜技术发展,在保证手术效果和治疗安全性基础上,对于急性阑尾炎合并良性胆囊疾病实施同期切除手术越来越受到人们的关注;而患者对于手术微创和术后切口美观性要求提高使得传统常规三孔腹腔镜术式难以满足患者需要[1-2]。近年来单孔腹腔镜术式在临床得到大量应用,其仅通过作脐正中切口置入腔镜器械即可完成手术,无腹部切口瘢痕遗留;但目前国内尚无两种腹腔镜术式行同期胆囊阑尾切除相关随机对照研究[3]。本次研究以我院2012年8 月-2015年8月收治急性阑尾炎合并胆囊结石患者共110例作为研究对象,分别采用三孔和单孔腹腔镜下胆囊阑尾联合切除术式治疗,比较两组患者手术相关临床指标、Brown手术满意度评分、手术前后抑郁焦虑视觉模拟评分法(visual analogue scale,VAS)及术后并发症发生率等,探讨两种腹腔镜胆囊阑尾微创联合切除治疗急性阑尾炎合并胆囊结石临床疗效差异。现报道如下:
1 资料与方法
1.1 一般资料
研究对象选取我院及临汾市人民医院2012年8 月-2015年8月收治急性阑尾炎合并胆囊结石患者共110例,以随机抽签法分为对照组和观察组,每组各55例。纳入标准:①依据临床症状体征,实验室指标及B超检查确诊急性阑尾炎;②胆囊结石病史;③年龄>18岁;④研究方案经医院伦理委员会批准;⑤患者或家属知情同意。排除标准:①胆囊结石急性发作无法行急诊手术;②合并胆总管结石、肝内胆管结石需再行其他手术;③体质指数(body mass index,BMI)>30 kg/cm2;④免疫抑制性疾病;⑤血液系统疾病;⑥严重脏器功能障碍;⑦妊娠哺乳期女性;⑧腹部手术史;⑨临床资料不全。两组患者性别、年龄、BMI及胆囊结石病程等一般资料比较差异无统计学意义(P >0.05),具有可比性。见表1。
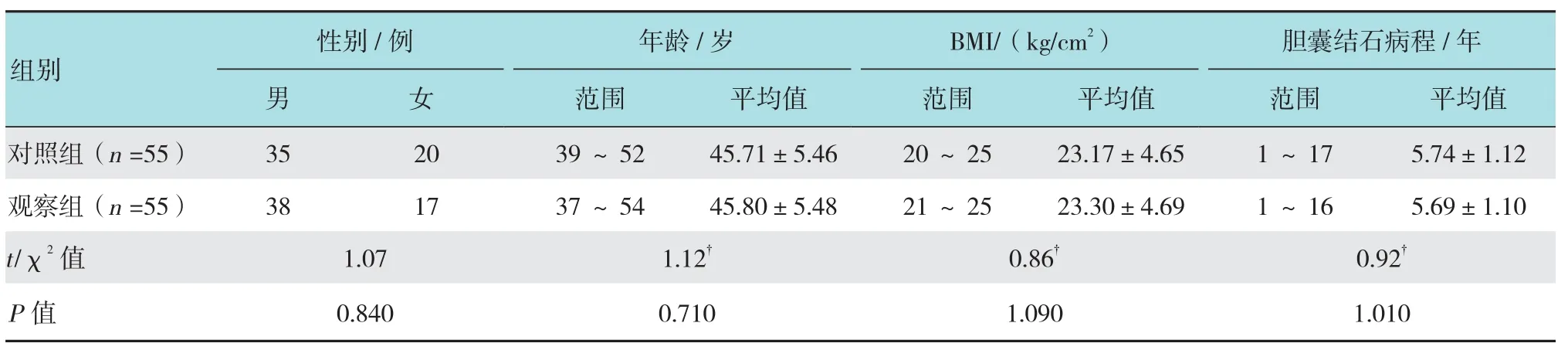
表1 两组患者一般资料比较Table 1 Comparison of general data between two groups
1.2 治疗方法
两组患者麻醉方式均采用气管插管复合静脉麻醉,气腹压力为12~14 mmHg。对照组患者采用常规三孔术式治疗,即作脐上缘弧形切开皮肤建立观察孔,自该切口处放入10 mm Trocar对阑尾及胆囊病变全面探查;剑突下作切口,置入10 mm Trocar作为腹腔镜胆囊切除术(cholecystectomy,LC)主操作孔,再于右锁骨中线肋缘下切口较常规LC切口下移1.0~1.5 cm位置作切口,置入5 mm Trocar作为辅助操作孔;首先向外上抓取胆囊颈,游离胆囊动脉后切断胆囊管及胆囊床位置,待确认有无活动性出血或胆漏后再行胆囊切除;确定阑尾及阑尾系膜并在阑尾根部游离结扎,以丝线结扎阑尾根部和线结远侧1.0 cm处,电刀切除阑尾组织并行残端黏膜电凝止血;观察组患者采用改良单孔术式治疗,即作脐正中切口,置入奥林巴斯(Olympus)TriPort单孔腹腔镜系统,其他手术操作同对照组。
1.3 观察指标
①记录患者手术相关临床指标,计算平均值,包括手术操作用时、术中出血量、切口长度、术后初次排气时间和术后VAS评分及总住院时间;②患者手术满意度评价参照Brow手术整体满意度评分量表进行[4],包括术后身体机能恢复和腹部美观性两部分,每项分值0~5分,分值越高则手术满意程度越佳;③采用VAS法进行术后抑郁焦虑情绪评价,每项分值0~10分,分值越高则负面情绪越严重[5];④记录患者术后并发症发生例数,计算百分比;包括感染、胆管损伤、胆漏及脐疝。
1.4 统计学方法
本次研究数据选择SPSS 20.0分析软件,计量资料以均数±标准差(±s)表示,采用t检验,计数资料采用χ2检验和确切概率法,以百分比(%)表示;检验水准为α=0.05。
2 结果
2.1 两组患者手术相关临床指标水平比较
观察组患者切口长度明显短于对照组(P<0.05);观察组患者手术操作用时则明显长于对照组(P < 0.05);两组患者术中出血量、术后初次排气时间、术后VAS评分及总住院时间比较差异无统计学意义(P >0.05)。见表2。
表2 两组患者手术相关临床指标水平比较 (±s)Table 2 Comparison of clinical index of operation related between two groups (±s)
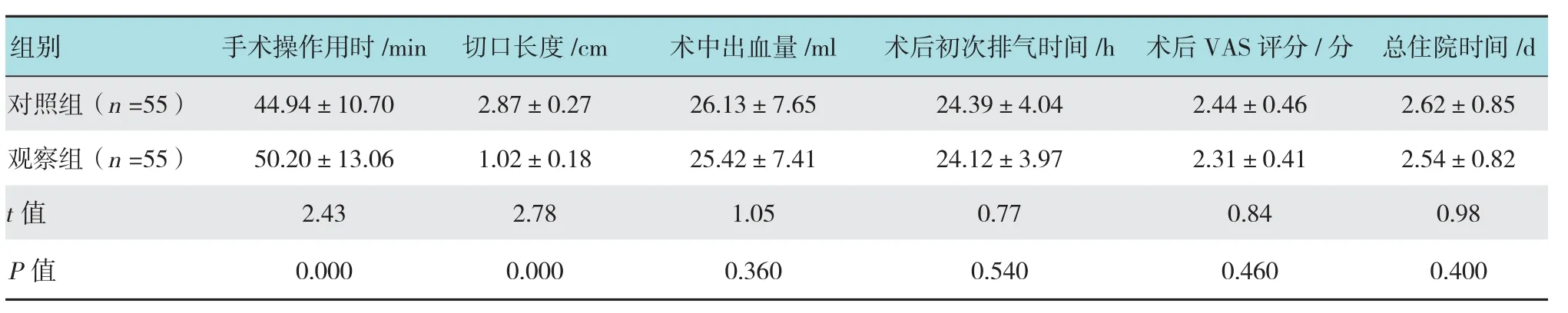
表2 两组患者手术相关临床指标水平比较 (±s)Table 2 Comparison of clinical index of operation related between two groups (±s)
?
表3 两组患者手术前后抑郁焦虑VAS评分比较 (分,±s)Table 3 Comparison of the VAS scores of depression and anxiety before and after operation between two groups (score,±s)
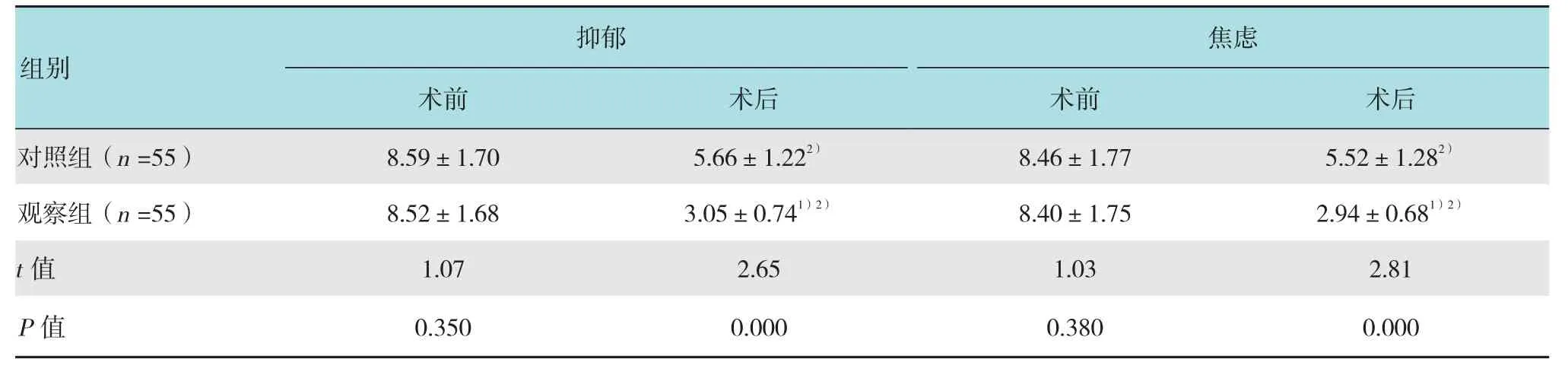
表3 两组患者手术前后抑郁焦虑VAS评分比较 (分,±s)Table 3 Comparison of the VAS scores of depression and anxiety before and after operation between two groups (score,±s)
注:1)与对照组比较,P<0.05;2)与术前比较,P<0.05
?
2.2 两组患者Brown手术满意度评分比较
对照组和观察组患者Brown手术满意度评分分别为(7.16±0.51)和(9.35±0.60)分,观察组患者Brown手术满意度评分明显高于对照组,差异有统计学意义(t =2.23,P =0.010)。
2.3 两组患者手术前后抑郁焦虑VAS评分比较
观察组患者术后抑郁VAS评分明显低于对照组,与治疗前比较VAS评分明显下降,差异均有统计学意义(P<0.05)。观察组患者术后焦虑VAS评分明显低于对照组,与治疗前比较VAS评分明显下降,差异均有统计学意义(P<0.05)。见表3。
2.4 两组患者术后并发症发生率比较
对照组术后并发症6例。其中,切口感染3例,胆管损伤2例,脐疝1例,发生率为10.91%。观察组术后并发症5例。其中,切口感染1例,胆管损伤1例,胆漏1例,脐疝2例,发生率为9.09%。两组患者术后并发症发生率比较差异无统计学意义(P >0.05)。见表4。

表4 两组患者术后并发症发生率比较Table 4 Comparison of the complication incidence after operation between two groups
3 讨论
腹腔镜同期手术是指单次腹腔镜手术对2个及以上部位进行切除的一种手术方案;而胆囊阑尾同期切除则是其中应用最为广泛的手术类型。相较于开腹手术,腹腔镜手术因器械具有可伸缩性优势,故可有效降低同期切除距离较远不同病变的难度,提高治疗安全性[6]。而其中单孔腹腔镜术式应用可更有效降低同期手术创伤程度,通过脐部切口置入避免腹部瘢痕残留,进一步提高治疗安全性,越来越受到患者特别是女性的认可[7]。脐部属于胚胎时期遗留自然孔道,通过此通道进入可有效隐藏腹部瘢痕,降低术后切口、胃肠及阴道感染风险;同时单孔置入对于腹腔镜器械无更高要求,使用常规器械即可完成手术操作[8-9];术中观察光源与操作器械同轴则有助于避免空间异常感,提高视野开阔程度[10]。
本次研究结果中,观察组患者切口长度和Brown手术满意度评分均明显优于对照组(P<0.05),证实单孔腹腔镜术式用于胆囊阑尾同期联合切除在缩小手术切口和提高患者满意度方面优势明显,笔者认为这可能与术后切口瘢痕遗留减少密切相关;而观察组患者手术操作用时则明显长于对照组(P<0.05),与以往研究结论不一致[11];术者腔镜操作熟练程度、患者病变严重程度及腹腔粘连情况是导致这一差异出现的主要原因[12]。
本次研究结果中,观察组患者术后抑郁焦虑VAS评分均明显低于对照组(P<0.05),提示单孔腹腔镜下行胆囊阑尾同期切除有助于缓解不良心理状态,改善术后生活质量;患者术中对病灶行有效切除,术后较短恢复时间及切口美观性已被证实可有效降低外科手术患者抑郁焦虑情绪产生;而两组患者术后并发症发生率比较差异无统计学意义(P >0.05),则显示单孔腹腔镜下行胆囊阑尾同期切除与三孔术式相比并未导致术后并发症发生风险增加,安全性符合临床需要。
笔者认为单孔腹腔镜胆囊阑尾微创联合切除术操作过程中应注意以下问题:①手术医生应熟练掌握单孔腹腔镜操作技术,对于胆囊三角解剖结构充分认识,并可熟练进行腔内缝合;②增加气腹压力至12~14 mmHg并采取倾斜穿刺,以避免脏器损伤及切口疝发生;③胆囊三角解剖过程中应对胆总管外侧和后三角进行先期解剖,消除肝脏脏面遮挡;同时注意充分游离胆囊管和胆囊动脉的同时降低肝总管、右肝管误夹风险;④阑尾切除时应首先处理阑尾系膜,对于根部未合并坏疽者无需缝合;⑤术中如胆囊炎症较为严重,难以有效暴露胆囊三角者应立即中转其他术式[13]。
综上所述,相较于三孔腹腔镜术式,单孔腹腔镜胆囊阑尾微创联合切除治疗急性阑尾炎合并胆囊结石可有效缩短切口长度,改善手术美观性和术后负面情绪,且未导致术后并发症风险上升。但鉴于入选样本量少、随访时间短及单一中心等因素制约,所得结论还有待更大规模临床随机对照研究证实。
[1] BATAJOO H, HAZRA N K. Laparoscopic versus open appendectomy in acute appendicitis[J]. J Nepal Health Res Counc, 2012, 10(22): 239-242.
[2] CARIATI A, PIROMALLI E. Conservative or operative management (open or laparoscopic) of acute appendicitis[J]. Can J Surg, 2012, 55(3): E6.
[3] LEE W S, CHOI S T, LEE J N, et al. Single-port laparoscopic appendectomy versus conventional laparoscopic appendectomy: a prospective randomized controlled study[J]. Ann Surg, 2013, 257(2): 214-218.
[4] OHTANI H, TAMAMORI Y, ARIMOTO Y, et al. Meta analysis of the results of randomized controlled trials that compared laparoscopic and open surgery for acute appendicitis[J]. J Gastrointest Surg, 2012, 16(10): 1929-1939.
[5] 孟凡强, 宁武, 牛晋卫, 等. 经脐单孔腹腔镜阑尾切除术治疗慢性阑尾炎58例[J]. 中华普通外科杂志, 2013, 28(6): 421-423.
[5] MENG F Q, NING W, NIU J W, et al. Transumbilical single port laparoscopic appendectomy in treatment of 58 cases of chronic appendicitis[J]. Chin J General Surg, 2013, 28 6): 421-423. Chinese
[6] 何彦安, 雷正明, 丁辉, 等. 经脐单孔与传统腹腔镜胆囊切除术随机对照试验的Meta分析[J]. 中华肝胆外科杂志, 2013, 19(2): 137-142.
[6] HE Y A, LEI Z M, DING H, et al. Meta analysis of randomized controlled trials of the umbilical single hole and conventional laparoscopic cholecystectomy[J]. Chin J Hepa Surg, 2013, 19(2): 137-142. Chinese
[7] KUMAR A S, LEE S W. Laparoscopy in colorectal surgery[J]. Surg Clin Noah Am, 2013, 93(1): 217-230.
[8] LIN Y M, HSIEH C H, CHENG C I, et al. Laparoscopic appendectomy for complicated acute appendicitis does not result in increased surgical complications[J]. Asian J Surg, 2012, 35(3): 113-116.
[9] MUTTER D, MARESCAUX J. Appendicitis/diverticulitis: minimally invasive surgery[J]. Dig Dis, 2013, 31(1): 76-82
[10] UNVER N, COBAN G, ONARAN O I, et al. Co-existence of acute appendicitis and inflammatory myofibroblastic tumor of the small intestine: A case report[J]. Ann Med Surg (Lond), 2015, 4(3): 217-220.
[11] VILALLONGA R, BARBAROS U, SÜMER A, et al. Singleport transumbilical laparoscopic cholecystectomy: A prospective randomized comparison of clinical results of 140 cases[J]. J Minim Access Surg, 2012, 8(3): 74-78.
[12] HASUKIC S, MATOVIC E, KONJIC F, et al. Transumbilical single-port laparoscopic cholecystectomy[J]. Med Arh, 2012, 66(4): 276-277.
[13] BROWN K M, MOORE B T, SORENSEN G B, et al. Patientreported outcomes after single-incision versus traditional laparoscopic cholecystectomy: a randomized prospective trial[J]. Surg Endosc, 2013, 27(9): 3108-3115.
(吴静 编辑)
Comparison of different kinds of combination of laparoscopic operation in treatment of acute appendicitis complicated with gallbladder stones
Hai Xiang1, Bing-gai Xiang1, Zhen-liang Lin1, Zhang-cheng Zhao1, Jiang-tao Wen2
(1.Department of General Surgery, the People’s Hospital, Wenzhou, Zhejiang 325800, China; 2.Department of General Surgery, the People’s Hospital, Linfen, Shanxi 041000, China)
ObjectiveTo investigate the clinical effects differences of three-port and single-port invasively combination laparoscopic cholecystectomy and appendectomy in the treatment of acute appendicitis complicated with gallbladder stone.Methods110 patients with acute appendicitis complicated with gallbladder stones from August 2012 to August 2015 were randomly divided into control group (55 patients) with three-port laparoscopic operation and observation group (55 patients) with single-port laparoscopic operation; and the clinical indexes for operation related, operation overall satisfaction score of Brown, the VAS score of depression and anxiety before and after operation and postoperative complications of both groups were compared.ResultsThe incision length of observation group was significantly shorter than control group (P < 0.05). The operative time of observation group was significantly longer than control group (P < 0.05). The operation overall satisfaction of Brown of observation group was significantly higher than control group (P < 0.05). The VAS score of depression and anxiety after operation of observation group was significantly better than control group and before operation (P < 0.05). There was no signifi cant difference in the incidence of postoperative complications between 2 groups(P < 0.05).ConclusionCompared with three-port laparoscopic operation, single-port invasively combination laparoscopic cholecystectomy and appendectomy in the treatment of acute appendicitis complicated with gallbladder stone can effi ciently decrease the incision length, improve the aesthetic degree and postoperative negative emotions and not lead to increased risk of postoperative complications.
laparoscopic operation; single-port; three-port; cholecystectomy and appendectomy
R656.8
10.3969/j.issn.1007-1989.2017.01.013
1007-1989(2017)01-0065-05
2016-11-04
注:†为t值
