产妇及其新生儿血25羟维生素D水平变化及临床意义研究
2017-02-10杨亚俊程小宁
薛 静,杨亚俊,程小宁
(陕西中医药大学第二附属医院检验科,陕西 咸阳 712000)
产妇及其新生儿血25羟维生素D水平变化及临床意义研究
薛 静,杨亚俊,程小宁
(陕西中医药大学第二附属医院检验科,陕西 咸阳 712000)
目的 探讨产妇及其新生儿血25羟维生素D水平变化及临床意义。方法 选择2014年5月至2015年5月在陕西中医药大学第二附属医院分娩的102例产妇及其131例新生儿作为研究对象,采用酶联免疫吸附试验法测定产妇及其新生儿的血25-(OH)D水平,比较不同产妇及其新生儿血25-(OH)D水平,并分析产妇与其新生儿血25-(OH)D水平的关系。结果 在102例产妇中,血25-(OH)D水平为(64.54±19.87)nmol/L;维生素D充足19例(18.63%),不足49例(48.04%),缺乏34例(33.33%);单胎妊娠与双胎+三胎妊娠产妇间25-(OH)D的分布及血25-(OH)D的水平比较差异均无统计学意义(均P>0.05)。在131例新生儿中,血25-(OH)D水平为(68.43±21.76)nmol/L;维生素D充足36例(27.48%),不足57例(43.51%),缺乏38例(29.01%)。女性新生儿维生素D充足比例高于男性新生儿维生素D充足比例(P>0.05);早产儿维生素D充足比例低于足月儿维生素D充足比例(χ2=7.533,P<0.05),双胎+三胎妊娠新生儿维生素D充足比例低于单胎妊娠新生儿维生素D充足比例(χ2=5.642,P<0.05)。产妇血25-(OH)D水平与新生儿血25-(OH)D水平呈正相关性(r=0.467,P=0.000)。结论 产妇及其新生儿维生素D整体处于不足水平,产妇血25-(OH)D水平与新生儿血25-(OH)D水平存在显著相关性,因此应从妊娠期采取干预措施,以防治维生素D不足。
产妇;新生儿;25羟维生素D;水平变化;临床意义
维生素D为人体所必需的一种脂溶性维生素,随着对维生素D研究的逐步深入,目前多数学者认为维生素D属于类固醇激素的一种,有内分泌、旁分泌和自分泌方式[1]。在机体中,维生素D除了调节钙磷平衡之外,还参与了血管形成、细胞增殖分化、葡萄糖代谢、免疫调节等多种生理过程。既往研究显示,维生素D主要是以25羟维生素D[25-(OH)D]的循环活性形式发挥作用,在老年人、绝经后妇女、孕妇及儿童中多见25-(OH)D缺乏,其是世界各国所面临的一个重要公共卫生问题。国外有文献指出,25-(OH)D的增加不仅增加了孕妇罹患子痫前期、妊娠糖尿病、妊娠期高血压疾病等的风险,同时对胎儿宫内发育有不良影响,而且会增加新生儿糖尿病、心血管疾病以及免疫系统疾病的发生风险[2]。基于此,本研究分析了产妇及其新生儿血25-(OH)D水平的变化及临床意义,旨在为改善产妇及其新生儿营养状况提供参考依据。
1资料与方法
1.1一般资料
采取随机数字表法选择2014年5月至2015年5月在陕西中医药大学第二附属医院分娩的102例产妇及其131例新生儿作为研究对象,所有产妇均无妊娠合并症、急慢性感染、骨代谢疾病,均无心、肝、肾等脏器官功能障碍,妊娠期间未行药物治疗,均顺利分娩,对于早产儿给予配方奶喂养(含维生素D3 117IU/100mL),其余给予普通配方奶喂养(含维生素D3 35.2IU/100mL),经口喂养的早产儿能量不足的补充全胃肠外静脉营养(含维生素D2 20IU/mL),均未服用影响维生素D吸收的药物;新生儿均为健康儿。在102例产妇中,年龄22~41岁,平均(29.67±4.73)岁;单胎79例,双胎17例,三胎6例;在131例新生儿中,男73例,女58例;年龄2~11天,平均(5.54±1.06)天;早产儿22例。
1.2方法
分别采集清晨空腹产妇静脉血和新生儿静脉血2mL,放置于乙二胺四乙酸抗凝管,充分混匀后送检。通过酶联免疫吸附试验(ELISA)进行检测,25-(OH)D检测试剂盒由北京北大维信生物科技有限公司生产,严格按照说明书进行检测。参照美国内分泌学会制定的维生素D缺乏评估标准进行评价,血25-(OH)D>75nmol/L为维生素D充足,50~75nmol/L为不足,<50nmol/L为缺乏。
1.3统计学方法
2结果
2.1产妇血25羟维生素D水平比较
在102例产妇中,血25-(OH)D水平为(64.54±19.87)nmol/L;维生素D充足19例(18.63%),不足49例(48.04%),缺乏34例(33.33%);单胎妊娠与双胎+三胎妊娠产妇间25-(OH)D的分布及血25-(OH)D的水平比较差异均无统计学意义(均P>0.05),见表1。

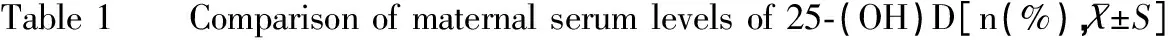
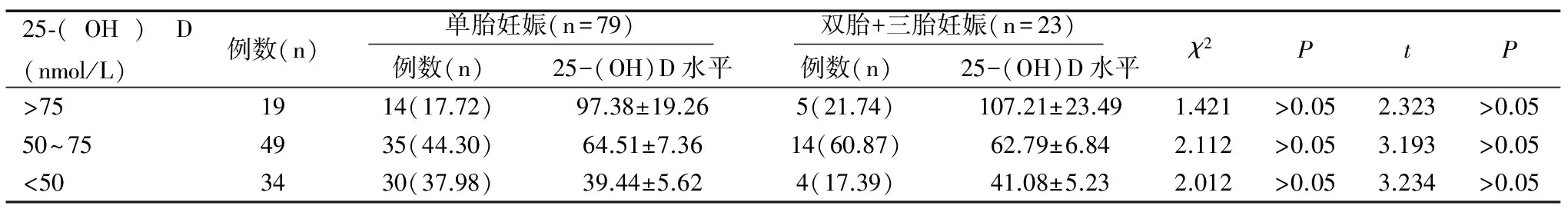
25⁃(OH)D(nmol/L)例数(n) 单胎妊娠(n=79) 双胎+三胎妊娠(n=23) 例数(n)25-(OH)D水平例数(n)25-(OH)D水平χ2PtP>751914(17.72)97.38±19.265(21.74)107.21±23.491.421>0.052.323>0.0550~754935(44.30)64.51±7.3614(60.87)62.79±6.842.112>0.053.193>0.05<503430(37.98)39.44±5.624(17.39)41.08±5.232.012>0.053.234>0.05
2.2新生儿血25羟维生素D水平比较
在131例新生儿中,血25-(OH)D水平为(68.43±21.76)nmol/L;维生素D充足36例(27.48%),不足57例(43.51%),缺乏38例(29.01%)。双胎+三胎妊娠新生儿维生素D充足比例明显低于单胎妊娠新生儿维生素D充足比例(P<0.05);女性新生儿维生素D充足比例高于男性新生儿维生素D充足比例(P>0.05);早产儿维生素D充足比例低于足月儿维生素D充足比例(P<0.05),见表2、表3、表4。
2.3产妇与新生儿血25羟维生素D水平的相关性分析
经Pearson相关性分析结果显示,产妇血25-(OH)D水平与新生儿血25-(OH)D水平呈正相关性(r=0.467,P=0.000)。

表2 不同性别新生儿血25-(OH)D水平比较[n(%)

表3 足月儿和早产儿血25-(OH)D水平比较[n(%)



25⁃(OH)D例数(n) 单胎妊娠(n=79) 双胎+三胎妊娠(n=52) 例数25⁃(OH)D水平例数25⁃(OH)D水平χ2PtP>75(nmol/L)3627(34.18)97.14±12.569(17.31)87.64±8.035.642<0.054.645<0.0550~75(nmol/L)5737(46.83)62.45±6.7720(38.46)59.48±6.912.235>0.052.012>0.05<50(nmol/L)3815(18.99)46.22±7.5623(44.23)41.35±5.295.753<0.056.575<0.05
3讨论
3.1维生素D在新生儿生长中的重要作用
早期研究证实,维生素D对促进人体的骨骼生长发育具有重要作用,维生素D不足或缺乏会导致骨骼生长发育缓慢或者异常;维生素D不足或者缺乏还可能导致慢性肝病、慢性肾病、慢性阻塞性肺病等慢性疾病的发生;同时,维生素D不足或缺乏还与妊娠高血压、妊娠糖尿病、子痫前期等各种妊娠期疾病相关,甚至会对孕妇的妊娠结局造成不良影响,如会增加新生儿心血管系统疾病的发生风险[3]。新生儿维生素D不足者相比于维生素D水平正常者在早期易出现夜里惊醒、出汗较多、烦躁不安等症状,同时易发生囟门闭合延迟,鸡胸龟背、脊柱侧弯等疾病。因此,对妊娠期妇女进行定期体检,适当补充维生素D能够减少不良妊娠结局及相关妊娠疾病的发生。
3.2维生素D在妊娠期妇女及新生儿中存在不足的情况分析
此前国内大多数研究均指出,妊娠期妇女及新生儿普遍存在维生素D不足或者缺乏现象,且存在一定地域性差异表现[4]。一项针对上海地区的产妇维生素D营养状况调查发现,大约69%的孕妇存在维生素D不足或者缺乏[5]。徐炳燕等[6]对东莞地区婴幼儿25-羟维生素D水平进行了调查显示,大约27%的婴幼儿存在维生素D不足或者缺乏。赵静等[7]的调查显示,北京怀柔地区维生素D营养不良检出率约为68.5%。本研究中,102例产妇的血25-(OH)D水平为(64.54±19.87)nmol/L,131例新生儿的血25-(OH)D水平为(68.43±21.76)nmol/L,其中产妇中维生素D充足比例为18.63%,新生儿维生素D充足比例为27.48%,表明产妇及其新生儿维生素D整体处于不足或者较差水平。与临床多数研究结果基本一致[8]。在妊娠期尤其是妊娠晚期,胎盘形成以及胎儿迅速发育需要大量维生素D,造成产妇维生素D不足或者缺乏;同时,妊娠期妇女体内血容量显著升高,加剧了维生素D不足。因此,对于妊娠期妇女及婴幼儿要注意加强维生素D的补充与监测,可通过调解饮食、加强光照等避免维生素D不足或者缺乏。
3.3维生素D在妊娠期妇女及新生儿中存在水平分析
胎儿体内的营养物质如维生素D等多来源于母体,所以新生儿的维生素D水平高低与母体关系密切,通过分析妊娠期孕妇及新生儿维生素D水平的相关性,能在一定程度上反应母婴间的关系。国外研究显示,母婴间的血25-(OH)D水平具有显著的相关性[9]。本研究中,产妇血25-(OH)D水平与新生儿血25-(OH)D水平呈正相关性。因此,在妊娠期间对孕妇进行维生素D适当补充,有助于预防新生儿维生素D不足。本研究中,单胎妊娠与双胎+三胎妊娠产妇血25-(OH)D水平比较差异均无统计学意义,但双胎+三胎妊娠新生儿维生素D充足比例低于单胎妊娠新生儿,维生素D缺乏比例高于单胎妊娠新生儿,表明双胎及多胎的新生儿更容易出现维生素D不足或者缺乏,而维生素D水平的不足或者缺乏又可导致双胎及多胎的新生儿早产几率的增加,在一定程度上影响新生儿结局。因此,对于双胎及多胎的妊娠期妇女更要加强维生素D的监测和补充,以防治维生素D不足或者缺乏。本研究发现,早产儿出生时血25-(OH)D水平明显低于足月儿,二者间有显著性差异,提示产妇25-(OH)D水平的缺乏或不足不仅可影响新生儿的25-(OH)D水平高低,同时还可影响新生儿妊娠结局,导致新生儿早产风险增加,猜测主要原因是钙、磷及维生素D的贮备主要发生在孕28周后即孕后期3个月内,由于早产出现贮备不足而导致早产儿血25-(OH)D水平较足月儿低。同时,经过相关性分析发现,产妇与新生儿血25-(OH)D水平在整体上存在一定相关性。因此,有必要对孕期女性血25-(OH)D水平进行定期监测。
综上所述,产妇及其新生儿维生素D整体处于不足水平,产妇血25-(OH)D水平与新生儿存在显著相关性,但在具体判断时需与临床症状相结合,对维生素D的缺乏给予全面的判断,从妊娠期采取干预措施,以防治维生素D不足。以往临床中的相关研究关于维生素D水平的比较仅以单胎妊娠为主,本研究在其基础上增加了双胎及三胎妊娠的比较,更加全面深入,但本研究样本量较少,在随后的研究中将扩大样本量,并延长观察时间,从而进一步明确产妇及其新生儿血25-(OH)D水平情况。
[1]王晓燕,刘黎明,李亚芙等.西安市城区孕妇维生素D缺乏对新生儿影响的调查研究[J].中国妇幼健康研究,2012,23(1):20-22.
[2]van Schoor N M, Comijs H C, Llewellyn D J,etal.Cross-sectional and longitudinal associations between serum 25-hydroxyvitamin D and cognitive functioning[J].Int Psychogeriatr,2016,28(5):759-768.
[3]毛静娜,王晔恺,杨晓岚.四种维生素D治疗方案对婴幼儿血清25-羟维生素D水平影响的对比分析[J].儿科药学杂志,2013,19(12):19-21.
[4]欧亚萍,向菲,梁英梅,等.妊娠妇女血清25-羟维生素D与骨转换指标的相关性研究[J].中华内分泌代谢杂志,2015,31(9):784-786.
[5]Tao M, Shao H, Gu J,etal.Vitamin D status of pregnant women in Shanghai,China[J].J Matern Fetal Neonatal Med,2012,25(3):237-239.
[6]徐炳燕,黎四平,彭琪.东莞地区婴幼儿25-羟维生素D检测结果分析[J].检验医学与临床,2013,10(6):762-763.
[7]赵静,张倩,张环美,等.北京市怀柔区儿童维生素D营养状况及其与体成分的关系[J].中华流行病学杂志,2010,31(1):34-38.
[8]邹萍.无锡地区4 630例妊娠期妇女25-羟维生素D水平的分析[J].实用医学杂志,2015,31(16):2743-2745.
[9]Jemielita T O, Leonard M B, Baker J,etal.Association of 25-hydroxyvitamin D with areal and volumetric measures of bone mineral density and parathyroid hormone: impact of vitamin D-binding protein and its assays[J].Osteoporos Int,2016,27(2):617-626.
[专业责任编辑:马良坤]
Changes and clinical significance of maternal and neonatal serum levels of 25-hydroxyvitamin D
XUE Jing, YANG Ya-jun, CHENG Xiao-ning
(LaboratoryDepartment,SecondAffiliatedHospitalofShaanxiUniversityofTraditionalChineseMedicine,ShaanxiXianyang712000,China)
Objective To investigate the changes and clinical significance of maternal and neonatal serum levels of 25-hydroxyvitamin D[25-(OH)D]. Methods Totally102 cases of puerperas and 131 cases of neonates treated in the Second Affiliated Hospital of Shaanxi University of Traditional Chinese Medicine from May 2014 to May 2015 were selected. Maternal and neonatal serum levels of 25-(OH)D were measured by enzyme-linked immunosorbent assay (ELISA). They were compared and the relationship between maternal serum level of 25-(OH)D and neonatal level was analyzed. Results In 102 cases of puerpera, serum level of 25-(OH)D was 64.54±19.87nmol/L. There were 19 cases with adequate vitamin D (18.63%), 49 cases with insufficient vitamin D (48.04%), and 34 cases of vitamin D deficiency (33.33%). There was no statistical significance in distribution and level of 25-(OH)D among pregnant women with singleton or twins+triplets (allP>0.05). In 131 cases of neonates, serum level of 25-(OH)D was 68.43±21.76nmol/L. There were 36 cases with adequate vitamin D (27.48%), 57 cases with insufficient vitamin D (43.51%), and 38 cases of vitamin D deficiency (29.01%). The percentage of male neonates with sufficient vitamin D was higher than that of female neonates (P>0.05), while that of preterm infants with sufficient vitamin D was lower than that of full term infants (χ2=7.533,P<0.05) and that of neonates with sufficient vitamin D of pregnant women with twin+triplets was lower than that of pregnant women with singleton (χ2=5.642,P<0.05). Maternal blood 25-(OH)D level was positively correlated with neonatal serum 25-(OH)D level (r=0.467,P=0.000).Conclusion Maternal and neonatal vitamin D levels are generally at a low level. There is a significant correlation between maternal and neonatal serum level of 25-(OH)D. So intervention measures should be taken from the pregnancy to prevent vitamin D deficiency.
puerpera; neonate; 25-hydroxyvitamin D [25-(OH)D]; level change; clinical significance
2016-04-21
薛 静(1982-),女,主管检验师,主要从事医学检验工作。
程小宁,副主任医师。
10.3969/j.issn.1673-5293.2017.01.009
R714
A
1673-5293(2017)01-0023-03
