宫腔镜电切术治疗不同分型较大黏膜下子宫肌瘤临床效果观察
2017-01-11唐叶茂
唐叶茂
广东珠海市第二人民医院体检科 珠海 519020
宫腔镜电切术治疗不同分型较大黏膜下子宫肌瘤临床效果观察
唐叶茂
广东珠海市第二人民医院体检科 珠海 519020
目的 观察分析宫腔镜电切术治疗不同分型较大黏膜下子宫肌瘤的临床效果。方法 选取2012-02—2014-04间就诊的120例较大黏膜下子宫肌瘤患者,根据子宫肌瘤类型分为0型(16例)、I型(36例)、II型(68例)。观察统计不同类型子宫肌瘤实施宫腔镜电切术的治疗效果。结果 II型肌瘤患者术前血红蛋白水平、膨宫液用量与0型和I型肌瘤患者比较,差异均有统计学意义(P<0.05)。三种类型肌瘤患者手术时间、术中出血量、术后血红蛋白水平等情况比较,差异无统计学意义(P>0.05)。患者均获随访1 a,三种类型肌瘤患者月经过多控制成功率、不良反应发生率比较,差异均无统计学意义(P>0.05)。结论 宫腔镜电切术治疗不同类型较大黏膜下子宫肌瘤,不良反应发生率低,术后恢复好。
宫腔镜电切术;黏膜下子宫肌瘤;临床效果
子宫肌瘤是一种常见的女性良性肿瘤,好发于30~50岁女性,易引发不规则子宫出血、盆腔感染等,严重影响患者生活质量。2012-02—2014-04间,我们通过宫腔镜电切术治疗120例不同分型较大黏膜下宫腔肌瘤患者。现对患者的临床资料进行回顾性分析,为临床选择合适的治疗方法提供参考,报道如下。
1 资料与方法
1.1 一般资料 选取2012-02—2014-04间我院收治的120例较大黏膜下子宫肌瘤患者。入选标准:(1)子宫肌瘤直径5~8 cm。(2)子宫体积<8~10孕周。(3)有月经过多等临床症状。排除标准:(1)伴有生殖道感染。(2)子宫瘢痕严重及其他子宫疾病不适行宫腔镜电切术。(3)伴有其他重要脏器功能障碍不能耐受手术。根据荷兰Haarlem国际宫腔镜培训学校制定的黏膜下子宫肌瘤分型标准[1],将120例患者分为0型(有蒂,但未向肌层扩展),I型(无蒂,向肌层扩展程度<50%)、II型(无蒂,向肌层扩展程度≥50%)。0型16例,年龄25~47岁,平均37.2岁。未产妇2例,经产妇14例。I型36例,年龄25~49岁,平均37.5岁。未产妇6例,经产妇30例。II型68例,年龄25~53岁,平均38.1岁。未产妇13例,经产妇55例。三种类型患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法 完善各项术前检查,对贫血患者经治疗后血红蛋白量提高并稳定至>80 g/L水平,待患者月经干净3~7 d后对患者进行宫颈软化。适量5%葡萄糖液进行膨宫处理(膨宫的压力设定在100~150 mmHg)。硬膜外麻醉,取膀胱截石位。常规消毒后将子宫口扩张至Hegar10~11号。B超监护下根据子宫肌瘤具体情况将电切镜缓慢置入宫颈管,缓慢进入宫腔。应用5%葡萄糖液边冲洗边置放电切镜以保证术者视野清晰。根据患者不同的黏膜下肌瘤类型进行肌瘤切除操作。对0型肌瘤患者先找蒂,然后从蒂根部完整切除。若蒂粗短,用环形电极片先将瘤体分次片状切割,缩小瘤体,最后利用卵圆钳夹出瘤体。I型、II型患者术中观察瘤体的最突出部位,以针状电极划开瘤体表面的肌肉组织,露出一窗口后注射缩宫素(也可机械加压)促使肌瘤朝宫腔内突出,之后则沿用0型肌瘤的切除方法进行手术操作即可。术后组织送病理活检,宫腔内行医用生物蛋白腔内推注,防止宫腔粘连,术后使用缩宫素缩宫和抗生素预防感染。
1.3 观察指标 (1)手术情况:手术时间、术中出血量、彭宫液用量、术前血红蛋白水平、术后血红蛋白量。统计随访期间患者月经过多控制成功率、患者满意度及不良反应发生率。其中月经量过多控制成功标准:患者术后随访1 a内每个月的月经周期失血量恢复至30~50 mL(且较治疗前明显减少)。不良反应则为包括患者随访1 a内发热、子宫穿孔、低钠血症、宫腔感染等。

2 结果
2.1 三种类型肌瘤患者手术情况差异 II型肌瘤患者术前血红蛋白水平、膨宫液用量与0型和I型肌瘤患者比较,差异均有统计学意义(P<0.05)。 三种类型肌瘤患者手术时间、术中出血量、术后血红蛋白水平等情况比较,差异无统计学意义(P>0.05),见表1。
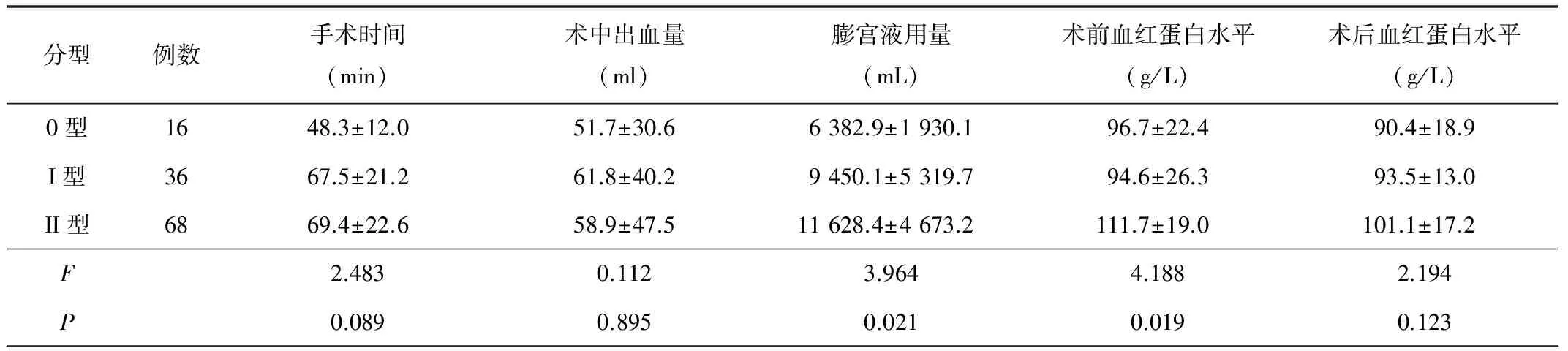
表1 三种类型肌瘤患者手术情况差异
2.2 三种类型肌瘤患者治疗结果 患者均获随访1 a,三种类型肌瘤患者月经过多控制成功率、不良反应发生率比较,差异均无统计学意义(P>0.05),见表2。

表2 三种类型肌瘤患者治疗结果差异[n(%)]
3 讨论
宫腔镜电切术是一种微创手术,相较于传统的开腹或阴式肌瘤剔除术不仅手术创伤更小,术后恢复较快,且临床治疗效果更佳。在保留患者子宫的基础上能减少和避免手术瘢痕的形成和术后盆腔粘连的发生率[2]。文献报道[3],黏膜下子宫肌瘤的体积大小对宫腔镜电切术的选择有一定限制,Di Spiezio Sado A[4]等提出宫腔镜电切术治疗体积较大的黏膜下子宫肌瘤,操作难度大,并发症风险高,对于肿瘤直径>5 cm且子宫内膜受肌瘤影响面积>50%的黏膜下子宫肌瘤采用宫腔镜电切术治疗应慎重选择。但对于0型、I型安全性高。我们治疗直径5~8 cm的II型黏膜下子宫肌瘤时,手术操作过程相对困难,但通过术前、术中结合B超对患者肿瘤体积、位置、形态进行综合分析,合理评估,适当增加彭宫液用量的情况下,可较好完成宫腔镜电切术。手术情况及术后恢复等指标与前两型相比无显著差异。说明在完善术前检查,全面评估病情的基础上,宫腔镜电切术治疗II型较大黏膜下子宫肌瘤,同样具有较高安全性和有效性。
[1] 谢幸,苟文丽.妇产科学[M].8版.北京:人民卫生出版社,2013:310-313.
[2] 陈凤珍. B超监护下采用宫腔镜治疗粘膜下子宫肌瘤的临床疗效和安全性[J].当代医学,2013,19(29):1 072-1 074.
[3] 陈彩琴.宫腔镜手术治疗各种类型的黏膜下子宫肌瘤临床效果观察[J].当代医学,2015,21(3):23-24.
[4] Di Spiezio Sardo A.,Mazzon I,Bramante S,Bettocchi S,Bifulco G,Guida M.appi C.Hysteroscopic myomectomy:a comprehensive review of surgical techniques[J].Hum Reprod Update,2008,14(2):101-119.
(收稿 2016-09-08)
R737.33
B
1077-8991(2017)01-0029-02
