腹腔镜精准肝切除临床应用价值分析
2017-01-04徐继威温苑章曾华东肖胜兵
徐继威 温苑章 李 嘉 曾华东 肖胜兵
(广东省梅州市人民医院 中山大学附属梅州医院肝胆一科,梅州 514021)
·临床论著·
腹腔镜精准肝切除临床应用价值分析
徐继威*温苑章 李 嘉 曾华东 肖胜兵
(广东省梅州市人民医院 中山大学附属梅州医院肝胆一科,梅州 514021)
目的 探讨腹腔镜精准肝切除与开腹常规肝切除治疗原发性肝癌的疗效。方法选取我院2013年5月~2015年5月原发性肝癌70例,按按照入院时间顺序编号,采用随机数字表随机分为对照组(n=35)与观察组(n=35),对照组接受开腹常规肝切除手术,观察组接受腹腔镜精准肝切除手术。比较2组患者手术情况、术后肝功能、并发症和预后等指标。结果观察组与对照组手术时间分别为(102.4±23.1)、(98.3±21.3)min,2组比较无明显差异(t=0.772,P=0.221)。观察组术中出血量(214.6±37.5)ml,明显少于对照组(379.3±45.1)ml(t=-16.612,P=0.000)。观察组住院时间(8.5±2.5)d,明显短于对照组(12.4±3.2)d(t=-5.682,P=0.000)。观察组术后AST(10.5±2.3)U/L,明显低于对照组(15.2±1.9) U/L(t=-9.320,P=0.000);ALT(21.4±2.8)U/L,明显低于对照组(30.2±3.3) U/L(t=-12.030,P=0.000);ALB(56.4±2.4)g/L,高于对照组(42.3±2.0) g/L(t= 26.701,P=0.000);TBIL(17.3±1.6)μmol/L,明显高于对照组(15.6±1.1) μmol/L(t= 5.180,P=0.000)。观察组并发症发生率5.7%(2/35),明显低于对照组 22.9%(8/35,χ2=4.200,P=0.040)。术后6个月观察组复发转移率3.1%(1/32),对照组转移复发率12.1%(4/33),2组患者转移复发率无明显差异(χ2=0.801,P=0.371)。2组生存率log-rank检验存在显著差异(χ2=5.300,P=0.021)。结论腹腔镜精准肝切除治疗原发性肝癌可行,具有创伤小、安全性高等特点,值得临床推广。
腹腔镜; 精准肝切除; 原发性肝癌
原发性肝癌是肝细胞或肝内胆管上皮发生恶变的肿瘤,具有较高的发病率与死亡率,全球每年新增约100万例,死亡人数约为60万,病死率位居恶性肿瘤第5位[1]。手术是治疗原发性肝癌的主要方法,传统肝切除术基于肝外科解剖性肝段进行切除,但随着对肝脏解剖的不断认识,以及影像学技术不断进步,传统肝切除术由于创伤大、术后预后不良等面对严峻挑战[2,3]。腹腔镜精准肝切除是基于现代腹腔镜技术发展的微创外科手术,具有创伤性小、有效切除病灶且最大程度保留肝脏组织,预后较好等特点。精准肝切除是通过术前影像学和生化检查、评估肝脏储备功能、图像软件处理等多种手段进行病灶切除,实现精细化、科学化的治疗目标[4]。本研究前瞻性比较腹腔镜精准肝切除与开腹肝切除在原发性肝癌中的临床疗效,现报道如下。
1 临床资料与方法
1.1 一般资料
选取我院2013年5月~2015年5月原发性肝癌70例,按照入院时间顺序编号,采用随机数表法分成对照组与观察组,每组35例。病例选择与排除标准:①影像学检查、穿刺活检等确诊原发性肝癌[5];②病灶分布位于CouinaudⅡ~Ⅵ段,且病灶限于半肝内;③原发性肿瘤最大直径不超过5 cm,且肿瘤未侵犯第一、第二肝门;④术前肝功能Child-Pugh分级B级以上;⑤排除原发性肝癌合并门静脉癌栓转移、肝门淋巴结转移、远处部位转移者;⑥排除不能耐受手术治疗者;⑦排除不愿签署知情同意书者。2组一般资料比较无明显统计学差异(P>0.05),具有可比性,见表1。
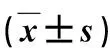
表1 2组一般资料比较
*ICG-R15:吲哚菁绿15 min潴留率(indocyanine green retention rate at 15 min)
1.2 方法
术前通过Child-Pugh分级及吲哚菁绿(indocyanine green,ICG)排泄试验确定肝功能储备,2组吲哚菁绿15 min潴留率(indocyanine green retention rate at 15 min,ICG-R15)均明显<15%。使用西门子64排螺旋CT对患者肝脏进行三维重建,在CT二维成像中精准定位原发性肝癌病灶。观察组患者接受腹腔镜精准肝切除:取仰卧位,头高脚低,建立人工CO2气腹,气腹压力设置为11~13 mm Hg(1 mm Hg=0.133 kPa)。采用五孔法或六孔法肝切除术,选择脐下2 cm处作为观察孔,病灶位于肝左叶者选择左锁骨中线肋缘下2~3 cm作为主操作孔,病灶位于肝右叶者取剑突下2~3 cm作为主操作孔。超声刀依次切断肝圆韧带、肝镰状韧带,病灶位于肝左叶时应切除肝胃韧带或肝左叶韧带,病灶位于右肝时切除右冠状韧带。于第一肝门位置放置常规血管阻断带,依据CT二维成像及血管造影,使用明胶海绵微粒50~100 mg选择性对所切除肝段动脉、静脉进行栓塞,区域性肝段血管栓塞后,可见缺血肝段。如果栓塞困难,则用超声在肿瘤边缘外侧1 cm处做切除标记线。依据无瘤原则,超声刀切除病灶周围至少1 cm,切除病灶后送检,清洗创面,双极电凝止血,若较粗大血管出血使用5-0 Prolene线缝合。对照组患者接受开腹常规肝切除术[6],除选择切口为反正中L形切口外,其余操作同观察组。
1.3 观察指标
手术时间(从切皮开始至缝皮结束的时间),术中出血量(吸引瓶的吸引量-术中冲洗液体量),术后住院时间(出院标准为患者生命体征平稳,术后无严重并发症,肝功能基本稳定),肝功能(ALT、AST、ALB、TBIL),术后并发症[诊断标准详见《肝脏外科学》[7]:胆漏(术后1周内胆汁引流不见减少,甚至增多),腹腔积液(术区膨隆、胀痛,影像学检查证实有积液),肺部感染(术后咳嗽、咳痰,并有影像学证据),切口感染(切口红肿热痛等症状)]和术后6个月随访有无远处转移或复发。
1.4 统计学处理

2 结果
2组患者手术时间无明显统计学差异,观察组术后出血量明显少于对照组,住院时间明显短于对照组(表2)。术后观察组AST、ALT水平明显低于对照组,ALB、TBIL水平明显高于对照组,见表3。观察组胆漏1例,腹腔积液1例,并发症发生率5.7%(2/35),明显低于对照组22.9%(8/35),见表4。
随访6个月,对照组失访2例(失访时间分别为术后42、63 d),观察组失访3例(失访时间分别为术后35、63、63 d)。对照组3例分别在术后2、3、6个月出现肝癌复发,转移1例,死亡9例,复发转移率12.1%(4/33);观察组术后4个月复发1例,无远处转移,死亡2例,复发转移率3.1%(1/32);2组复发转移率无明显差异(χ2=0.801,P=0.371)。对照组和观察组术后总体生存曲线见图1,2组生存率存在显著差异(χ2=5.300,P=0.021)。
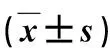
表2 2组术中、术后情况比较
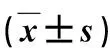
表3 术前后肝功能比较
我院正常值范围:AST 15~40 U/L;ALT 15~40 U/L;ALB 35~50 g/L;TBIL 3~20 μmol/L

表4 2组术后并发症比较
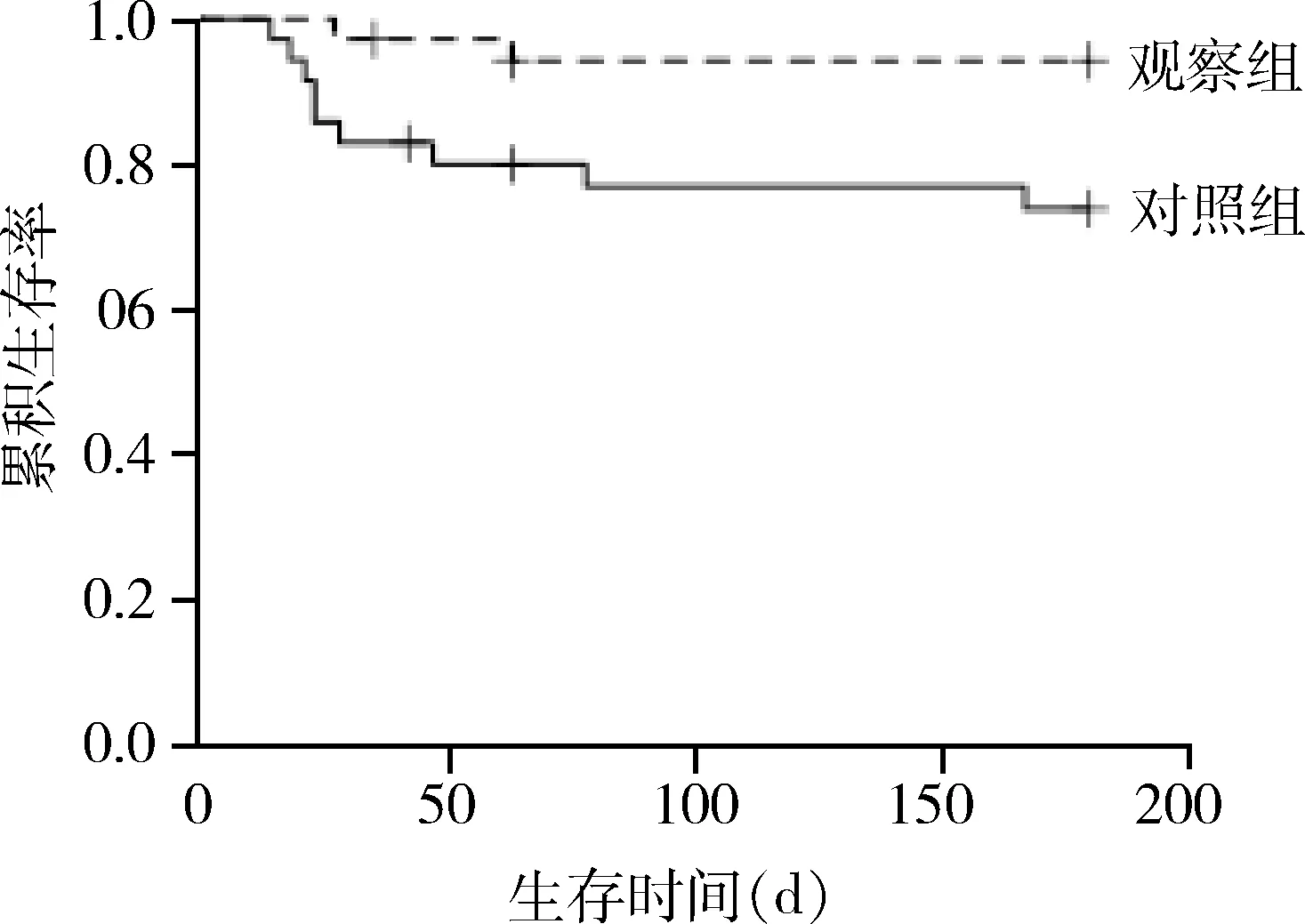
图1 2组Kaplan-Meier生存曲线比较
3 讨论
病毒性肝炎、肝硬化、肝间质纤维化等多种原因均可导致原发性肝癌。外科手术是治疗原发性肝癌的主要方法之一。现代外科认为肝脏手术应保证以最小的创伤,保留最大的肝脏功能。由于大部分原发性肝癌患者处于肝衰竭代偿期或失代偿期,肝功能储备不佳,传统肝切除手术带来的创伤性较大,患者术后恢复慢,且易造成肝功能迅速下降等不良结局。自2011年提出“以肝中静脉为标志”以来,精准肝切除概念随之而来。精准肝切除不仅符合无瘤原则,且对肝脏创伤最小[8]。
本研究对比观察开腹常规肝切除与腹腔镜下精准肝切除治疗原发性肝癌,观察组手术时间与对照组无明显差异(P>0.05),但观察组术中出血量、住院时间均明显短于对照组(P<0.05),这是由于腹腔镜下精准肝切除是基于术前对患者肝功能进行详尽的评估,并对病灶的精确定位,同时依据血管造影了解肝脏血管分布。本研究术前通过三维CT成像、超声、MRI等手段进行评估,并通过64排螺旋CT进行三维成像,螺旋CT具有以下优点[9,10]:①清晰了解肝内血管走形、分布;②能不同角度观察肝脏形态,较普通二维成像更直观;③通过对病灶的精确定位,指导手术方法及注意事项,优化手术方案。术前精准评估确保手术的可行性。腹腔镜手术较难操作的是术中出血的问题,我们应用超声刀,通过术前三维CT成像,避开粗大血管,且术中操作时无烟雾,不影响视野,止血的效果优于开腹常规肝切除治疗。手术操作过程中对病灶肝段进行动脉栓塞,阻断病灶肝段血流,不影响术后肝功能,并且可以有效减少剩余肝的血液再灌注损伤[10]。观察组生存率明显高于对照组(χ2=5.300,P=0.021),与规则性肝切除或精准肝切除对肝功能损害小,保证手术肿瘤切缘距离,减少肿瘤肝内播散等因素有关。对照组复发、死亡率稍高,可能与我们选取的病例有关,开放手术对肿瘤组织的挤压,易造成肿瘤细胞的播散,术后患者机体免疫及耐受力低下,也是易复发和死亡的一个重要原因。因本研究为小样本病例,可能存在一些偏差,确切疗效还有待大宗病例的研究。
精准腹腔镜肝切除具有以下优势[11~15]:①对机体创伤性小。由于术前对肝脏解剖精确评估,对病灶的精确定位,符合无瘤原则的同时切除最小体积的肝组织,最大程度保留肝脏的功能。观察组术后肝功能如AST、ALT、ALB及TBIL均优于对照组(P<0.05),说明腹腔镜下精准肝切除对肝脏功能的创伤也同样小于开腹常规肝切除。②手术安全性高。观察组术后发生胆漏1例,腹腔积液1例,并发症发生率5.7%,明显低于对照组并发症发生率22.9%(P<0.05),这是由于精准肝切除避免将除病灶以外的肝组织切除,并且术前对肝脏解剖进行三维成像,避开胆道、动静脉等重要结构,降低术后并发症的发生,由于住院时间较短,减少患者住院卧床的时间,降低肺部感染的发生,同时由于trocar口较小,降低切口感染的发生率。③术后恢复快。腹腔镜精准肝切除术后患者恢复快,缩短住院时间,同时也减轻了患者的经济负担。本研究术后6个月观察组与对照组肝癌复发转移率无明显差异(P>0.05),可能与随访时间短、样本量较小有关。
综上所述,腹腔镜精准肝切除利用计算机三维成像肝脏解剖结构,术前对肝功能及储备进行精确评估,治疗原发性肝癌具有较好的治疗效果,对患者创伤小,肝功能损伤小,安全性高,并发症发生率低于传统开腹常规肝切除术,值得临床推广,但腹腔镜精准肝切除对原发性肝癌患者的远期疗效还需要多中心、大样本临床研究证实。
1 叶胜龙.原发性肝癌研究当前面临的挑战.临床肝胆病杂志,2015,31(6):819-823.
2 祝普利,尹 超,冯建龙.原发性肝癌综合治疗进展.临床肝胆病杂志,2015,31(6):965-968.
3 樊 嘉,史颖弘.原发性肝癌治疗理念变迁标志性进展及其意义.中国实用外科杂志,2014,34(8):688-689.
4 蔡小勇,潘 孟,卢榜裕,等.精准肝切除理念在腹腔镜肝切除中的应用.肿瘤学杂志,2012,18(7):495-497.
5 中华人民共和国卫生部.原发性肝癌诊疗规范(2011年版).临床肿瘤学杂志,2011,16(10):929-946.
6 王 刚,刘 荣,蒋均远,等.腹腔镜和开腹肝切除对机体肝脏功能的影响.中国普通外科杂志,2007,16(6):552-555.
7 吴孟超,主编. 肝脏外科学.上海:上海科学技术文献出版社,2000.572-576.
8 彭 健,张阳德,肖 维,等.完全腹腔镜下精准肝切除(附16例报告).中国内镜杂志,2011,17(4):420-422.
9 汪 磊,李 宏.腹腔镜超声在腹腔镜解剖性肝切除术中的应用.中国微创外科杂志,2014,14(5):385-388.
10 黄 海,张洪昌,莫世发,等.快速康复外科在腹腔镜下精准肝切除患者中的应用.中国内镜杂志,2013,19(6):603-606.
11 胡明华,王小明,孙卫东,等.腹腔镜精准肝切除22例体会.中国现代手术学杂志,2013,17(4):256-259.
12 何宗全,章安庆,吴卫泽.现代腹腔镜下肝脏手术的应用进展.中华普外科手术学杂志(电子版),2014,8(4):363-365.
13 彭 球,马 娜,龚连生.完全腹腔镜下精准肝切除围手术期观察及治疗体会.中国现代医学杂志,2014,24(31):68-71.
14 胡红强.腹腔镜下精准肝蒂解剖行肝切除术52例分析.人民军医,2015,58(3):309-310.
15 陈亚进,张 磊,陈积圣.原发性肝癌腹腔镜切除中的几个焦点问题.中国微创外科杂志,2010,10(2):101-102.
(修回日期:2016-05-24)
(责任编辑:李贺琼)
Clinical Application Value of Laparoscopic Precise Liver Resection
XuJiwei,WenYuanzhang,LiJia,etal.
DepartmentofHepatobiliarySurgeryWard1,MeizhouPeople’sHospital,Meizhou514021,China
XuJiwei,E-mail:javee@126.com
Objective To explore the efficacy of laparoscopic precise liver resection and open conventional hepatectomy for the treatment of primary hepatic carcinoma. Methods A total of 70 patients with primary hepatic carcinoma were selected in our hospital from May 2013 to May 2015. All the patients were randomly assigned to either control group (n=35) or observation group (n=35) according to a random number table. The operation condition,liver functions,postoperative complications and other indicators were compared between the two groups. Results The operation time of the observation group and the control group were (102.4±23.1) min and (98.3±21.3) min,respectively,without significant difference (t=0.772,P=0.221). The amount of bleeding in the observation group was (214.6±37.5) ml,which was significantly less than that in the control group [(379.3±45.1) ml,t=16.612,P=0.000]. The length of hospital stay in the observation group was (8.5±2.5) d,which was significantly shorter than that in the control group [(12.4±3.2) d,t=-5.682,P=0.000]. The postoperative AST level in the observation group was (10.5±2.3) U/L,which was lower than that in the control group [(15.2±1.9) U/L,t=-9.320,P=0.000]. The postoperative ALT level in the observation group [(21.4±2.8) U/L] was significantly lower than that in the control group [(30.2±3.3) U/L,t=-12.030,P=0.000]. The postoperative ALB level in the observation group [(56.4±2.4) g/L] was significantly higher than that in the control group [(42.3±2.0) g/L,t=26.701,P=0.000]. The postoperative TBIL level in the observation group was (17.3±1.6) μmol/L,which was significantly higher than that in the control group [(15.6±1.1) μmol/L,t=5.180,P=0.000]. The complication rate of the observation group was 5.7%(2/35),significantly lower than that of the control group [22.9%(8/35),χ2=4.200,P=0.040). After 6 months after the surgery,the recurrence rate was 3.1%(1/32) in the observation group and was 12.1%(4/33) in the control group,and there was no significant difference in the recurrence rate between the two groups (χ2=0.801,P=0.371). The survival rate of the observation group was significantly higher than that of the control group (log-rankχ2=5.300,P=0.021). Conclusion Laparoscopic precise hepatectomy for primary liver cancer has high feasibility,low trauma,and high safety,being worthy of clinical application.
Laparoscope; Precise hepatectomy; Primary hepatic carcinoma
* 通讯作者,E-mail:javee@126.com
A
1009-6604(2016)07-0590-04
10.3969/j.issn.1009-6604.2016.07.004
2015-12-01)
