儿童哮喘控制测试在基层医院哮喘管理初期的应用
2016-12-26马旭升刘瑜王辉杰
马旭升 刘瑜 王辉杰
儿童哮喘控制测试在基层医院哮喘管理初期的应用
马旭升 刘瑜 王辉杰
在基层医院,儿童哮喘管理初期往往依从性较差。全球哮喘防治创议(Global INitiative for Asthma,GINA)[1]强调在哮喘临床控制的同时,鼓励患儿和家长积极参与哮喘疾病评估管理,推荐使用儿童哮喘控制测试(Childhood Asthma Control Test,C-ACT)评估哮喘控制程度[2]。为有效提高患儿治疗依从性,我们建立了患儿和家长及医务人员共同参与管理模式,在哮喘管理初期即应用C-ACT结合肺功能来监测哮喘病情,取得了较好效果,现报道如下。
1 对象和方法
1.1 对象 选择2014年5至11月本院儿科门诊新诊断的哮喘患儿57例,其中男38例,女19例;学龄前儿童(5~<7岁)21例,学龄儿童(7~<15岁)36例,平均(7.28±2.25)岁;哮喘病程5个月~4年,平均(2.4±1.2)年。纳入标准:(1)符合《儿童支气管哮喘诊断与防治指南》[3]的诊断标准;(2)年龄5~14岁,哮喘病史3个月以上;(3)未曾接受规范化治疗管理。剔除C-ACT评分完成困难者、未能坚持定期随访、未能配合治疗及管理过程中出现其他严重疾病者。
1.2 方法
1.2.1 规范化管理治疗及随访 建立患儿、家长及医务人员共同参与和管理模式,对57例患儿及家长进行哮喘基本知识教育、健康教育并定期随访等综合管理措施,并参照GINA方案进行规范化治疗[1]。随访6个月,分别在初诊、3个月及6个月复诊时进行C-ACT评分及肺功能检测,分析两者动态变化及相关性;并比较管理前后患儿治疗依从性改变;同时分析不同年龄段儿童C-ACT评估哮喘控制分级水平的差异。
1.2.2 C-ACT 应用葛兰素史克公司提供的C-ACT量表,首先由专科医生向患儿及家长解释问卷内容及填写要求和方法,然后请患儿和家长分别回答各自的问题。C-ACT共有7道问题,前3题由患儿在医生和家属的指导下完成,采用4级评分法(0~3),后3题由其父母或照顾者完成,分6个等级(0~5分)进行评估。最后将每个问题的分数加起来,得出该患儿的总分,分值越高表示哮喘控制越好。参照国内吴谨准等[4]制定的评分标准,C-ACT得分≥23分为完全控制,20~22分为部分控制,≤19分为哮喘未控制。
1.2.3 肺功能检测 肺功能仪(型号:MS-IOS,德国Jaeger公司产品)由专人操作,检测前先向患儿反复进行解释和示范,使患儿能直观地掌握测试的方法,检测3次,取最佳的1次结果。测量肺功能主要指标的第1秒用力呼气量(FEV1)和最大呼气流速(PEF),记录FEV1%(FEV1占预计值的百分比)和PEF%(PEF占预计值的百分比)。
1.2.4 用药依从性 采用依从性指数(CI)作为参数[5],CI即已按时遵医嘱给药量×100%。CI≥75%为依从性好,CI<75%为依从性差,不依从指患儿或家长拒绝遵医嘱给患儿用药。
1.3 统计学处理 采用SPSS 17.0统计软件,测得计量资料以表示,多组间比较采用方差分析,计数资料比较采用χ2检验,相关性分析采用Pearson相关法。
2 结果
2.1 C-ACT评分与肺功能检测比较 见表1。

表1 C-ACT评分与肺功能指标动态变化比较
由表1可见,在随访过程中,哮喘治疗管理3、6个月后57例患儿的C-ACT评分、FEV1%和PEF%值均有明显提高,差异均有统计学意义(均P<0.01)。在进行了Pearson相关分析后显示,管理6个月后57例患儿的C-ACT评分与FEV1%和PEF%均存在明显的相关性(r= 0.423、0.415,均P<0.01)。
2.2 管理前后用药依从性比较 见表2。

表2 管理前后用药依从性比较[例(%)]
由表2可见,管理后患儿用药依从性明显提高,比较管理前有统计学差异(χ2=49.80,P<0.01)。
2.3 不同年龄段儿童C-ACT评估哮喘控制水平比较 见表3。
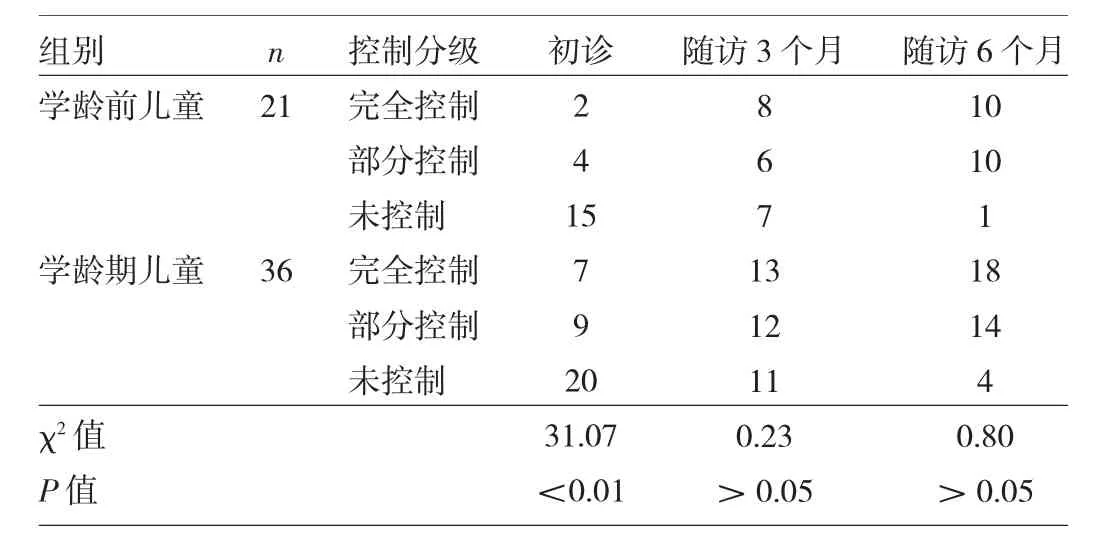
表3 不同年龄段儿童C-ACT评估哮喘控制水平比较(例)
由表3可见,学龄前儿童和学龄期儿童在初诊时C-ACT评分有统计学差异(P<0.01),但在随访管理3、6个月后趋于一致,两组比较无统计学差异(均P>0.05)。
3 讨论
支气管哮喘是儿童期常见的呼吸道慢性疾病,全国儿科哮喘协作组于2010年进行第三次全国规模的儿童哮喘流行病学调查,显示我国儿童哮喘的患病率显著上升[6],其严重威胁了儿童的身心健康。在儿童哮喘防治工作方面,目前我国现状是基层医院承担着大量的防治任务,但儿童哮喘的控制情况却不尽理想[3,6]。究其原因,可能由于哮喘需要较长期规范化治疗管理才能得到较好的控制,而基层医院儿科日常工作任务繁重,导致哮喘疏于管理,此外,缺乏简单易行的临床疗效评估手段也是其中的一个重要原因。肺功能检测是评估哮喘控制情况的客观手段[7],被多数指南推荐作为诊断和监测儿童哮喘、评估疗效的主要客观指征,GINA方案中也将肺功能恢复正常水平作为哮喘治疗的目的之一。但肺功能检测存在耗时长、费用高等问题,且一些患儿不能很好配合,基层医院较难全面开展。C-ACT是美国国立犹太医学研究中心经科学设计及反复验证后开发出的一个能反映哮喘控制情况的简易测试工具,国内也完成了中文版儿童哮喘控制测试量表,并组织多中心研究[8],证实可以有效评估儿童哮喘的控制情况和识别哮喘控制不良状态。本地区属沿海工业发达地区,患儿家长从高级管理和技术人员到最基层的务工人员,哮喘知识水平差异巨大,导致儿童哮喘难以管理。应用C-ACT评估哮喘控制水平,让患儿及家长共同参与哮喘疾病评估管理,感知哮喘治疗效果,尤其是在管理初期,可能会使患儿依从管理,从而有效控制哮喘。我们对哮喘患儿进行规范化治疗管理,并分别于初诊、管理3、6个月复诊时,进行C-ACT评分结合肺功能检测以评估哮喘控制情况,结果在随访过程中,C-ACT评分、FEV1%和PEF%值均显示动态提高,且C-ACT与肺功能具有良好的相关性。说明C-ACT与肺功能作用相似且简易实用,两者联合应用能提高哮喘管理水平,使哮喘病情逐步得到改善。
哮喘是一种慢性气道炎性疾病,哮喘的发作是阶段性的,而气道炎性反应长期存在,儿童哮喘国际共识[9]强调吸入糖皮质激素(inhaled corticosteyoid,ICS)是最有效的儿童哮喘长期控制治疗药物,唯有较长期规范化吸入ICS才能有效控制哮喘。但由于患儿及家长缺乏哮喘的相关知识,只接受哮喘发作时缓解症状的对症治疗,不接受或经常自行中断长期控制治疗,使得哮喘不能得到良好控制。哮喘管理的作用主要体现在提高儿童哮喘治疗依从性[10],故如何提高治疗依从性是管理的关键,但在哮喘管理中很难说服患儿及家长,患儿难以坚持用药,可能因为较多患儿家长担心长期吸入ICS的药物不良反应[11]。我们发现在哮喘管理初期,患儿使用ICS依从性较差,故建立患儿和家长及医务人员共同参与管理的模式,让患儿及家长较多地参与疾病自我评估,随访中能积极地进行医患之间的配合与沟通。CACT也适用于哮喘控制的家庭监测,方法简单易掌握,实用性好,容易被患儿及家长理解。我们在管理初即指导患儿及家长,应用C-ACT进行家庭监测哮喘病情和控制情况,随着治疗管理进程,C-ACT评分逐步提高,结合肺功能检测结果的好转,提高了患儿及家长战胜疾病的信心,患儿用药依从性也随之提高。研究结果显示管理6个月后患儿吸入ICS依从性较管理前明显提高。C-ACT可作为肺功能检测之外的一种补充工具,即通过主观评价和客观指标来全面评估哮喘控制水平,而在哮喘管理初期,我们认为应用C-ACT是提高患儿用药依从性的重要手段,尤其在工作繁忙的基层医院。管理开始即让患儿和家长共同参与监测哮喘病情,通过CACT自我在家中测试来评估和感知疗效,从而有效提高治疗依从性,逐步达到哮喘理想控制状态。
患儿及家长认知程度对儿童哮喘控制测试量表结果有一定的影响[12],患儿因年龄关系而认知能力存在差异,可能C-ACT评分结果可靠性不同,尤其患儿年龄越小,理解能力越差,表达能力越弱,C-ACT完成率相对较低,故如何提高患儿正确进行C-ACT评分尤为关键。我们在管理初即发现不同年龄段儿童C-ACT评分完成情况不同,尤其学龄前儿童相对困难,故将学龄前儿童和学龄期儿童分组比较C-ACT评估哮喘控制分级水平,结果初诊时两组差异显著,说明学龄前儿童初诊时C-ACT可靠性欠佳,C-ACT应用存在局限,这与吴谨准等[4]研究结果略有不同,可能因为哮喘的实际症状水平和年龄较小患儿控制感知水平存在着一定的差异。我们随即由哮喘专科医生加强对患儿及家长进行哮喘知识和健康教育,并反复解释C-ACT问卷中每句话的含义和详细说明填写要求及方法,同时增加门诊随访次数、或采用电话随访方式等。随着随访次数的增多和教育管理的加强,显示学龄前儿童和学龄儿童C-ACT评估结果逐渐一致,在随访3、6个月时两组比较已无统计学差异,说明反复多次的随访和教育管理,可能可以降低患儿哮喘症状错误感知率,提高患儿及家长评估病情的准确性,从而提高C-ACT的可靠性。目前有关不同年龄段儿童C-ACT完成率和可靠性及改进措施等研究较少,有待于大样本、多中心进一步研究论证,以期为基层医生提供良好的哮喘病情评估工具。
综上所述,因年龄差异可能C-ACT可靠性不同,但随着加强教育管理,C-ACT能动态反映出哮喘的控制水平。C-ACT与肺功能具有良好的相关性,且方法简单实用,管理初期应用能提高患儿治疗依从性,从而有效管理哮喘,适合在基层医院儿童哮喘管理中广泛使用。
[1] Pocket guide for asthma management and prevention,Globle Initiative for Asthma (GINA)2011.Available from:http://www.ginasthrna.org/.
[2] Pedersen S E,Hurd S S,Lemanske R F Jr,et al.Globalstrategy for the diagnosis and management of asthma in children 5 years and younger[J].Pediatr Pulmonol,2011,46(1):1-17.
[3] 中华医学会儿科学分会呼吸学组,中华儿科杂志编辑委员会.儿童支气管哮喘诊断与防治指南[J].中华儿科杂志,2008,46(10):745-753.
[4] 吴谨准,杨运刚,张建民,等.儿童哮喘控制测试的应用研究[J].中国实用儿科杂志,2011,26(4):256-259.
[5] 徐淑云,魏伟.临床药理学[M].3版.北京:人民卫生出版社,2006:124.
[6] 全国儿科哮喘协作组,中国疾病预防控制中心环境与健康相关产品安全所.第三次中国城市儿童哮喘流行病学调查[J].中华儿科杂志, 2013,51(10):729-735.
[7] 万莉雅.肺功能检查用于诊断5岁以上儿童哮喘的临床评价[J].中国实用儿科杂志,2009,24(4):248-250.
[8] 任洛,李博,刘恩梅,等.儿童哮喘控制测试与肺功能相关性研究[J].中国实用儿科杂志,2012,27(4):292-295.
[9] Papadopoulos N G,Arakawa H,Carlsen K H,et al.International consensus on(ICON)pediatric asthma[J].Allergy,2012,67(8): 976-997.
[10] 高苗苗,鲍一笑.教育和管理在儿童哮喘防治中的作用[J].临床儿科杂志,2011,29(6):692-594.
[11] 中国哮喘儿童家长知信行调查项目组.中国大陆29城市哮喘儿童病情控制状况及影响因素[J].中华儿科杂志,2013,51(2):90-95.
[12] 吕英豪,张晓红.认知程度对中文版儿童哮喘控制测试量表结果的影响[J].中国医学创新,2011,8(32):10-12.
2015-12-09)
(本文编辑:沈昱平)
315800 宁波市北仑区人民医院儿科
马旭升,E-mail:mxsheng0574@163.com
