大型血小板比率与2型糖尿病并发缺血性脑卒中的关系
2016-12-23赵志勇缪珩韦玉和印永邵雪景冯小芬
赵志勇,缪珩,韦玉和,印永,邵雪景,冯小芬
(1. 南京医科大学基础医学院, 江苏 南京 210029;2.江苏大学附属武进医院 内分泌科, 江苏 常州 213002;3.南京医科大学第二附属医院内分泌科,江苏 南京 210011)
大型血小板比率与2型糖尿病并发缺血性脑卒中的关系
赵志勇1,2,缪珩3,韦玉和2,印永2,邵雪景2,冯小芬2
(1. 南京医科大学基础医学院, 江苏 南京 210029;2.江苏大学附属武进医院 内分泌科, 江苏 常州 213002;3.南京医科大学第二附属医院内分泌科,江苏 南京 210011)
目的:探讨大型血小板比率(platelet-large cell rate,P-LCR)与2型糖尿病(type 2 diabetes mellitus,T2DM)并发缺血性脑卒中的关系。方法:选取66例T2DM并发缺血性脑卒中患者作为试验组,67例单纯T2DM患者作为对照组。比较两组一般资料及外周血中血小板4项参数,通过多因素Logistic回归分析评价影响T2DM并发缺血性脑卒中的独立危险因素。结果:两组患者年龄、收缩压、空腹血糖、糖化血红蛋白、血小板平均体积(mean platelet volume,MPV)、血小板分布宽度(platelet distribution width,PDW)及P-LCR比较差异均有统计学意义(P<0.05或P<0.01);而血小板计数(platelet count,PLT)比较差异无统计学意义(P>0.05)。P-LCR与MPV、PDW明显正相关(r=0.67,P<0.05;r=0.63,P<0.05);多因素Logistic回归分析显示,年龄、P-LCR、收缩压及糖化血红蛋白是T2DM并发缺血性脑卒中的独立危险因素。结论:T2DM并发缺血性脑卒中患者P-LCR显著增加,可作为评估T2DM发生缺血性脑卒中的独立危险因素。
2型糖尿病;缺血性脑卒中;大型血小板
随着人们生活水平的提高和人口老龄化的加剧,2型糖尿病(type 2 diabetes mellitus,T2DM)发病率逐年升高。缺血性脑卒中又称脑梗死,是糖尿病最常见的并发症之一,T2DM并发缺血性脑卒中的危险性是非糖尿病患者的2~4倍,且具有较高的致残率和致死率[1]。血小板的形态及功能的变化与缺血性脑卒中的发生与发展密切相关[2],其中大型血小板是指骨髓新生的血小板,体积大于12 fL,其聚集和黏附功能增强,易于血小板止血,形成血栓[3],大型血小板比率(platelet-large cell rate,P-LCR)是反映血小板活化的一个有效指标。近年来,大型血小板在各种血栓性疾病中的变化越发受到重视,但迄今为止,有关T2DM合并缺血性脑卒中患者血小板形态变化的研究较少。本研究探讨了T2DM并发缺血性脑卒中与P-LCR的关系,现报告如下。
1 资料与方法
1.1 一般资料
选取2014年6月至2015年6月江苏大学附属武进医院收治的T2DM并发缺血性脑卒中患者66例为试验组,男性34例,女性32例;年龄36~89岁,平均(64.73±5.14)岁;同时选取单纯T2DM患者67例为对照组,男性32例,女性35例;年龄28~86岁,平均(55.21±5.93)岁。所有患者均符合1999年WHO制定的糖尿病诊断与分型标准[3],确诊为T2DM;试验组所有患者均经头颅CT或核磁共振确诊为缺血性脑卒中,符合缺血性脑卒中诊断标准[4],排除肾、肝、肺、血液系统疾病者;近1个月内服用抗血小板药物或者抗凝药物者;近两周内有失血或输血史者;并发其他严重糖尿病并发症及资料不全者。
1.2 方法
所有患者均于入院次日清晨空腹状态下,抽取静脉血2 mL,置于含乙二胺四乙酸(EDTA)-K2的抗凝管中,分离血清,并于2 h内通过XE-5000型全自动血液分析仪(Sysmex公司生产)及其配套试剂检测血液标本的P-LCR、血小板计数(platelet count,PLT)、血小板分布宽度(platelet distribution width,PDW)和血小板平均体积(mean platelet volume,MPV)等参数。采用血压计测量患者入院第1天的收缩压和舒张压;糖化血红蛋白采用DrewDS5分析仪检测;尿酸、空腹血糖采用HITA-CH7600-0020自动生化分析仪检测。
1.3 观察指标
比较两组患者年龄、性别、收缩压、舒张压、尿酸、空腹血糖及糖化血红蛋白等相关资料;比较两组外周血中血小板4项参数,并分析P-LCR与MPV、PDW的相关性;评价T2DM并发缺血性脑卒中的独立危险因素。
1.4 统计学分析

2 结果
2.1 两组患者一般资料比较
两组患者年龄、收缩压、空腹血糖和糖化血红蛋白比较差异均有统计学意义(P<0.05或P<0.01);而性别、舒张压、尿酸等比较无显著性差异(P>0.05)。见表1。

表1 两组患者一般资料比较
*P<0.05,#P<0.01,与对照组比较。
2.2 两组患者血小板参数比较
与对照组比较,试验组PLT有所减少,但差异无统计学意义(P>0.05);试验组MPV、PDW及P-LCR均显著高于对照组,差异有统计学意义(P<0.05或P<0.01)。见表2。Pearson相关性分析表明,试验组P-LCR与MPV、PDW均呈明显正相关(r=0.67,P<0.05;r=0.63,P<0.05)。
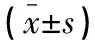
表2 两组患者血小板4项参数比较
*P<0.05,#P<0.01,与对照组比较。
2.3 影响T2DM并发缺血性脑卒中的多因素Logistic回归分析
将两组具有统计学意义的因素,如年龄、收缩压、空腹血糖和糖化血红蛋白及血小板参数等因素进行多因素Logistic回归分析(表3),结果显示,年龄、P-LCR、收缩压及糖化血红蛋白是T2DM并发缺血性脑卒中的独立危险因素(P<0.05或P<0.01)。
表3 影响T2DM并发缺血性脑卒中的多因素Logistic 回归分析

相关因素bSEWaldP值95%CI年龄0.2460.02916.643<0.050.174~0.663P⁃LCR0.8270.23112.487<0.010.248~0.553收缩压0.5530.08910.493<0.050.221~0.627糖化血红蛋白0.5860.09712.034<0.050.189~0.539
3 讨论
T2DM是最常见的慢性代谢性疾病,患者通常并发心、脑、肾和神经等各系统损害,其中T2DM并发缺血性脑卒中是其高致死率的主要原因。缺血性脑卒中的基础病变多为动脉粥样硬化,动脉硬化后,血管中血液黏度增加,在血流、切应力及侧压力等血液流变学因素作用下,血管壁及内皮细胞受机械性或者化学性损伤,血管壁内膜破损,血管胶原暴露,其与血小板的接触面增大,在炎症细胞的作用下,机体内源性凝血系统与纤溶平衡被破坏,导致血小板在破裂处黏附、聚集,最终形成血栓。该病的始动因素是血小板聚集,同时与血管痉挛有关,由此可见,血小板参与缺血性脑卒中发病过程的各个主要环节。此外,刘建军等[5]报道,由于糖尿病患者长期处于高血糖状态,刺激血小板活化,血小板的形态和结构会发生明显改变。但目前国内外有关T2DM并发缺血性脑卒中与血小板参数变化关系的研究尚缺乏。
血小板是循环血液中最小的血细胞,具有酶和多项生理活性,在止血和凝血过程中发挥重要作用,其结构、形态、功能及代谢变化与血栓形成有着密切关系。目前,血小板4项参数的测定是自动血液分析的常规项目,是血管性疾病和凝血系统的重要诊疗指标,也是间接反映血小板活化功能易行且可靠的方法[6]。
本研究结果显示,与对照组比较,试验组PLT有所减少,其原因可能与T2DM患者代谢紊乱,血管内皮损伤,凝血系统被激活、血小板活化,使循环中血小板消耗增多,进而导致循环血液中PLT减少相关,与王改合等[7]研究结果一致。PLT减少导致机体自发性产生血小板生成素,增加血小板的生成,而初生成的血小板体积较大,即大型血小板增多,直接表现为P-LCR增大,同时MPV、PDW增大。本研究结果也显示,试验组MPV、PDW及P-LCR均显著高于对照组,且P-LCR与MPV、PDW均呈明显正相关,提示在血小板常规检测中P-LCR是最敏感的指标,与鞠晓华等[8]研究结果相似。多因素Logistic回归分析显示,血小板参数中仅P-LCR为T2DM并发缺血性脑卒中的独立危险因素,提示血小板异常主要是P-LCR异常,其与T2DM并发缺血性脑卒中的发生有关,与沈国飞[9]研究结果一致。目前P-LCR与T2DM并发缺血性脑卒中的机制尚不确切,可能是由于大型血小板,尤其是新生的血小板,对凝血酶和胶原的聚集反应较强,含有更多的致密颗粒,可释放更多的5-羟色胺和β-血栓蛋白等生物活性物质,比正常血小板具有更强的黏附、释放及聚集功能,更易于发生血小板凝集,形成血栓[10]。
综上所述,T2DM并发缺血性脑卒中患者的P-LCR显著增多,P-LCR与T2DM并发缺血性脑卒中的发生、发展密切相关,可作为评估T2DM发生缺血性脑卒中的独立危险因素。监测T2DM并发缺血性脑卒中患者血小板形态及功能的变化可作为该病预测和早期诊疗的重要参考指标之一。
[1] Nomura K,Hamamoto Y,Takahara S,etal.Relationship between carotid intima-media thickness and silent cerebral infraction in Japanese subjects with type 2 diabetes[J].Diabetes Care,2010,33(1):168-170.
[2] Jindal S,Gupta S,Gupta R,etal.Platelet indices in diabetes mellitus:indicators of diabetic microvascular complications[J].Hematology,2011,16(2):86-89.
[3] 徐向进,潘长玉.WHO及美国糖尿病学会糖尿病诊断标准在老年人群中应用 的分析和评估[J].中华内分泌代谢杂志,2002,18(5):357-361.
[4] 赵建国,高长玉,项宝玉,等. 脑梗死和脑出血中西医结合诊断标准[J].中国中西医结合杂志,2007,26(10):948-949.
[5] 刘建军,刘海超.奥扎格雷联合阿司匹林双抗血小板治疗糖尿病并急性脑梗死临床观察[J].中国实用神经疾病杂志,2014,17(8):28-30.
[6] 王占胜,付强,李铎,等.大型血小板比率与房颤患者脑卒中的相关性[J].实用医学杂志,2015,31(5):760-761.
[7] 王改合,王娅菲.血小板四项参数检测在脑缺血性疾病中的变化分析[J].中国临床研究,2013,26(5):500-500.
[8] 鞠晓华,谢宝明,张金彪.2型糖尿病并发脑梗死患者联合检测血浆vWF水平及血小板参数的临床价值[J].实用临床医药杂志,2014,18(16):22-24.
[9] 沈国飞.大型血小板比率、尿微白蛋白与2型糖尿病并发缺血性脑血管病的关系[J].南昌大学学报(医学版),2014,54(10):18-21.
[10]Ghahremanfard F,Asghaari N,Ghorbani R,etal.The relationship between mean platelet volume and severity of acute ischemic brain stroke[J].Neurosciences(Riyadh),2013,18(2):147-151.
(学术编辑:吴碧华)
本刊网址:http://www.nsmc.edu.cn
作者投稿系统:http://noth.cbpt.cnki.net
邮箱:xuebao@nsmc.edu.cn
Relationship between large platelet ratio and type 2 diabetes mellitus complicated by ischemic stroke
ZHAO Zhi-yong1,2,MIAO Heng3,WEI Yu-he2,YIN Yong2,SHAO Xue-jing2,FENG Xiao-fen2
(1.CollegeofBasicMedicine,NanjingMedicalUniversity,Nanjing,210029;2.DepartmentofEndocrinology,WujinHospitalAffiliatedtoJiangsuUniversity,Changzhou,213002;3.DepartmentofEndocrinology,SecondAffiliatedHospitalofNanjingMedicalUniversity,Nanjing,210011,Jiangsu,China)
Objective:To investigate the relationship between platelet-large cell rate (P-LCR) and type 2 diabetes mellitus (T2DM) complicated by ischemic stroke.Methods:A total of 66 patients with T2DM complicated by ischemic stroke were selected as trial group,and 67 patients with T2DM alone as control group.The general data and peripheral blood platelet 4 parameters of two groups were compared,and the independent risk factors of T2DM patients complicated by ischemic stroke were evaluated by multivariate Logistic regression analysis.Results:There was statistical significance between two groups by comparison to the age,systolic blood pressure,fasting blood glucose,glycosylated hemoglobin,mean platelet volume (MPV),platelet distribution width (PDW) and P-LCR (P<0.05 orP<0.01),but significant difference was not shown regarding the platelet count (PLT) (P>0.05).The P-LCR was positively correlated with MPV and PDW (r=0.67,P<0.05;r=0.63,P<0.05).The result of multivariate Logistic regression analysis showed that the age,P-LCR,systolic blood pressure and glycated hemoglobin were the independent risk factors of T2DM patients complicated by ischemic stroke.Conclusion:The P-LCR increases significantly in T2DM patients complicated by ischemic stroke,so it can be used as an independent risk factor in the diagnosis of T2DM patients complicated with ischemic stroke.
Type 2 diabetes mellitus;Ischemic stroke;Large platelet
10.3969/j.issn.1005-3697.2016.02.18
2015-11-14
赵志勇(1980-),男,主治医师。 通讯作者:缪珩,E-mail: drmiaoheng@163.com
时间:2016-4-25 11∶31
http://www.cnki.net/kcms/detail/51.1254.R.20160425.1131.036.html
1005-3697(2016)02-0211-03
R587.1
A
