窒息复苏后极低出生体重儿凝血功能的监测及临床意义
2016-12-21富琴琴邓庆先林梅芳文革生邢建明
富琴琴 邓庆先 林梅芳 文革生 邢建明
窒息复苏后极低出生体重儿凝血功能的监测及临床意义
富琴琴 邓庆先 林梅芳 文革生 邢建明
目的 观察不同程度窒息复苏后的极低出生体重儿凝血功能变化,为防治极低出生体重儿并发出血性疾病提供依据。方法 将189例极低出生体重儿按出生时窒息程度分为轻度窒息58例(观察1组)、重度窒息34例(观察2组)和无窒息97例(观察3组),监测各组患儿在出生1、24、48、72h时PT、TT、APTT、纤维蛋白原(Fb)、D-二聚体5项指标变化;比较常规监测凝血功能窒息复苏后的患儿(常规监测组)与未常规监测凝血功能的窒息复苏后患儿(非常规监测组)伴出血性疾病发生率。结果 观察1、2、3组患儿在出生1h时凝血5项指标差异均无统计学意义(均P>0.05);24h时观察2组Fb较观察1组和3组低,且差异均有统计学意义(均P<0.05);观察3组Fb与观察1组比高,但差异无统计学意义(P>0.05);观察2组D-二聚体较观察1组和3组高,差异均有统计学意义(均P<0.05);观察3组D-二聚体较观察1组低,但差异无统计学意义(P>0.05);48h时观察2组Fb较观察1组和3组低,且差异均有统计学意义(均P<0.05);观察3组Fb与观察1组比高,但差异无统计学意义(P>0.05);观察2组D-二聚体较观察1组和3组高,差异均有统计学意义(均P<0.05);观察3组D-二聚体较观察1组低,差异无统计学意义(P>0.05);72h时各组5项指标差异均无统计学意义(均P>0.05)。常规监测组比非常规监测组合并出血性疾病发生率低,差异有统计学意义(P<0.05)。结论 窒息复苏后极低出生体重儿存在凝血功能变化,以重度窒息患儿明显,其变化是一个动态过程,建议对窒息复苏后极低出生体重儿凝血功能动态监测并适时干预。
窒息 复苏 极低出生体重 婴儿 凝血功能
随着生殖医学和新生儿急救医学的不断进步,极低出生体重儿(very low birth weight infants,VLBWI)的存活率已明显提高。但是,全面提高VLBWI的综合管理水平,提高患儿存活率和生存质量仍然是全球亟待解决的主要目标之一。由于VLBWI各脏器发育极不成熟,器官功能自身调节能力差,凝血因子在出生时活性很低,窒息复苏后患儿在病程中极易出现颅内出血、肺出血、消化道出血、弥漫性血管内凝血(disseminated or diffuse intravascular coagulation,DIC)等出血性并发症,近年来有关窒息复苏后足月新生儿凝血功能变化的临床研究结果时有报道[1],而针对窒息复苏后VLBWI的凝血功能变化的研究则少见。我院新生儿科于2013年1月始对所有在本院出生并住院的VLBWI常规监测凝血功能,包括PT、APTT、TT、纤维蛋白原(fibrinogen,Fb)、D-二聚体(D-dimer,D-D),现对不同程度窒息复苏后VLBWI凝血功能变化作一回顾性分析,为进一步有效防治此类患儿因凝血功能异常并发出血性疾病提供理论依据。
1 对象和方法
1.1 对象 选择2013年1月至2014年12月在我院出生后1h内收入新生儿科住院治疗的VLBWI为观察组,共189例。根据出生后窒息程度将观察组患儿分为3组:轻度窒息为观察1组,重度窒息为观察2组,无窒息为观察3组。观察1组58例,男32例,女26例,胎龄30.92(29.72~31.73)周;出生体重(1 223.11±347.16)g;观察2组34例,男18例,女16例,胎龄30.76(29.66~31.69)周;出生体重(1 200.96±352.77)g;观察3组97例,男52例,女45例,胎龄31.01(29.69~31.74)周;出生体重(1 235.68±362.31)g。3组患儿性别、胎龄和出生体重的差异均无统计学意义(均P>0.05)。选择2011年1月至2012年12月在我院出生后1h内收入院、窒息复苏后未常规监测凝血功能的VLBWI67例(非常规监测组),男35例,女32例,胎龄30.76(29.66~31.69)周,出生体重(1 201.46±351.63)g。选择2013年1月至2014年12月在我院出生后1h内收入院、窒息复苏后常规监测凝血功能的VLBWI作为常规监测组92例,男50例,女42例,胎龄30.92(29.72~31.73)周,出生体重(1 997.18±342.24)g。两组患儿性别、胎龄和出生体重的差异均无统计学意义(均P>0.05)。
1.2 纳入与排除标准 窒息程度的判定参照中国医师协会新生儿专业委员会提出的《新生儿窒息诊断和分度标准建议》[2]。排除标准:(1)母亲产前和产时使用了对凝血功能指标有影响药物的新生儿(抗惊厥药物、抗结核药物及抗凝药物);(2)伴严重早发型感染的新生儿;(3)伴严重心、肺、脑、胸廓等畸形影响复苏效果的新生儿;(4)伴遗传代谢性疾病、先天性血液系统的新生儿;(5)出生时放弃复苏抢救的新生儿;(6)围生期母亲存在可能影响婴儿凝血功能的高危因素,如妊娠期高血压、妊娠期糖尿病、胎盘早剥、母亲患有血液病及自身免疫性疾病。
1.3 方法
1.3.1 凝血功能检测及异常患儿的治疗 所有患儿均在出生后1、24、48、72h时按要求采集静脉血标本1.8ml,采用Sysmex CA-1500全自动凝血分析仪(日本Sysmex公司)测定凝血功能各项指标,包括PT、APTT、TT、Fb、D-D,检测方法严格按照试剂盒按照说明书执行(试剂盒均由德国Siemens公司提供)。若凝血功能异常但未达DIC诊断标准的患儿予静脉滴注冰冻血浆补充凝血因子,每次10ml/kg;达DIC诊断标准者,加用肝素(50U/kg,6h/次)皮下注射,疗程3~7d。
1.3.2 出血性疾病判定 出血性疾病的判定:以出生后72h内床边头颅B超监测结果为依据;DIC诊断参照第4版-《实用新生儿学》[3],肺出血、消化道出血诊断参照全国新生儿窒息多器官损害临床诊断多中心研究协作组制定的《新生儿窒息多器官损害的临床诊断标准》[4]。比较常规监测组与非常规监测组伴出血性疾病发生率。
1.4 统计学处理 应用SPSS17.0统计软件。正态分布计量资料以表示,多组间比较采用单因素方差分析,组间两两比较采用Dunnett-t检验;非正态分布计量资料采用中位数(M)及百分位数(P25~P75)表示,多组间比较采用Kruskal-Wallis秩和检验,两组间比较采用Wilcoxon秩和检验;计数资料组间比较采用χ2检验或确切概率法。
2 结果
2.1 观察1、2、3组患儿不同时点凝血功能指标比较
2.1.1 3组患儿出生1h凝血功能指标的比较 观察2组PT、APTT、TT较观察1组、观察3组延长,但差异无统计学意义(P>0.05),观察2组Fb、D-D较观察1组和观察3组高,差异无统计学意义(P>0.05),观察1组和观察3组凝血功能5项指标相比差异均无统计学意义(均P>0.05),详见表1。
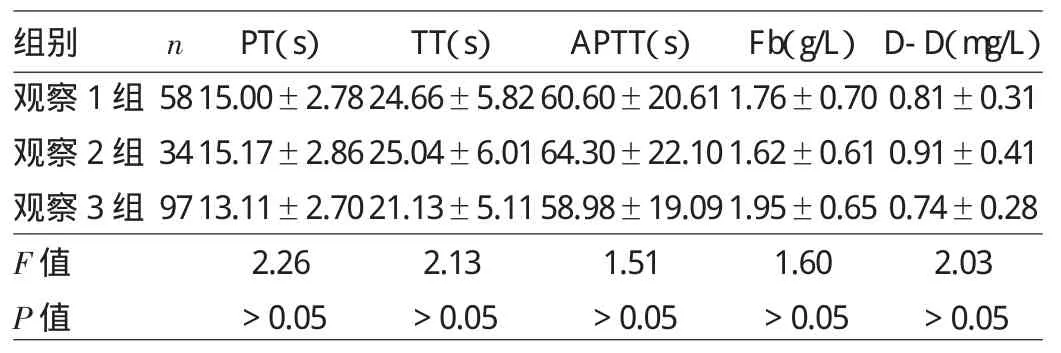
表1 3组患儿出生1h凝血功能指标的比较
2.1.2 3组患儿出生24h凝血功能指标的比较 观察2组PT、APTT、TT较观察1组和观察3组延长,但差异无统计学意义(P>0.05);但观察2组Fb较观察1组和3组低,差异均有统计学意义(均P<0.05),观察1组Fb较观察3组低,但差异无统计学意义(P>0.05);观察2组D-D较观察1组和3组高,差异均有统计学意义(均P<0.05),观察1组D-D较观察3组高,但差异无统计学意义(P>0.05),详见表2。
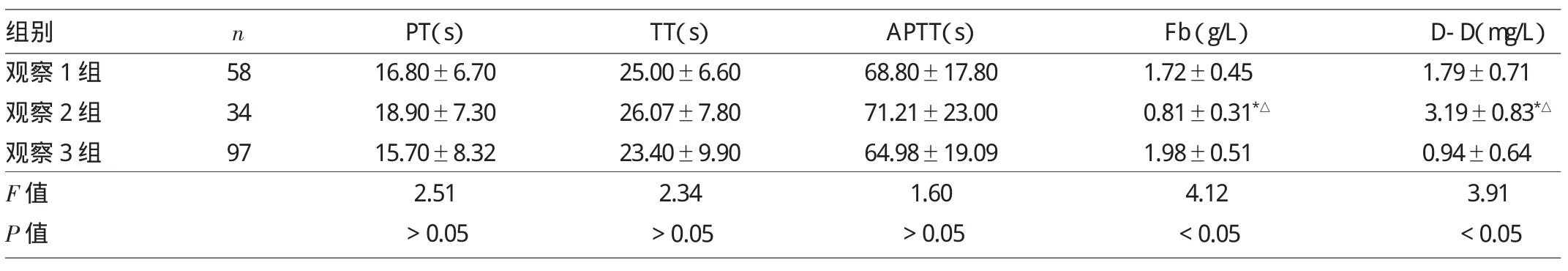
表2 3组患儿出生24h凝血功能指标的比较
2.1.3 3组患儿出生48h凝血功能指标的比较 观察2组PT、APTT、TT较观察1组和观察3组仍有所延长,但差异无统计学意义(P>0.05);但观察2组Fb较观察1组和3组仍稍低,差异均有统计学意义(均P<0.05),观察1组Fb较观察3组低,但差异无统计学意义(P>0.05);观察2组D-D较观察1组和3组高,差异均有统计学意义(均P<0.05),观察1组D-D较观察3组高,但差异无统计学意义(P>0.05),详见表3。

表3 3组患儿出生48h凝血功能指标的比较
2.1.4 3组患儿出生72h凝血功能指标的比较 各组凝血功能5项指标相比差异均无统计学意义(均P> 0.05),详见表4。
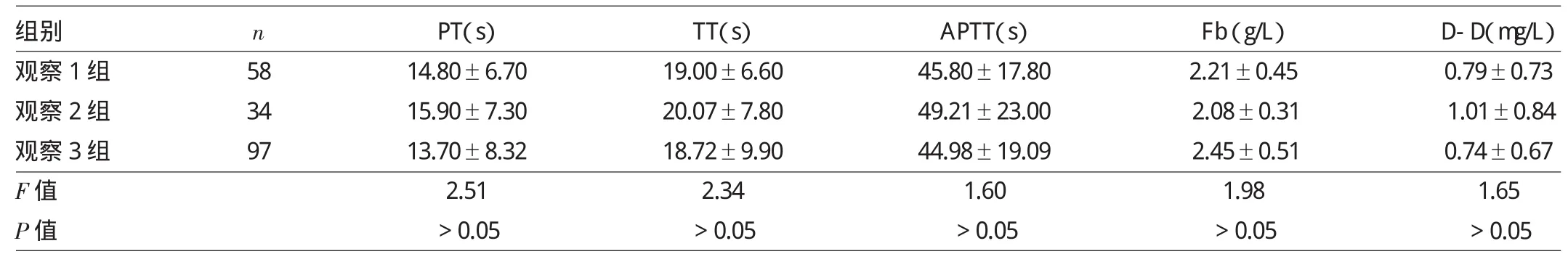
表4 3组患儿出生72h凝血功能指标的比较
2.2 常规监测组与非常规监测组合并出血性疾病发生率的比较 常规监测组共92例,出生72h合并出血性疾病10例,发生率为10.87%,其中单纯颅内出血6例,单纯消化道出血2例,同时合并颅内出血及消化道出血2例,无肺出血及DIC患者;非常规监测组共67例,出生72h合并出血性疾病22例,发生率为32.84%,其中合并单纯颅内出血6例,单纯消化道出血4例,肺出血并其它出血性疾病9例,DIC患者并其它出血性疾病1例。常规监测组合并出血性疾病的发生率明显低于非常规监测组,差异有统计学意义(χ2=11.64,P<0.05)。
3 讨论
窒息是新生儿时期的常见疾病,因机体缺氧和酸中毒直接损伤内皮细胞和组织,引起组织因子释放入血,外源性凝血途径被启动;同时血管内皮由于内在结构暴露以及胶原释放可启动内源性凝血途径。在两种凝血途径的共同作用下,加重全身凝血反应,生成大量的凝血酶,如果窒息仍得不到改善,凝血系统以及纤溶系统持续地激活,可以造成广泛性微血管内血栓形成,从而导致DIC的发生[3]。同时新生儿期凝血功能具有低活性特点,在病理情况下导致新生儿有出血倾向,从而容易并发肺出血、颅内出血、消化道出血、DIC[5]。杨璐等[6]对不同胎龄新生儿凝血功能的临床研究结果显示:早期早产儿组APTT、PT、D-D水平高于晚期早产儿组(P<0.01),Fb低于晚期早产儿组(P<0.01);早期早产儿组APTT、PT、D-D、FDP水平高于足月儿组(P<0.01),Fb低于足月儿组(P<0.01);晚期早产儿组与足月儿组比较,APTT、PT、Fb组间差异无统计学意义,但晚期早产儿组D-D、FDP高于足月儿组(P<0.01)。李霞[7]的研究认为:早产儿的体重、胎龄越小,血液的APTT、PT、TT越长,Fb减少越明显。说明VLBWI凝血功能有其自身特点,因此,窒息复苏后VLBWI的凝血功能变化特点值得临床关注。
本研究显示:观察2组与观察1组及观察3组患儿凝血5项指标在出生1h时差异均无统计学意义(均P>0.05)。24h时观察2组Fb较观察1组和3组低(均P<0.05);观察3组Fb比观察1组高,但差异无统计学意义(P>0.05);观察2组D-D较观察1组和3组高(均P<0.05);观察3组D-D较观察1组低,但差异无统计学意义(P>0.05)。48h时监测各组5项凝血指标均呈好转趋势,但观察2组Fb仍较观察1组和3组低(均P<0.05);观察3组Fb比轻度窒息组高,但差异无统计学意义(P>0.05);观察2组D-D较观察1组和3组高(均P<0.05);观察3组D-D较观察1组低,但差异无统计学意义(P>0.05)。72h时3组患儿凝血功能各项指标虽稍有差异,但差异均无统计学意义(P>0.05)。研究结果说明窒息程度可能影响患儿凝血功能的变化,其凝血功能变化是一个动态过程。窒息复苏后VLBWI初期其凝血功能虽可能已经出现异常,但各凝血功能指标改变并不明显;24h时患儿Fb及D-D发生明显改变,以观察2组患儿最为明显;48h时监测凝血功能发现各个指标均呈好转趋势,但观察2组凝血指标仍较观察1组及观察3组差;72h时观察1、2组各项凝血指标均接近观察3组,因此在临床中对窒息复苏后VLBWI的凝血功能变化需动态观察评估。本研究结果与孙乐科[8]、李思平[9]的结果接近,但与另一些研究结果有差异,如王凡等[10]监测出生24h早产儿静脉血凝血功能结果显示重度窒息、轻度窒息及非窒息早产儿PT、TT、APTT、D-D比较均无统计学差异;而汪洪等[1]的结果显示:轻度窒息足月新生儿组PT、APTT、TT、Fb与正常新生儿组比较差异均无统计学意义;早产儿组亦只有APTT延长(P<0.05);窒息早产儿组、重度窒息足月新生儿组PT、APTT、TT明显延长而Fb水平明显降低(P<0.05);窒息早产儿组PT、APTT、TT较早产儿组显著延长而Fb水平降低(P<0.05);重度窒息足月新生儿组PT、APTT较轻度窒息足月新生儿组延长,Fb水平较轻度窒息新生儿组降低,差异有统计学意义(P<0.05)。分析研究结果不一致的原因考虑与研究对象的选择、样本的大小、窒息程度的判定、采血时间、血标本的类型以及实验方法有关。本研究进一步分析了常规监测凝血功能的窒息复苏后VLBWI与非常规监测凝血功能的窒息复苏后VLBWI合并常见出血性疾病发生率,常规监测组的出血性疾病发生率明显低于非常规监测组(P<0.05),说明对窒息复苏后VLBWI凝血功能动态监测并适时干预是必要的。
综上所述,窒息复苏后VLBWI存在凝血功能变化,以重度窒息患儿明显,且其凝血功能改变是一个动态过程,建议对窒息复苏后VLBWI需进行常规动态监测凝血功能并根据凝血功能适时干预。
[1] 汪洪,巴玲丽,姚淑文,等.窒息新生儿凝血功能变化[J].微循环学杂志, 2014,24(1):25-26.
[2] 中国医师协会新生儿专业委员会.新生儿窒息诊断和分度标准建议[J].中国当代儿科杂志,2013,15(1):1.
[3] 邵肖梅,叶鸿瑁,邱小汕.实用新生儿学[M].4版,北京:人民卫生出版社, 2011:234-239.
[4] 全国新生儿窒息多器官损害临床诊断多中心研究协作组.新生儿窒息多器官损害的临床诊断标准[J].中华围产医学杂志,2016,19(4):241-242.
[5] 韩红卫,丁盛,陈红.出生后24h凝血功能异常新生儿临床表现及影响因素分析[J].临床儿科杂志,2015,33(2):141-143.
[6] 杨璐,李秋平,许靖,等.不同胎龄新生儿凝血功能的临床研究[J].国际检验学杂志,2013,34(16):2079-2082.
[7] 李霞.早产儿凝血功能指标变化及凝血时间监测的临床意义分析[J].现代诊断与治疗,2014,25(16):3620-3621.
[8] 孙乐科.新生儿窒息早产患儿凝血功能状[J].中国医药指南,2012,10 (10):629-631.
[9] 李思平.窒息对新生儿凝血功能的影响[J].新医学,2013,44(8):534-536.
[10] 王凡,豆莉,徐丁,等.窒息早产儿凝血功能变化及临床意义[J].中国医师进修杂志,2011,34(9):27-28.
Monitoring of blood coagulation function and its clinical significance after resuscitation of neonatal asphyxia for very low birth weight infant
FU Qinqin,DENG Dingxian,LIN Meifang,et al.Department of Neonatology,Huzhou Maternity and Child Care Hospital, Huzhou 313000,China
Objective To monitor the changes of coagulation function in the very low birth weight infants after resuscitation of neonatal asphyxia and to evaluate its clinical significance. Methods One hundred and eighty nine newborn infants with very low birth weight admitted in Department of Neonatology from January 2013 to December 2014 were enrolled in the study, including 58 cases of mild asphyxia(group 1),34 cases of severe asphyxia(group 2)and 97 cases without asphyxia(group 3). The prothrombin time,thrombin time,partial activated thrombin time,fibrinogen,and D-dimer were detected at 1h,24h,48h and 72h after the birth.The incidence of hemorrhagic disease after asphyxia resuscitation was compared between infants with conventional monitoring of blood coagulation function (January 2013-December 2014)and without monitoring (January 2011-December 2012). Results There were no significant differences in 5 indicators of blood coagulation function at 1h after birth among 3 groups of infants(P>0.05).The fibrinogen and D-dimer in group 2 were lower than those in group 1 at 24h and 48h after birth(both P<0.05),there were no significant differences between group 1 and group 3(P>0.05).However,there were no significant differences in all 5 indicators among the 3 groups at 72h after birth(P>0.05).The incidence of bleeding disorders in infants with routine monitoring was lower than that in those without routine monitoring(P<0.05). Conclusion There are changes of coagulation function in the very low birth weight infants after resuscitation for different degrees of asphyxia,particularly in those with severe asphyxia.The study suggests that dynamic monitoring of coagulation function and the active intervention may reduce the incidence of hemorrhagic disorders for those infants.
Asphyxia Resuscitation Very low birth weightInfantBlood coagulation function
2016-04-05)
(本文编辑:严玮雯)
313000 湖州市妇幼保健院新生儿科(富琴琴、邓庆先、林梅芳、文革生),检验科(邢建明)
邢建明,E-mail:xjm21613602@163.com
